Branche Specialistiche Convenzionate
SSN
SERVIZIO SANITARIO NAZIONALE
ISME DOCTOR
PRENOTAZIONI ONLINE
ISME ISTITUTO MEDICO EUROPEO
ACCREDITATO E CONVENZIONATO S.S.N.
SERVIZIO SANITARIO NAZIONALE
Compila in pochi minuti il modulo elettronico.
La spunta verde ✅ indica le Branche Specialistiche Accreditate e Convenzionate S.S.N. Servizio Sanitario Nazionale. Mentre le Branche senza spunta verde indicano le Branche Specialistiche In Regime di Solvenza Private a Pagamento. Seleziona la Branca Specialistica interessata e seleziona Data e Orario.
Clicca il Link della Branca Specialistica interessata qui sotto
⬇️ ⬇️ ⬇️ ⬇️ ⬇️ ⬇️ ⬇️ ⬇️ ⬇️ ⬇️ ⬇️ ⬇️ ⬇️
🇮🇹 ISME ISTITUTO MEDICO EUROPEO 🇪🇺
✳️ SISTEMA DI PRENOTAZIONE TELEFONICA VIRTUALE VOCALE DI VISITE MEDICHE SPECIALISTICHE con l’Intelligenza Artificiale del ChatBot DOCTORIN ISME
grazie all’Intelligenza Artificiale
ti consente di gestire le prenotazioni telefoniche ed appuntamenti in modo completamente automatico. Subito dopo avere terminato la procedura di prenotazione,
riceverai un promemoria dell’appuntamento via SMS.
Prenota subito cliccando sul numero telefonico corrispondente alla Branca Specialistica di tuo interesse
ATTIVO 24 Ore su 24 !!!
—————————————--
✅ ALLERGOLOGIA E IMMUNOLOGIA CLINICA
Accreditata e Convenzionata S.S.N.
Servizio Sanitario Nazionale
☎️ 39 091 638 638 1
—————————————--
✅ AUDIOLOGIA E FONIATRIA
Accreditata e Convenzionata S.S.N.
Servizio Sanitario Nazionale
☎️ 39 091 638 638 2
—————————————--
✅ CHIRURGIA AMBULATPRIALE
In Regime di Solvenza Privata a Pagamento
☎️ 39 091 638 638 3
—————————————--
✅ CHIRURGIA GENERALE
In Regime di Solvenza Privata a Pagamento
☎️ 39 091 638 638 4
—————————————--
✅ CHIRURGIA PLASTICA RICOSTRUTTIVA ED ESTETICA
Accreditata e Convenzionata S.S.N.
Servizio Sanitario Nazionale
☎️ 39 091 638 638 5
—————————————--
✅ DERMATOLOGIA E VENEREOLOGIA
Accreditata e Convenzionata S.S.N.
Servizio Sanitario Nazionale
☎️ 39 0916386386
—————————————--
✅ GINECOLOGIA E OSTETRICIA
In Regime di Solvenza Privata a Pagamento
☎️ 39 0916386387
—————————————--
✅ OCULISTICA
Accreditata e Convenzionata S.S.N.
Servizio Sanitario Nazionale
☎️ 39 091 6386388
—————————————--
✅OTORINOLARINGOIATRIA
Accreditata e Convenzionata S.S.N.
Servizio Sanitario Nazionale
☎️ 39 091 6386389
—————————————--
✳️ PRENOTAZIONI TELEFONICHE PER VISITE MEDICHE SPECIALISTICHE CON CHATBOT DOCTORIN ISME
ATTIVO 24 ORE SU 24
☎️ 39 091 638638 0
—————————————--
ALLERGOLOGIA E IMMUNOLOGIA CLINICA
Convenzionata S.S.N.
AUDIOLOGIA
Convenzionata S.S.N.
CHIRURGIA AMBULATORIALE
Convenzionata S.S.N.
CHIRURGIA GENERALE
Accreditata
CHIRURGIA PLASTICA RICOSTRUTTIVA
Convenzionata S.S.N.
DERMATOLOGIA E VENEREOLOGIA
Convenzionata S.S.N.
FONIATRIA
Convenzionata S.S.N.
GINECOLOGIA E OSTETRICIA
Accreditata
OCULISTICA
Convenzionata S.S.N.
OTORINOLARINGOIATRIA
E
PATOLOGIA CERVICO FACCIALE
Convenzionata S.S.N.
ALLERGOLOGIA
E
IMMUNOLOGIA CLINICA Convenzionata SSN
Servizio Sanitario Nazionale

L’allergia è il disturbo del sistema immunitario caratterizzato da uno squilibrio della reattività immunologica, che determina reazioni anomale al contatto con determinate sostanze (allergeni).
L’allergia è una malattia causata da una reazione anomala nei confronti di sostanze comunemente innocue, chiamate allergeni. Si calcola che in Italia le persone affette da allergia rappresentino circa il 30% della popolazione.
Quali sono le allergie più frequenti?
La rinite allergica si manifesta con naso che cola, starnuti e ostruzione nasale, e si associa spesso a congiuntivite, otite e asma. La rinite allergica è scatenata da pollini presenti nell’aria in determinate stagioni ma anche dagli acari della polvere, da muffe o dal pelo degli animali, presenti in qualsiasi periodo dell’anno.
L’asma è una malattia respiratoria cronica, caratterizzata da tosse, senso di costrizione, respiro corto e affannoso, in grado di colpire sia gli adulti sia i bambini, anche in modo grave. Il paziente asmatico, se correttamente trattato, è in grado di condurre una vita normale.
Le manifestazioni allergiche cutanee includono la dermatite atopica, l’orticaria, l’angioedema e le dermatiti da contatto. La dermatite da nichel è molto diffusa, soprattutto nella popolazione femminile. Il nichel è presente in molti oggetti di uso quotidiano, come la bigiotteria, bottoni metallici, gancetti, cosmetici, ecc.
I farmaci più frequentemente causa di reazioni allergiche sono gli antibiotici (in particolare le penicilline) e i farmaci antiinfiammatori non steroidei (FANS). Una reazione allergica si può manifestare entro pochi minuti ma anche a distanza di ore dall’assunzione del farmaco. Come gli altri allergeni, anche i farmaci possono provocare reazioni severe.
Gli alimenti che più frequentemente provocano allergia sono il latte, le uova, le arachidi, il frumento, la soia, il pesce, i crostacei e la frutta secca. Gli alimenti, così come il lattice e lepunture di imenotteri, possono provocare delle reazioni allergiche a volte severe gravi (ad esempio l’anafilassi) che richiedono una immediata assistenza medica.
L’anafilassi è una grave reazione che si sviluppa rapidamente e che può interessare più organi.Nei casi più gravi determina un forte calo della pressione arteriosa, tachicardia, soffocamento e perdita di coscienza e può essere fatale in assenza di un intervento tempestivo.
La diagnosi delle malattie allergiche richiede un’accurata visita del paziente e l’esecuzione dei test più adatti alla sintomatologia riferita. Una visita specialistica potrà aiutarti nella cura dei sintomi con le terapie più idonee per migliorare la tua qualità di vita e prevenire reazioni più gravi.
Visita allergologicaLa visita allergologica è finalizzata all’individuazione delle cause che provocano manifestazioni allergiche e alla definizione del percorso di trattamento più indicato.
Durante la visita viene effettuata un’attenta anamnesi che costituisce la premessa essenziale per la diagnosi di allergia.
Sulla base dei sintomi descritti dal Paziente, lo Specialista suggerisce i test diagnostici più idonei per individuare la sostanza che il sistema immunitario considera nociva (allergene).
La scelta del tipo di indagine da effettuare viene operata in base alle manifestazioni cliniche del Paziente, al tipo di reazione che si presume possa esserne la causa, alle presunte modalità di sensibilizzazione (da contatto, da inalazione, etc.) ed alla natura dell’allergene.
I test proposti dallo Specialista sono mirati ad individuare con maggiore chiarezza le cause del disturbo, per adottare un approccio terapeutico che non si limiti all’assunzione di farmaci sintomatici, ma si estenda alla prevenzione e alla terapia dell’allergia.
TEST ALLERGOLOGICI

Prick Test: a che servono?
I prick test servono per svelare eventuali allergie(ad alimenti o a inalanti) e in particolare per dimostrare la presenza di IgE specifiche per l’allergene testato.
I pazienti affetti da rinite, asma, congiuntivite, dermatite atopica possono effettuare le prove allergiche per svelare la causa della loro malattia, applicare norme di prevenzione e attuare la terapia più adatta.
A che età si possono fare i Prick Test?
A qualsiasi età, anche se il prick test è ritenuto poco riproducibile e difficilmente interpretabile in genere prima dei 3 anni di età, ma solo per gli pneumoallergeni (cioè gli Acari della polvere e i pollini); per i trofoallergeni (latte, uovo, pesce) il test è affidabile a qualsiasi età. È stato inoltre dimostrato che esiste un progressivo aumento della risposta cutanea sia agli allergeni che all'istamina, a partire dai 3 anni fino all'età di circa 15-18 anni, seguito da un plateau e quindi da un declino in età senile.
Quali sono gli allergeni da testare?
Dipende dalla sintomatologia del paziente ma in linea di massima si può stabilire che per un paziente con sintomi respiratori vanno testati i seguenti allergeni:
Il prick test non può essere eseguito o correttamente interpretato nei seguenti casi:
Si ricorda che solo alte dosi di corticosteroidi possono inibire la risposta cutanea, e che i beta-2 agonisti e i cromoni hanno un'attività inibitoria sulla risposta cutanea assolutamente trascurabile.
Come fare i Prick Test?
La cute della zona scelta per l'esecuzione del test è abitualmente la faccia volare degli avambracci, e più precisamente 5 cm al di sopra del polso e 3 cm al di sotto dalla fossa antecubitale. La cute non va pretrattata con disinfettanti o preparati topici (corticosteroidi, anti-H1).
Il test si esegue pungendo perpendicolarmente, senza determinare sanguinamento, la cute attraverso una goccia di ciascun estratto, con un particolare dispositivo (lancetta) che ha una punta molto sottile.
Non è un test doloroso, perché la puntura è molto superficiale.
È necessario usare una lancetta diversa per ciascun allergene, per evitare la contaminazione tra estratti diversi. Non è sufficiente pulire ogni volta l'ago dei prick per evitare falsi positivi da contaminazione!
La distanza minima tra un test ed un altro deve essere di almeno 2,5 cm altrimenti il risultato positivo di un test può influenzare l'esito del test vicino.
Eseguita la puntura, la soluzione allergenica può essere rimossa con un cotone, garza, carta evitando di mescolare tra loro le varie soluzioni, in modo che il bambino possa alzarsi, se lo desidera, o mettersi a disegnare, o essere visitato.
È obbligatorio eseguire un controllo negativo (in genere diluente dell'estratto allergenico, o glicerina) e uno positivo (istamina 10 ng/mL in soluzione fisiologica glicerinata) se si sospetta la presenza rispettivamente di un dermografismo o di una iporeattività cutanea.
I Prick by Prick
Si tratta di una tecnica usata nel sospetto di una allergia alimentare, quando gli allergeni da testare non siano presenti in estratti del commercio sufficientemente affidabili. È questo il caso della verdura e della frutta. La procedura comporta una puntura, prima dell’alimento e quindi della cute o, in alternativa, anche attraverso l’alimento stesso.
Come leggere i Prick Test?
La lettura delle risposte ai prick deve essere effettuata:
Come interpretare i Prick Test
Secondo la maggior parte delle linee guida, la risposta ad un Allergene è considerata positiva quando il pomfo ha il diametro maggiore di almeno 3 mm (pari ad un’area di 7 mm3), senza alcun riferimento alla dimensione della riposta dell’istamina.
La registrazione permanente dei risultati del prick test consiste nei seguenti passi:
Nel corso di esecuzione di test sono rarissime lereazioni indesiderate locali, soprattutto dopo che si sono abbandonate le intradermoreazioni. In presenza di un’anamnesi positiva per shock anafilattico o comunque per una manifestazione anafilattica grave, il prick test con l’allergene incriminato deve essere eseguito con cautela, iniziando con un “drop test” cioè apponendo semplicemente sulla cute una goccia dell’estratto (senza picchettare) o apponendo l’alimento bruto (pesce, latte, ecc.) sempre senza pricchettare. Spesso il test risulta fortemente positivo anche per semplice apposizione. In questo caso è rischioso (oltre che inutile) procedere con i prick test.
Anche se non esiste una specifica normativa a riguardo, è consigliabile che sia lo specialista allergologo o un pediatra debitamente formato a eseguire i prick test e che siano disponibili gli opportuni presidi di pronto soccorso (adrenalina soprattutto).

Patch Test: il metodo per identificare un’allergia da contatto
Patch Test: test allergologico
Il patch test è la metodica migliore per identificare un’allergia da contatto o un’allergia con meccanismo ritardato.
Il patch test è uno strumento diagnostico fondamentale per la diagnosi delle dermatiti da contatto. Viene eseguito ambulatorialmente, applicando sulla cute del dorso del paziente alcuni cerotti (patch) nei quali sono disposte alcune cellette che contengono le sostanze (o apteni) da testare. E’ un test a lettura ritardata, quindi il cerotto viene rimosso dopo 48-72 ore dall’applicazione.E’ opportuno che terapie cortisoniche per bocca o iniettive (a partire da dosaggi di prednisone di 10 mg/die o equivalenti) o terapie cortisoniche locali a livello della cute del dorso vengano sospese almeno 15 giorni prima del test. Possono invece essere assunte regolarmente le terapie a base di anti-istamici.Durante l’esecuzione del test (le 48-72 ore durante le quali il paziente tiene il patch test sulla cute del dorso)è importante non sudare eccessivamente, non bagnare il cerotto (potrebbe staccarsi), non esporre la parte al sole.Solitamente, il patch test non viene eseguito nei mesi estivi, per ridurre questo tipo di inconvenienti.
Patch test: il metodoPer effettuare il patch test si utilizzano pannelli composti da varie sostanze (dette apteni) potenzialmente responsabili delle dermatiti da contatto. Il pannello più comunemente utilizzato, in Italia, è quello consigliato dalla Società Italiana di Dermatologia Allergologica Professionale e Ambientale (pannello SIDAPA). Fanno parte del pannello molte sostanze comunemente incontrate nella vita di tutti i giorni, quali metalli (nichel, cobalto, potassio bicromato), coloranti (para-fenilen-diammina, disperso blu, disperso rosso), sostanze presenti nei manufatti in gomma (tiuram), nei cosmetici (parabeni) o profumi(profumi mix, balsamo del Perù), conservanti(kathon) e farmaci (neomicina, benzocaina). Tutti gli apteni sono disposti in singole cellette di materiale anallergico, fissate su un cerotto (il patch, appunto) che deve essere posizionato sulla cute della parte superiore del dorso.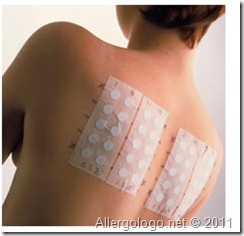 Il cerotto deve essere mantenuto sul dorso, facendo ben attenzione a non farlo staccare, per 48-72 ore. E’ possibile, soprattutto trascorse 12-24 ore dall’inizio del test, che il paziente possa avvertire fastidio o prurito a livello del dorso; questo può essere dovuto alla reazione eczematosa che si viene a creare nel momento in cui si ha una reazione positiva ad una delle sostanze testate. Tale sintomatologia, comunque, è solitamente di modesta entità. E’ un test assolutamente sicuro ed indolore. L’allergologo, trascorso il periodo di tempo prefissato, provvede a rimuovere il patch test ed a documentare la presenza di eventuali lesioni eczematose in corrispondenza di uno o più degli apteni testati.
Il cerotto deve essere mantenuto sul dorso, facendo ben attenzione a non farlo staccare, per 48-72 ore. E’ possibile, soprattutto trascorse 12-24 ore dall’inizio del test, che il paziente possa avvertire fastidio o prurito a livello del dorso; questo può essere dovuto alla reazione eczematosa che si viene a creare nel momento in cui si ha una reazione positiva ad una delle sostanze testate. Tale sintomatologia, comunque, è solitamente di modesta entità. E’ un test assolutamente sicuro ed indolore. L’allergologo, trascorso il periodo di tempo prefissato, provvede a rimuovere il patch test ed a documentare la presenza di eventuali lesioni eczematose in corrispondenza di uno o più degli apteni testati.
Al termine della lettura, viene consegnato al paziente il referto con il risultato del patch test e le evenutali prescrizioni terapeutiche.
LE ALLERGIE
ALLERGIE IN GENERALE
ALLERGIE ALIMENTARI
ALLERGIA DA FARMACI
ALLERGIE AI VELENI DI IMENOTTERI
ALLERGIE RESPIRATORIE (Rinite allergica,Asma allergico)
ALLERGIE DERMATOLOGICHE DA CONTATTO (Orticaria e Dermtiti Allergiche da contatto)

ALLERGIE IN GENERALE
Un’allergia è un’ipersensibilità dell’organismo nei confronti di sostanze di per sé innocue, come le proteine contenute nei pollini. La frequenza delle allergie nei paesi industrializzati viene collegata anche allo stile di vita moderno.
Reazione eccessiva dell’organismoCon allergia o malattia allergica si intende una reazione eccessiva dell’organismo a sostanze estranee di per sé innocue. Queste sostanze, quasi sempre proteine provenienti da pollini, acari della polvere, animali, alimenti o farmaci, tanto per citare i casi più comuni, sono definite allergeni. Quando una persona allergica entra in contatto con l’allergene, per esempio inalandolo o ingerendolo, il sistema immunitario scatena una reazione difensiva eccessiva che induce i sintomi allergici.
Le patologie allergiche sono in forte aumento e alcune stime indicano che nei paesi industrializzati raggiungeranno nel prossimo decennio circa il 50% della popolazione. Le cause di questo aumento, reale e documentato, non sono ancora chiare ma è abbastanza probabile che siano legate ai radicali cambiamenti dei nostri stili di vita occorsi nei paesi industrializzati negli ultimi 50 anni (inurbamento, inquinamento, scarsa esposizione a sostanze immunostimolanti nei primi anni di vita, utilizzo incongruo di antibiotici o esteso utilizzo della chimica nell’alimentazione quotidiana): il nostro sistema immunitario reagirebbe a questi cambiamenti in modo sbagliato, erroneo, portando a quadri allergici. I dati derivanti dalla crescita dell’allergia nei paesi emergenti confermano tale ipotesi.
Gli scorsi decenni sono stati caratterizzati da un aumento soprattutto delle patologie respiratorie (rinite, asma) probabilmente connesse con il sempre maggiore “inquinamento” sia negli ambienti domestici, che delle aree metropolitane. Dobbiamo sempre più spesso, inoltre, confrontarci con quadri clinici di sovrapposizione, tra rinite-asma nei pazienti giovani e la bronco pneumopatia cronica ostruttiva dell’anziano. E’ molto probabile che in tale ambito gli studi di genetica molecolare ci aiuteranno a individuare precocemente i pazienti a rischio di evoluzione e quelli no.
Nel prossimo decennio dovremo probabilmente affrontare una nuova ondata epidemica che riguarda questa volta l’allergia alimentare. In questo caso la situazione è molto complessa perché gli strumenti diagnostici finora a disposizione hanno molti limiti: l’introduzione di tecniche di allergologia molecolare ci permette, già oggi, di fare diagnosi molto circostanziate e soprattutto di definire per ciascun paziente il suo spettro di allergia ed il suo rischio di avere reazioni allergiche importanti cioè in grado di mettere anche in pericolo di vita il paziente. In sintesi, con un piccolo prelievo di sangue, possiamo disporre di una vera e propria mappa allergologica in grado di fornirci le informazioni più significative per il presente ma anche per il futuro del paziente. La lettura di tali dati è complessa e solo poche persone in Italia hanno documentata e significativa esperienza nella corretta valutazione degli stessi.
Sotto l’aspetto terapeutico l’utilizzo di immunoterapie specifiche ben standardizzate e registrate come farmaci in tutta Europa rivoluzionerà l’approccio al paziente, permettendo di “guarire” tali patologie, forse non solo sul versante respiratorio ma anche, a breve, su quello alimentare. Anche l’utilizzo di farmaci derivanti da tecniche di biologia molecolare (anticorpi recombinanti) offrirà opzioni terapeutiche importanti.
Il rischio di allergie varia secondo i casi: i bambini con genitori o fratelli allergici presentano un rischio maggiore di sviluppare anch’essi reazioni allergiche.
Negli ultimi anni e decenni, le allergie in generale sono aumentate molto. I motivi non sono ancora definitivamente chiariti, appare però evidente che l’incremento ha luogo in paesi con uno standard di vita elevato e buone condizioni igieniche. Proprio queste ultime potrebbero però essere una concausa delle allergie: il sistema immunitario viene molto meno sollecitato dai nemici naturali (ma anche da virus e batteri non nocivi) e disimpara a distinguere quali sostanze sono pericolose e quali innocue, reagendo eccessivamente al contatto con proteine di per sé inoffensive.
ALLERGIE ALIMENTARI
Le allergie alimentari sono una risposta anomala del sistema immunitario a uno o più alimenti o componenti degli alimenti. L’allergene, cioè la sostanza che scatena questa risposta abnorme, è nella quasi totalità dei casi, una proteina.
Il 90% delle allergie alimentari sono causate da un gruppo di otto alimenti: latte vaccino, uova, soia, cereali, arachidi e altra frutta secca, pesce e crostacei. Ciò che rende le allergie alimentari così difficili da gestire è che la sostanza o le sostanze cui si è allergici non sono isolate ma possono trovarsi nei cibi di tutti i giorni.
Generalmente, le allergie alimentari compaiono nei primi dieci anni di vita, il periodo dello sviluppo del sistema immunitario. Anzi, alcune allergie si scatenano già nei primi mesi di vita, durante l'allattamento, in seguito a una risposta immunitaria provocata dalle proteine presenti nel latte materno.
Tipi di allergie alimentariLa "Top 8" degli alimenti allergenici determina altrettanti tipi di Allergia di origine vegetale e di origine animale:
Allergie di origine vegetale:
Per prevenire l’assorbimento di agenti potenzialmente patogeni e pericolosi provenienti dal cibo e al tempo stesso per garantire la tolleranza, cioè la “neutralità” del Sistema immunitario verso le proteine della dieta e i batteri “buoni” (cosiddetti commensali), esistono a livello gastrointestinale precisi meccanismi immunitari.
La normale “tolleranza” del sistema immunitario verso gli antigeni alimentari può venir meno, in alcune situazioni, nei confronti di una o più proteine allergeniche presenti negli alimenti, instaurando un’allergia alimentare. La tendenza a svilupparla dipende dall’ereditarietà e da altri fattori(gastroenteriti virali, nascita prematura). Ma anche i fattori ambientali, come l'inquinamento atmosferico, l'esposizione al fumo di sigarettadurante l'infanzia (o durante la gravidanza della madre), e la permanenza in ambienti umidipossono contribuire.
In alcune persone, la reazione allergica può essere innescata dall’esercizio fisico, con prurito e stordimento subito dopo aver iniziato l’allenamento in palestra o una corsa. Non mangiare per un paio d'ore prima dell’esercizio ed evitare i cibi “sospetti” può aiutare a prevenire questo problema.
Negli ultimi anni si è osservato un notevole incremento delle malattie allergiche (per fare un esempio del tasso di crescita di queste allergie, solo in Gran Bretagna, dal 1990 al 2007 sono aumentate del 500%!) in modo particolare l’allergia ad alimenti, che hanno assunto le caratteristiche di una vera e propria epidemia, fino a rendere la vita difficile al 6-8 % dei bambini sotto i 3 anni (oltre il 10% se si considerano anche lievi reazioni a frutta e verdura) e fino al 3 % degli adulti. I bambini rappresentano la categoria più esposta alle allergie alimentari perché il loro organismo, soprattutto se piccolissimi, è ancora in formazione: il sistema gastrointestinale, che dovrebbe bloccare gli antigeni, soprattutto nei lattanti non è ancora ben sviluppato e può venire meno a questa sua funzione, provocando reazioni allergiche che colpiscono solitamente l'apparato respiratorio (con asma e congiuntivite), l'apparato gastrointestinale (con diarrea, dolori addominali e vomito) e la pelle (con orticaria ed eczema). Circa l'85% dei bambini con allergie alimentari guariscono spontaneamente nei primi 3-5 anni di vita, anche se la persistenza in età adulta diventa sempre più frequente.
La predisposizione alle allergie è però un fattore determinante: se un genitore è già allergico, il bambino avrà circa il 45% di possibilità di sviluppare anche lui allergie alimentari; la percentuale sale quasi al doppio, all'80% circa, se entrambi i genitori sono allergici. È importante quindi prolungare, soprattutto in questi bambini con predisposizione genetica, il più possibile l'allattamento al seno, che permette di usufruire degli anticorpi materni.
Segni e sintomi delle allergie alimentariI sintomi di allergia alimentare si sviluppano solitamente da pochi minuti a due ore dopo aver mangiato il cibo “incriminato”. Per alcuni, la reazione allergica a un determinato alimento può essere solo “spiacevole”, ma non grave. Per altri, però, può essere anche molto grave e pericolosa per la vita.
I segni e sintomi più comuni comprendono:
• sensazione di formicolio o prurito in bocca
• orticaria, prurito o eczema sul corpo
• gonfiore delle labbra, viso, della lingua e della gola o di altre parti del corpo
• respiro sibilante, congestione nasale o problemi respiratori
• dolore addominale, diarrea, nausea o vomito
• vertigini, stordimento o svenimento.
Lo shock anafilattico, è una reazione estrema e potenzialmente molto pericolosache può manifestarsi in alcune persone e in casi particolari (rari per fortuna). Nelle persone allergiche è sempre necessario tenere presente la possibilità che una tale reazione si verifichi. Occorre saperla riconoscere tempestivamente per poter prendere provvedimenti immediati.
I sintomi di uno shock anafilattico comprendono:
Nel caso l’allergia interessi i bambini, il pediatra va consultato in ogni caso per concordare con lui la prevenzione e la terapia più efficace, ma soprattutto va consultato in casi di orticaria, gonfiori, prurito o altri sintomi evidenti di allergia a circa mezz'ora dall'ingestione di un particolare alimento. Si consiglia invece di recarsi immediatamente al Pronto Soccorso quando il bambino ha fame d'aria e tosse, con conseguente sensazione di soffocamento.
Differenza tra allergie e intolleranze alimentariL’allergia alimentare è probabilmente la patologia più comunemente auto-diagnosticata, ma spesso anche mal-diagnosticata da chi ne soffre o dai genitori (se si tratta di un bambino), mentre non di rado è sotto-diagnosticata dai medici di Medicina generale e perfino dagli specialisti.
Soprattutto in fase di diagnosi, è importante distinguere le allergie alimentari dalle semplici intolleranze e dalle avversioni ad alcuni cibi.
Il metodo più usato per determinare se si ha un’allergia alimentare consiste nel sottoporsi ai Prick test e/o ai test immunologici dei livelli sierici di IgE con specifici alimenti.
Un test ancora più affidabile, il test di provocazione orale (TPO), – che consiste nel somministrare l’alimento sospetto, – comporta però il rischio di suscitare una reazione allergica grave, e deve perciò essere eseguito sotto la supervisione di personale medico qualificato con trattamento di emergenza prontamente disponibile.
ALLERGIE DA FARMACI
Con l’aumento del consumo dei farmaci si è verificato parallelamente un aumento delle reazioni avverse a farmaci (RAF).
Queste reazioni sono così numerose da costituire uno dei maggiori problemi di salute pubblica nei paesi industrializzati; si calcola che il 2-8% della popolazione (secondo vari studi) abbia presentato RAF e che il 3-5% dei ricoveri ospedalieri siano da mettere in correlazione con RAF, mentre il 15-30% dei pazienti ospedalizzati per altri motivi presentano nel corso della degenza reazioni da farmaci.
Tra i fattori di rischio bisogna considerare il sesso (più frequente nelle donne) e l’età (rara nei bambini e negli anziani, più frequente tra i 20 e 40 anni). La presenza di altre allergie (oculorinite, asma, allergia alimentare) non sembra costituire un fattore di rischio: però in caso di reazione sembra condizionarne una maggiore gravità.
E’ importante imparare a leggere le schede informative dei farmaci.
Nella confezione di ogni farmaco è contenuta una scheda informativa dove sono indicati, oltre alla composizione del farmaco (molecola/e farmacologicamente attiva/e ed eccipienti), al tipo di attività, alle dosi, al modo e ai tempi di somministrazione, anche avvertenze comprendenti controindicazioni, precauzioni d’impiego, possibili interazioni e la descrizione di eventuali reazioni avverse (RAF) segnalate.
Le reazioni avverse da farmaci possono essere distinte in:
Reazioni prevedibili che sono dose-dipendenti, piuttosto frequenti e nella maggior parte dei casi di modesta gravità e si distinguono a loro volta in:
E’ importante distinguere tra reazioni allergiche ed effetti collaterali e secondari, poiché spesso i pazienti giungono all’osservazione dell’allergologo lamentando reazioni a tipo risentimento gastrico da aspirina o altri FANS, candidosi da antibiotici ecc.
Il ministero della Sanità ha istituito un dipartimento per la valutazione dei medicinali e per la farmacovigilanza al quale devono essere segnalate dal medico o farmacista su apposite schede tutte le sospette reazioni avverse a farmaci.
Con cadenza bimestrale viene inviato ai medici un bollettino di informazione sui farmaci dove sono segnalati anche gli aggiornamenti di farmacovigilanza.
Esiste anche un sito internet :www.farmacovigilanza.it
Sintomatologia da RAF
Le manifestazioni cliniche delle reazioni avverse a farmaci sono molteplici, ma le più frequenti sono quelle classiche dell’allergia/pseudoallergia come orticaria, angioedema, asma, shock anafilattico. Frequenti anche eruzioni cutanee diffuse morbilliformi o scarlattiniformi, maculo-papule, dermatite da contatto, eritema fisso, fotodermatiti, porpora/vasculite. Rare ma gravi le sindromi di Lyell o "necrolisi epidermica tossica" con bolle simili a quelle delle ustioni (con elevata mortalità se diffuse su ampia superficie corporea) e la sindrome di Stevens-Johnson o "eritema multiforme" con eruzioni cutanee a coccarda ed ulcerazioni della mucosa orale, genitale o anale.
Altre manifestazioni si possono presentare a carico del sangue con riduzione del numero dei componenti corpuscolati determinando diminuzione di globuli rossi e/o piastrine e/o globuli bianchi. Sono segnalate inoltre reazioni a carico del fegato, reni, polmoni, piccoli vasi sanguigni (vasculiti), malattia da siero, malattie autoimmuni e febbre da farmaci.
Quando sospettare una reazione allergica da farmaci
La diagnosi di allergia da farmaci è un problema complesso per le scarse conoscenze sui meccanismi patogenetici e sui metaboliti attivi derivanti dai farmaci, spesso responsabili delle reazioni allergiche.
L’anamnesi (raccolta della storia clinica) è fondamentale: tra i dati anamnestici suggestivi per una reazione allergica a farmaci sono da ricordare i seguenti:
Se il paziente presenta una sintomatologia insolita dopo aver assunto un farmaco deve informare il medico annotando:
Il medico determinerà in base a quanto riferito se i sintomi indicano una sospetta reazione allergica e potrà inviare il suo paziente dallo specialista allergologo con una congrua documentazione per eventuali ulteriori accertamenti.
Prove allergologiche disponibili per la diagnosi di allergia a farmaci
Non è facile porre diagnosi certa di allergia a farmaci: talvolta la storia clinica non è sufficiente ad attribuire una reazione ad un farmaco e per confermare il sospetto spesso non sono disponibili test diagnostici.
Esistono, purtroppo, pochi test cutanei e di laboratorio e sono attendibili solo per un numero molto limitato di farmaci.
I test cutanei
I test cutanei utilizzabili sono il prick test (una goccia di soluzione del farmaco è posta sulla cute dell’avambraccio che viene punta con un ago od una lancetta), l’intradermoreazione (si inietta nel derma con una siringa una piccola quantità di soluzione del farmaco) ed il patch test (il farmaco in idoneo veicolo viene posto sulla pelle sotto un cerotto, per 48-72 ore; è la metodica comunemente impiegata per la diagnostica delle dermatiti da contatto).
Il prick test e l’intradermoreazione sono attendibili esclusivamente per quei farmaci che provocano reazioni allergiche "vere" cioè dovute ad un meccanismo immunologico mediato da anticorpi IgE (reazioni immediate). Per i betalattamici (antibiotici della famiglia delle penicilline) i test cutanei opportunamente eseguiti sono altamente predittivi, a meno che non siano passati diversi anni dalla reazione avversa. Infatti le IgE specifiche, dopo un iniziale incremento, tendono a diminuire e quindi a scomparire, prima dal siero e poi anche dai mastociti cutanei, con velocità diversa da paziente a paziente. In questi casi è preferibile evitare i betalattamici ed impiegare antibiotici alternativi.
Esiste un potenziale rischio dei test cutanei: assai raramente possono provocare, in soggetti molto sensibili, reazioni generalizzate. Reazioni mortali sono state descritte in casi eccezionali, in particolare con il pomfo di prova o quando i test cutanei non sono stati effettuati seguendo le regole della prudenza e cioè:
Per operare nel massimo rispetto della sicurezza del paziente i test devono essere prescritti ed eseguiti da allergologi esperti nelle reazioni avverse a farmaci ed in ambiente ospedaliero, dove siano disponibili tutte le attrezzature necessarie per affrontare situazioni di emergenza.
Deve essere sempre evitata la procedura del cosiddetto "pomfo di prova" (intradermoreazione con farmaco non diluito) in quanto la negatività della prova non esclude la possibilità di ipersensibilità clinica, una falsa positività del test può privare il paziente di un farmaco potenzialmente utile ed infine il test può presentare elevati rischi per il paziente, soprattutto se non si provvede a diluire il farmaco e non si effettua precedentemente il prick test.
Test di laboratorio
Il dosaggio delle IgE specifiche è di validità limitata, essendo la sensibilità inferiore rispetto a quella dei test cutanei. Può essere utile come screening che preceda i test cutanei, per i betalattamici e per i farmaci ad alto peso molecolare e quando non sia possibile o prudente effettuare prove cutanee.
Per la diagnosi di reazioni da farmaci non IgE mediate soprattutto per le forme ematologiche sono disponibili, in rari centri spacializzati, altri test in vitro.
Di altri test si attendono ancora conferme circa la sensibilità e la specificità diagnostica.
Test di tolleranza
Il test di tolleranza consiste nella somministrazione orale di un farmaco, iniziando a bassi dosaggi (1/100 o anche 1/1000 della dose terapeutica) ed aumentando la dose ad intervalli di tempo prestabiliti in base alla storia clinica del singolo paziente.
Non si esegue per i farmaci per i quali la storia dimostri una sicura o fortemente sospetta reazione ma va utilizzato per identificare un farmaco alternativo, scegliendolo tra quelli con molecola o con meccanismo d’azione (vedi FANS) diversi da quelli del farmaco che ha provocato la reazione avversa.
Il test di tolleranza va eseguito sempre in ambiente ospedaliero, sotto costante controllo di un allergologo esperto in reazioni avverse a farmaci, e con la pronta disponibilità di rianimatori, in considerazione della possibile gravità delle reazioni.
Il paziente che esegue il test di tolleranza non deve, di norma, assumere antistaminici da almeno 7 giorni, deve aver consumato un pasto leggero e le sue manifestazioni cliniche devono essere in fase di remissione (es. in caso di asma il VEMS deve essere > 70% del predetto)
E’ necessario inserire sempre un placebo, all’inizio ed eventualmente tra una dose e l’altra. Le reazioni soggettive riferite al placebo sono frequentissime!
Tabella riassuntiva dei test attendibili per la diagnostica di allergia a farmaci
test in vivo
test in vitro
farmaci
prick/intradermo
patch
tolleranza
RAST
altri
note
penicilline
si
si
si*
si
*dopo il test cutaneo
cefalosporine
si
si
si*
si
*dopo il test cutaneo
sulfamidici
si
altri antibiotici
si
aspirina e FANS
si
anestetici generali
si
si*
*dopo il test cutaneo
anestetici locali
si
si*
*dopo il test cutaneo
mezzi di contrasto
premedicazione
insulina
si
si
eparina
si
si
si*
*dopo il test cutaneo
immunoglobuline
si
anticonvulsivanti
si
Reazioni da antibiotici
Gli antibiotici sono responsabili del maggior numero (40%) delle reazioni allergiche e pseudoallergiche da farmaci.
Il maggior numero di reazioni, oltre il 60%, si verificano con i beta-lattamici (penicilline naturali e semisintetiche, cefalosporine) seguiti da sulfamidici, tetracicline, eritromicina, ecc.
Si ricorda che i test per antibiotici sono da eseguire nei casi in cui esiste una storia positiva di reazione a quell’antibiotico con sintomi non gravi, oppure storia negativa per quel farmaco ma c’è rischio per possibile cross-reattività (es. anamnesi positiva per reazione a cefalosporine deve essere trattato con penicilline o aminopenicilline).
Se la reazione è stata grave (reazioni respiratorie, cardiovascolari, tipo Lyell, tipo Stevens-Johnson) oppure chiaramente provocata da un farmaco noto è prudente evitare le prove cutanee e ricorrere ai test di laboratorio, anche se sono meno sensibili.
Infine è opportuno ricordare che solo per pochi antibiotici esistono test diagnostici attendibili.
Betalattamici (penicillina e derivati)
Le cutireazioni (prick e intradermo) sono il cardine della diagnosi e possono essere affiancate, ma non sostituite dal dosaggio delle IgE specifiche in vitro.
Vanno riservate alla competenza dell’allergologo esperto in reazioni allergiche ai farmaci ed in ambiente ospedaliero.
Si pratica inizialmente il prick con il PPL (penicilloilpolilisina) diluito e intero e si prosegue con l’intradermo a dosi scalari crescenti solo se il prick risulta negativo.
Si procede in caso di negatività con il prick e l’intradermo con i MDM (miscela di determinanti minori).
E’ necessario inoltre praticare anche cutireazioni con aminopenicilline (ampicillina e amoxicillina) e cefalosporine (data l’importanza dei determinanti antigenici delle catene laterali) alle opportune diluizioni, quelle cioè che non provocano reazioni irritative nei soggetti di controllo.
Per quanto riguarda la diagnostica di reazioni ritardate (rash maculo papulosi soprattutto da aminopenicilline) è opportuno valutare una tardiva positivizzazione dell’intradermoreazione ed affiancare a queste cutireazioni anche il patch test.
In caso di reazione avversa dubbia e non grave con un betalattamico e prove cutanee negative, è indicato un cauto test di tolleranza, sempre per via orale ed in ambiente ospedaliero.
E’ da segnalare la possibilità di allergia crociata, pur non in tutti i casi, tra betalattamici. Anche se le cefalosporine di ultima generazione presenterebbero una minor cross-reattività con gli altri betalattamici, il loro uso in linea di massima va sconsigliato ai pazienti con allergia alle penicilline.
Sulfamidici
Non esistono prove cutanee e di laboratorio predittive: unico test eseguibile resta quello di tolleranza.
Sono previsti test di tolleranza rapidi per i pazienti affetti da AIDS con reazione a sulfamidici che necessitano urgentemente di tale farmaco per la terapia delle infezioni.
Altri chemioantibiotici:
Nel caso sia indispensabile l’uso di un farmaco per un’anamnesi di reazioni lievi o dubbie si può effettuare il test di tolleranza; in caso di reazioni gravi all’anamnesi non si deve ricorrere ad alcun test di provocazione.
Reazioni da aspirina ed altri FANS
Le reazioni avverse da aspirina (acido acetilsalicilico o ASA) e FANS (farmaci antiinfiammatori non steroidei) colpiscono, secondo le diverse segnalazioni, dallo 0,3 al 9% della popolazione generale.
Queste reazioni consistono in manifestazioni cliniche quali asma bronchiale, orticaria, angioedema (gonfiore, soprattutto di labbra, palpebre, lingua, genitali), edema della glottide (con difficoltà a deglutire e respirare e voce rauca), e in alcuni casi shock anafilattico.
Anche se le modalità di presentazione di tali reazioni mostrano strettissime analogie con la sintomatologia di altre sindromi a dimostrata etiopatogenesi allergica, un meccanismo IgE mediato non è mai stato dimostrato, tranne che per alcuni casi di reazione ai pirazolonici. Per tali motivi queste reazioni vengono classificate come pseudo-allergiche, anche se più comunemente si parla di “intolleranza”.
Le reazioni di tipo respiratorio si manifestano per lo più in pazienti con sintomi inquadrabili nella "triade dell'aspirina" (associazione di asma, poliposi nasale e intolleranza all'aspirina e ad altri FANS).
Si stima che più del 19% degli adulti con asma e oltre il 40% di quelli con polipi nasali o sinusite cronica sono anche intolleranti all'aspirina.
Trattandosi di reazioni pseudo-allergiche (non mediate da anticorpi IgE o da altri meccanismi immunologici), per la diagnosi non sono affidabili né i test cutanei né quelli in vitro; l’unico metodo valido è il test di tolleranza con assunzione orale in ambiente specialistico ospedaliero di farmaci antiinfiammatori "alternativi" (generalmente sono meglio tollerati nimesulide, meloxicam e coxib) per fornire al paziente un farmaco in caso di necessità.
In caso di intolleranza all’aspirina o ad altri FANS si consiglia di:
Reazioni a mezzi di contrasto radiografici
La maggior parte dei mezzi di contrasto radiografici (MCR) contengono anelli benzenici iodati.
I MCR ionici provocano reazioni lievi senza conseguenze cliniche nel 5-8% dei soggetti ai quali sono somministrati, reazioni gravi in 1/10.000, reazioni mortali in 1/40.000 – 1/80.000; con l’uso dei MCR non ionici le percentuali di reazioni avverse si sono dimezzate.
Le reazioni causate dai mezzi di contrasto possono essere:
lievi
Sono da considerare categorie con rischio di reazione avversa superiore alla popolazione generale i soggetti con pregresse reazioni da MCR ed inoltre quelli affetti da:
Non è documentato che i soggetti con allergie di altro tipo (oculorinite, asma, allergia alimentare) siano più suscettibili del resto della popolazione alle reazioni da MCR; tuttavia un’eventuale reazione avversa potrebbe assumere carattere di maggiore gravità.
Non esistono test preventivi
Nella necessità di eseguire indagini radiologiche con mezzi di contrasto nei soggetti che hanno avuto precedenti reazioni:
Si consiglia di sospendere temporaneamente l’eventuale terapia con farmaci beta bloccanti prima dell’esame.
Reazioni avverse ad anestetici locali
Reazioni allergiche (dipendenti da un meccanismo immunologico) da anestetici locali sono eccezionali e possono provocare orticaria, angioedema, broncospasmo e shock anafilattico.
Nella stragrande maggioranza dei casi le reazioni sono dovute a effetti collaterali, raramente di tipo tossico.
Le reazioni avverse agli anestetici locali sono state attribuite in parte anche ad altre sostanze con le quali vengono associati nelle preparazioni commerciali, come vasocostrittori simpaticomimetici (adrenalina ed altri) e conservanti (parabeni e solfiti).
Reazioni psicomotorie sono frequenti e sono dovute a riflessi vagali (reazioni "vaso-vagali") con riduzione della frequenza cardiaca, pallore, sudorazione, lipotimia, ipotensione, oppure a stimolazione del sistema simpatico con comparsa di palpitazioni, tremori, difficoltà respiratorie, iperventilazione, agitazione, sudorazione.
Reazioni tossiche possono dipendere da sovradosaggio o da intolleranza individuale e provocano eccitazione, euforia, agitazione psicomotoria, nausea, vomito, disorientamento fino a convulsioni.
L’atopia non rappresenta un fattore di rischio superiore rispetto alla popolazione generale, pertanto non è razionale eseguire il test negli allergici in assenza di precedenti reazioni da anestetici locali.
Gli anestetici locali si dividono in due gruppi: esteri e amidi.
Esteri
Si possono effettuare test cutanei mediante prick e intradermoreazione e test di tolleranza, riservandoli solo ai casi nei quali ci siano state precedenti reazioni.
L’anestetico locale alternativo viene scelto fra quelli appartenenti al gruppo delle amidi in quanto responsabili con minor frequenza di sensibilizzazioni, anche nel caso in cui non si conosca l’anestetico responsabile di precedente reazione.
Il test deve essere eseguito sempre con anestetico senza vasocostrittore.
La negatività del test cutaneo non esclude completamente la possibilità di reazioni diverse da quelle IgE mediate, anche se molto rare: per questo motivo al test cutaneo deve seguire sempre il test di tolleranza per via sottocutanea.
Reazioni avverse durante anestesia generale
L’ incidenza delle reazioni allergiche durante anestesia generale è aumentata negli ultimi anni: alcuni studi riferiscono lo 0,7%; la frequenza di shock anafilattico è stimata da 1:5.000 a 1:10.000 anestesie.
Non sempre è facilmente identificabile il farmaco responsabile di reazione in corso di anestesia a causa della contemporanea somministrazione di molti farmaci: è fondamentale nel sospetto di reazione avere a disposizione la copia della cartella anestesiologica per una attenta valutazione della sequenza di somministrazione dei farmaci e della comparsa della sintomatologia.
I farmaci responsabili del maggior numero di reazioni sono i curarizzanti o miorilassanti, seguiti da anestetici generali ed oppiacei; anche il lattice è stato segnalato come causa frequente di reazione; infine anche gli antibiotici (spesso somministrati endovena subito prima di un intervento chirurgico), le benzodiazepine, i mezzi di contrasto radiologici, i succedanei del plasma, , ecc. possono essere responsabili di reazioni.
Reazioni ad anestetici endovenosi
Anestetici endovenosi e oppiacei sono responsabili del 3,6% e 1,7% rispettivamente dei casi di anafilassi.
I test diagnostici, da eseguire in ambiente ospedaliero protetto in pazienti con precedenti reazioni ad anestetici, sono il prick test seguito dall’intradermoreazione. Il test di tolleranza è preferibile venga effettuato al momento dell’impiego del farmaco.
Reazioni a miorilassanti
La succinilcolina è il farmaco più frequentemente responsabile di reazioni avverse seguito da vecuronio, pancuronio, atracurium e gallamina.
I test cutanei sono da praticare solo in pazienti con anamnesi positiva per precedenti reazioni con le stesse modalità descritte per gli anestetici.
Reazioni da latice di gomma (vedi anche: allergia al lattice)
Come regola generale uno screening per allergia ad anestetici generali dovrebbe includere sempre un test cutaneo per latice e dosaggio di IgE per ossido di etilene
Altri farmaci
Ogni volta che si introducono nell’organismo sostanze estranee farmacologicamente attive è presente il rischio di reazioni avverse. La frequenza con la quale i singoli farmaci provocano reazioni avverse non prevedibili varia moltissimo da farmaco a farmaco.
Sono descritte con relativa frequenza:
Sindromi allergiche da anticonvulsivanti(antiepilettici)
Sostenute soprattutto da fenitoina (dal 5 al 19% dei pazienti), fenobarbital (4%), carbamazepina (3-5%).
Non sono disponibili test cutanei né di laboratorio. E’ attendibile solo il test di provocazione/tolleranza.
Reazioni da eparina calcica
Sono in genere reazioni allergiche di tipo ritardato con quadri cutanei quali orticaria, eritemi, ecc.
Sono possibili in caso di necessità test cutanei ed eventuale desensibilizzazione.
Insulina
Reazioni allergiche clinicamente significative all’insulina non sono frequenti considerando che milioni di diabetici ogni giorno e più volte al giorno ricevono insulina. I test cutanei e di laboratorio sono attendibili.
Sono previsti schemi di desensibilizzazione con insulina, in caso di allergia di tipo immediato (IgE-mediata).
Vaccini
Raramente i vaccini provocano reazioni allergiche, talvolta reazioni avverse possono essere dovute alla presenza in tali presidi farmacologici di:
Reazioni avverse da additivi
Di fronte a reazioni indesiderate da farmaci si è soliti attribuire la causa al principio farmacologico attivo, tuttavia molti farmaci, soprattutto orali, di comune impiego contengono additivi (coloranti, conservanti, aromi) che possono essere causa piuttosto frequente di reazioni pseudoallergiche.
Additivi si considerano "tutte quelle sostanze, prive di valore nutritivo, non consumate come alimento in sé e non normalmente usate come ingrediente tipico dell’alimento, aggiunte intenzionalmente per uno scopo tecnologico (anche organoletttico) nel corso della fabbricazione, lavorazione, preparazione, confezione, imballaggio, che si ritrovano nell’alimento o nei suoi sottoprodotti divenendone un componente a tutti gli effetti".
L’unico test attendibile per la diagnosi i intolleranza ad additivi è il test di provocazione, previa scomparsa dei sintomi con dieta di eliminazione.
La classificazione degli additivi è in base alla loro funzione (ogni addditivo ha una sigla formata da un numero generalmente preceduta dalla lettera E)
Un esempio di classificazione è il seguente (da Vieurucci e coll.):
Conservanti
Coloranti: E102, E127, E110, E160 sono contenuti in:
Reazioni avverse da rimedi omeopatici ed erboristici
Negli ultimi anni anche in Italia si sta diffondendo la medicina complementare, cioè la possibilità di curarsi con terapie cosiddette "naturali" in contrapposizione ai farmaci utilizzati dalla medicina ufficiale (medicina "allopatica").
Si ritiene che in Italia, anche se non esistono dati ufficiali, almeno 2 milioni di persone si curino con la fitoterapia.
Reazioni tossiche e allergiche possono, tuttavia, essere causate dai rimedi "naturali".
Spesso tali reazioni sfuggono all’attenzione del medico perché talvolta sono considerate "reazioni di adattamento al farmaco"; in altre occasioni l’assunzione di farmaci alternativi non viene riferita, perché vengono considerati naturali e quindi privi di effetti avversi; inoltre non sempre sono segnalati i componenti presenti nel preparato.
Consigli:
Consigli pratici nelle reazioni avverse da farmaci
Allergia al veleno d’imenotteri
In Italia gli insetti più frequentemente responsabili di manifestazioni allergiche gravi sono gli imenotteri pungitori ed in particolare l’ape (Apis mellifica), la vespa (Polistes spp), il giallone (Vespula spp) ed il calabrone (Vespa spp). Solo le femmine sono provviste di pungiglioni velenosi.
Riconoscimento dell’insetto pungitore
Le api appartengono alla famiglia degli Apidi, vivono in colonie molto numerose (le arnie). Sono scarsamente aggressive in condizioni normali, pungono solo quando si sentono minacciate o quando il loro nido è in pericolo. Possiedono un pungiglione seghettato (come un amo da pesca) che rimane infisso nella cute nella sede della puntura; l’ape vola via e muore rapidamente in quanto al pungiglione restano attaccati non solo il sacco velenifero ma anche una parte dell’intestino.
Quest’ultima caratteristica è importante perché può permettere l’identificazione dell’insetto.
Le vespe, i gialloni e i calabroni appartengono alla famiglia dei Vespidi. In genere il loro pungiglione è liscio e non va perduto con una puntura. Perciò uno stesso insetto può pungere diverse volte. Costruiscono nidi cartacei di fibre di legno.
Le vespe del genere Polistes (o "vespe dai nidi di carta", in inglese "paper wasp") sono di dimensione medie (non oltrepassano 15 mm di lunghezza), con un torace stretto ed un addome ovalare, possono essere di colore rosso, marrone, nero o striati.
In Europa le specie più diffuse sono: Polistes dominulus, Polistes gallicus ed in minor misura Polistes nimphus. Per la loro identificazione sono utili le caratteristiche del loro nido: i polistini costruiscono nidi di materiale cartaceo, privi di involucro esterno, in luoghi soleggiati ed asciutti, sotto i tetti delle case, nelle grondaie delle abitazioni, sui rami di arbusti. Sono meno aggressive di altri Vespidi. Sono insetti attratti da frutta matura ed in genere dalle sostanze zuccherine. La loro puntura può essere inizialmente quasi indolore fino a che la reazione non è iniziata.
Le vespe del genere Vespula dette "gialloni" o "vespe terragnole", presenti in Italia, appartengono alla specie Vespula germanica ed alla specie Vespula vulgaris. Come il calabrone hanno un addome tronco a livello dell’inserzione al torace, con caratteristiche strisce gialle e nere. Formano nidi voluminosi, sotto il terreno od in luoghi riparati e disabitati. Sono molti aggressivi ed il loro pungiglione permette più punture senza causare danno all’insetto (solo una minoranza di gialloni può lasciare il pungiglione nella cute del soggetto). Sono carnivori. Si incontrano in particolare alla fine dell’estate.
I calabroni (genere Vespa) presenti in Italia appartengono principalmente a 2 specie: la Vespa crabro diffusa su tutto il territorio italiano e laVespa orientalis presente esclusivamente nelle regioni meridionali. Sono di grosse dimensioni (circa 35 mm di lunghezza), di colore bruno, con addome tronco a livello della sua inserzione al torace e variegato di giallo. Costruiscono nidi voluminosi (vespai) nei cavi degli alberi, negli anfratti di muri o muraglioni. Sono attratti dalle sostanze zuccherine per cui si incontrano in particolare nella tarda estate - autunno (periodo della vendemmia). La loro puntura è assai dolorosa.
Il veleno di Imenotteri
Il veleno presente nel pungiglione degli Imenotteri contiene:
Reazioni allergiche da puntura di Imenotteri
Le reazioni allergiche (provocate da anticorpi di tipo IgE) possono essere di varia gravità.
Reazioni generalizzate (classificazione di Mueller)
Il rischio di reazioni allergiche gravi, in occasione di una successiva puntura di Imenotteri in soggetti sensibilizzati, dipende dal grado di gravità della reazione presentata in seguito all’ultima puntura:
Gli apicoltori e coloro che svolgono per motivi di lavoro o di hobby attività all’aria aperta (agricoltori, giardinieri, operatori ecologici) sono soggetti "a rischio". Nella categoria degli apicoltori il rischio di reazioni allergiche risulta inversamente proporzionale al numero di punture ricevute per anno; gli apicoltori punti molto frequentemente (più di 50 per stagione) raramente sviluppano reazioni generalizzate in quanto vanno incontro ad una desensibilizzazione "spontanea". Qualora però non vengano punti per un certo periodo di tempo (che varia da soggetto a soggetto, in genere diversi mesi ma più spesso diversi anni), possono perdere l’immunità acquisita ed avere reazioni generalizzate in occasione di una nuova puntura.
Le punture al capo o al collo provocano in genere reazioni più gravi.
L’ape inocula da 50 a 100 microgrammi di veleno per puntura mentre i vespidi inoculano da 5 a 15 microgrammi di veleno per puntura. I soggetti allergici al veleno d’ape presentano pertanto un rischio maggiore di reazioni generalizzate alla successiva puntura.
TORNA SU
Strategia diagnostica, preventiva, terapeutica dopo puntura d'imenotteri
Le reazioni alle punture di Imenotteri possono essere molto gravi ed in alcuni casi anche mortali se non viene effettuato un tempestivo intervento. È quindi indispensabile che la persona che ha avuto una reazione generalizzata o una reazione locale estesa si rivolga ad un centro allergologico specializzato per impostare una corretta diagnosi e quindi, in base alla gravità della reazione riportata ed al grado di rischio del soggetto, stabilire la strategia preventivo-terapeutica.
La diagnosi si basa:
La ricerca nel siero delle IgE specifiche per il veleno di Imenotteri non è sufficiente da sola ai fini della diagnosi e soprattutto della scelta del veleno per l’immunoterapia specifica.
In casi selezionati verrà consigliata l’immunoterapia con estratti purificati di veleno. L’immunoterapia è l’unico trattamento in grado di garantire una protezione completa in caso di nuova puntura, permettendo al paziente allergico al veleno di Imenotteri di condurre una vita normale. L’immunoterapia specifica con veleno di Imenotteri è protettiva nel 95-98% dei pazienti trattati.
L’immunoterapia specifica è indicata nei pazienti con test diagnostici positivi che hanno presentato:
L’immunoterapia specifica non viene eseguita in caso di reazione locale estesa o di reazioni inusuali.
L’immunoterapia consiste nell’iniezione sottocutanea di veleno in dosi crescenti per stimolare i meccanismi protettivi dell’organismo contro gli effetti di ulteriori punture; può essere condotta con modalità convenzionali o secondo uno schema di tipo rapido (rush therapy). Una volta raggiunta la dose di mantenimento di 100 microgrammi di estratto la terapia viene continuata con un intervallo crescente (da 1 a 6 settimane) tra le somministrazioni, per almeno 5 anni. L’immunoterapia con veleno di Imenotteri, per il rischio di reazioni, deve essere sempre eseguita in ambiente ospedaliero adeguatamente attrezzato e da personale esperto.
Tutti i soggetti con accertata allergia al veleno d’Imenotteri, anche quelli che hanno avuto reazioni locali estese, devono sempre portare con sé un preparato a base di adrenalina per autosomministrazione (Fastjekt® Merck, in Italia; EpiPen in alcuni paesi esteri) da impiegare prontamente in caso di precoce comparsa di sintomi gravi, e cioè:
L’autoiniettore di adrenalina permette di somministrare il farmaco per via intramuscolare/sottocutanea nel giro di pochi secondi, anche a chi non ha dimestichezza con l’uso di siringhe e fiale ed è magari molto agitato. Non è necessario che venga tenuto in frigorifero: anzi deve essere sempre portato con sé e non deve essere lasciato in automobile, soprattutto al sole.
L’adrenalina è l’unico farmaco in grado di agire tempestivamente come un potente antiallergico in tutti i casi di improvvisa e generalizzata reazione allergica ("reazione anafilattica") di qualsiasi origine; quanto prima viene somministrata, alla comparsa dei primi sintomi, tanto maggiore ne è l’efficacia. Cortisonici ed antistaminici, anche se somministrati endovena, non agiscono abbastanza velocemente. La tachicardia è un effetto collaterale normale e di breve durata.
Dopo l’autosomministrazione dell’adrenalina il soggetto deve comunque ricorrere ad un pronto soccorso o guardia medica, perché l’adrenalina ha un’azione rapida ma anche di breve durata.
In rari casi di aritmie cardiache e coronaropatie di una certa gravità ci può essere una controindicazione all’uso di adrenalina: è sempre quindi necessario un consulto cardiologico.
TORNA SU
Norme preventive per soggetti a rischio di punture d'imenotteri
Punti fondamentali per il soggetto allergico al veleno di imenotteri
ALLERGIE RESPIRATORIE
Le allergie respiratorie, come le allergie alimentarie, in generale qualsiasi tipo di allergia, sono il risultato ipersensibile del sistema immunitario a un allergene che entra in contatto con l’organismo attraverso l’aria respirata.
Gli allergeni che scatenano questa risposta generalmente sono pollini, polvere, spore, acari e derivati epidermici degli animali domestici (per esempio i peli).
A seconda del tipo di allergene, le manifestazioni cliniche vengono classificate in stagionali e perenni, per cui:
L’allergia, inoltre, può comparire a ogni età anche influenzata da un certo grado di familiarità e da una predisposizione genetica. Si stima, infatti, che soggetti con uno o entrambi i genitori allergici abbiano un rischio rispettivamente pari al 30% e al 60-80% di sviluppare un’allergia nel corso della vita, contro il 10-15% di probabilità di rischio di un soggetto con genitori non allergici.
Tra le cause delle allergie respiratorie si annoverano sicuramente i cambiamenti climatici e l’aumento delle temperature che comportano impollinazioni più prolungate delle specie allergeniche e conseguente migrazione dei pollini.
Anche il fumo e l’inquinamento atmosfericofavorirebbero la rinite allergica, tant’è che la percentuale di soggetti allergici sarebbe maggiore nei pressi di vie ad alta percorrenza rispetto alle zone rurali, come pure alcune tipologie di abitazioni che quando non consentono un soddisfacente ricambio di aria negli appartamenti favoriscono il proliferare delle muffe degli acari della polvere.
Segni e sintomi delle allergie respiratorieIn caso di Allergia respiratoria i sintomi principali sono:
• rinorrea (raffreddore, naso “che gocciola”)
• starnuti
• prurito
• ostruzione nasale
• infiammazione delle mucose
• prurito e lacrimazione degli occhi
• tosse continua
Possono però manifestarsi anche sintomi più pesanti, come difficoltà respiratoria grave, e in rari casi, nonostante nella maggior parte delle dei soggetti le allergie non diano luogo a gravi conseguenze, la reazione può essere tale da indurre uno shock anafilattico.
Che cosa fare in caso di allergia respiratoriaIn presenza di una sintomatologia che possa far sospettare un’allergia respiratoria è necessario rivolgersi al proprio medico o all’allergologo per una diagnosi corretta e per l’identificazione dell’allergene o degli allergeni ai quali si è sensibilizzati. In caso di esito positivo il medico potrà stabilire un programma a scopo preventivo o terapeutico da mettere in atto, per esempio, prima dell’inizio della stagione dei pollini.
Diagnosi di allergia respiratoriaUn’anamnesi del paziente e della sua famiglia è il primo passo per una diagnosi nel caso si sospetti un’allergia respiratoria. Utile è anche un’analisi delle abitudini e degli stili di vita del paziente, nonché della situazione ambientale a cui il paziente è esposto.
La diagnostica allergologica vera e propria si avvale di diversi esami tra i quali i riscontri obiettivi cutanei e sierologici.
Naturalmente, questo è facile in taluni casi e più complicato in altri: in caso di allergia ai pollini, infatti, la soluzione sarebbe rimanere chiusi in casa senza aprire porte e finestre per tutta la durata della migrazione dei pollini!
In caso di allergia conclamata, alcuni farmaci da banco (decongestionanti, antistaminici e corticosteroidi nasali) possono aiutare a mitigare i sintomi. In caso di allergie più gravi, quando i sintomi perdurano per periodi di tempo lunghi, l’immunoterapia con iniezioni di allergene diluito a concentrazioni crescenti, fa sì che l’organismo si abitui e via via riduca la risposta immunitaria che scatena l’allergia.
Cinque consigli pratici da mettere in atto durante il periodo dell’anno più problematico per gli allergici:
1) Evitare di uscire durante le giornate secche e ventose, quando è più alta la concentrazione di pollini;
2) Fare la doccia e lavare i capelli quotidianamente. I granuli pollinici spesso rimangono intrappolati tra i capelli e la notte possono depositarsi sul cuscino, venendo così inalati;
3) Evitare i viaggi in macchina od in treno con i finestrini aperti. Quando possibile è preferibile viaggiare in autoveicoli con aria condizionata e filtri di aerazione anti‐polline da pulire spesso
4) Indossare un nuovo paio di scarpe quando si rientra a casa, e riporre le altre in un armadio in modo che non trasportino in giro le particelle allergizzanti.
5) Tappeti, moquette, tappezzerie e tendaggi sono arredamenti rischiosi: lì si depositano pollini e polveri difficili da rimuovere.
4 bambini su 10 ‐ “In Italia quattro bambini su 10 e il 20% degli adolescenti soffre di allergie respiratorie ‐ sottolinea il prof. Capristo ‐ Spesso però un paziente scopre di averle solo in età adulta.
La predisposizione al disturbo è da ricercare nel nostro DNA. Ma non sempre sappiamo quando e se si scatenerà. Occorrono una serie di eventi, come la concentrazione di allergene, una minore integrità delle mucose o l’aggravarsi di disturbi fino a quel momento sottovalutati. Per questo ci sono persone in cui i sintomi si manifestano dopo i 20‐30 anni, ma solo perché gli agenti scatenanti si sono presentati più tardi rispetto ad altri”.
ALLERGIE DERMATOLOGICHE DA CONTATTO
Sono diversi i fattori che possono causare irritazione della pelle. Farmaci, infezioni, malattie della cute o reazioni allergiche sono le cause principali. Si parla di allergia quando un allergene innesca la risposta immunitaria che, a sua volta, determina irritazione, rash di vario genere e altri sintomi di reazione allergica.
Quali sono le cause di una reazione allergica cutanea?Alcune sostanze fungono da allergeni per alcuni soggetti sensibili a esse, scatenando una risposta abnorme e anomala del sistema immunitario, che diventa iperattivo nel tentativo di difendere il corpo dagli agenti estranei, gli allergeni, appunto.
L’immunità che entra in gioco è diretta dalle cellule Th2 e dagli anticorpi IgE e IgG1. Il sistema immunitario stimola l’immissione in circolo di sostanze irritanti che attivano l’epitelio superficiale (pelle e mucose), la muscolatura liscia e il sistema vascolare per incentivare la formazione di una barriera difensiva. L’esasperazione di questi meccanismi causa le reazioni allergiche, tra cui le dermatiti.
Quali sono i sintomi di una reazione allergica cutanea?Prurito, arrossamento, macchie rosse sulla pelle, eruzioni cutanee, bolle sulla pelle e gonfiore sono sintomi e segni comuni alla maggior parte delle allergie cutanee. Esistono comunque alcune differenze che aiutano nella diagnosi delle specifiche condizioni.
In alcuni soggetti i sintomi dell’eczema peggiorano a causa di allergie alimentari. In circa la metà dei pazienti con grave dermatite atopica, la causa della malattia è causata da un gene difettoso. A differenza dell’orticaria, il prurito da eczema non è causato solo da istamina e, per questo motivo, gli antistaminicinon sono sufficienti a controllarne i sintomi.
L’eczema è spesso legato ad asma, rinite allergica(febbre da fieno) o allergia alimentare.
Tra le altre sostanze che possono causare dermatite allergica da contatto ci sono edera velenosa, saponi, detersivi per bucato, ammorbidenti, shampoo, metalli (come il nichel), smalti per unghie, farmaci topici, piante e guanti in lattice.
In alcuni casi la reazione allergica è scatenata dalla concomitanza di allergene ed esposizione alla luce solare. Questa condizione è chiamata dermatite da contatto fotoallergica e può verificarsi con lozioni dopo barba, creme solari e alcuni profumi.
Esistono due tipi di orticaria, acuta e cronica. L’orticaria acuta si verifica, a volte, dopo aver mangiato un determinato alimento, venendo a contatto con un particolare allergene, puntura d’insetto, calore o infezioni. L’orticaria cronica è raramente causata da fattori scatenanti specifici e può durare per molti mesi o anni. L’orticaria non è contagiosa ma è molto fastidiosa.
L’angioedema cronico si verifica con cadenza ricorrente e, in genere, non ha una causa identificabile. L’angioedema appare spesso sul viso intorno agli occhi, guance, labbra, mani, piedi, genitali, organi interni e gola.
Reazione allergica cutanea: i rimediRimedi e trattamenti per la cura delle reazioni allergiche cutanee cambiano in base al tipo di reazione e alla causa scatenante. Vediamoli in dettaglio.
Il patch test consiste nel mettere a contatto la pelle con dischetti impregnati delle sostanze potenzialmente allergizzanti. La quantità di allergeni è tale da non indurre effetti collaterali ma, nel caso di positività, solo una reazione localizzata al punto di contatto. I dischetti, infatti, vengono applicati e fatti aderire sulla parte superiore della schiena per un periodo di circa 48 ore, in cui il paziente deve evitare di bagnare ed esporre al sole la parte con i cerotti.
Se la pelle risulterà irritata nel punto in cui è presente il dischetto impregnato di una specifica sostanza, allora il paziente è allergico ad essa. Il patch test è un esame indolore e va eseguito su cute sana, non escoriata o arrossata.
È un esame privo di effetti collaterali ma, durante la gravidanza non è consigliabile poiché gli allergeni potrebbero avere effetti sul feto.
Le allergie possono complicarci la vita in molti sensi, quindi è importante conoscere quali eruzioni cutanee possono presentarsi.Scoprite le dieci allergie della pelle più comuni, imparate a identificarle e scoprite quali sono le precauzioni adeguate da prendere per evitare che vi colpiscano.
Profumi e fragranzeI profumi e le fragranze sono una delle cause più comuni di allergie negli adulti, le quali continuano ad aumentare. Questi prodotti includono una grande quantità di offerte: saponi, lozioni per il corpo, shampoo, prodotti per la pulizia della casa, salviettine umide e così via. Può anche succedere che i prodotti “senza profumo” possano causare dermatite con il contatto. Se vi accorgete che qualche prodotto con fragranze vi causa reazioni allergiche, passate a prodotti con oli naturali o prodotti senza fragranze.
NichelUn’altra delle allergie per cui ci si rivolge più spesso al dermatologo è quella al nichel. Questo metallo è usato per creare gioielli di bigiotteria, alcuni con oro e per i piercing. Le reazioni più comuni sono nelle orecchie e possono sorgere al primo contatto o dopo un lungo utilizzo. I prodotti che contengono nichel sono molto diversi: orologi, montature di occhiali, cerniere, bottoni, cinture, ecc.
LatticeSempre più diffuse sono le allergie causate dal lattice. Ciò è dovuto al fatto che la quantità di prodotti che lo sfruttano come base è cresciuta considerevolmente. Questo materiale viene usato per fare guanti, palloni, vestiti, nastri per i capelli, preservativi e molti altri prodotti. I sintomi dell’allergia al lattice vanno da piccoli lividi o arrossamenti della pelle a difficoltà respiratorie e vomito.
Tinte per i capelli
Le allergie da contatto con tinte per i capelli sono causate dalla sensibilità alla parafenilendiamina, sostanza chimica usata nelle tinte che deve essere mescolata con altre sostanze prima di essere applicata. Per evitare i fastidi di questa allergia, bisogna fare la prova indicata sulla confezione. La parafenilendiamina si trova nelle tinte, come la colorazione all’henné temporanea. I sintomi di solito includono prurito, dolore e gonfiore.
Edera velenosaL’edera velenosa è un’erba molto comune che contiene urusiolo, un olio che causa allergie a gran parte della popolazione. Questa allergia si presenta sotto forma di eruzioni cutanee, vesciche, arrossamento, orticaria e prurito sulla pelle. L’urusiolo è una sostanza appiccicosa, caratteristica che facilita il suo spargimento. I fastidi possono essere trattati in casa lavando la zona interessata con abbondante acqua fredda e usando antistaminici acquistabili senza ricetta.
Stoffe e Tessuti
Sebbene molte persone credano di essere allergiche alla lana, questo materiale nel suo stato puro non causa allergie. Quello che succede in questo caso è che il tessuto provoca alcuni fastidi che possono essere confusi con un’allergia. Al contrario, i materiali tessili che provocano allergie sono i derivati della resina di formaldeide. Tale materiale è uno dei componenti di base dei capi elasticizzati, a prova d’acqua, di sgualcitura e di restringimento.
I sintomi dell’allergia alla formaldeide sono bruciature, lividi e gonfiore. Nel caso in cui presentiate tali sintomi, provvedete a sostituire i vostri vestiti con altri di cotone, poliestere, nylon e acrilici privi di formaldeide.In alcune situazioni, quando l’allergia è lieve, i sintomi diminuiscono o scompaiono dopo aver lavato i vestiti varie volte.
Cosmetici
Le allergie ai cosmetici possono dipendere dalle fragranze, sebbene di solito siano causate anche dai conservanti aggiunti.L’irritazione della pelle è un problema comune che può capitare in qualsiasi momento se il prodotto è scaduto o è di bassa qualità. Tuttavia, se presentate spesso arrossamento, gonfiore ed eruzioni cutanee, è probabile che abbiate un’allergia a certi elementi come la formaldeide, i parabeni o il timerosale. Se avete una qualche allergia a cosmetici, è importante che smettiate di usarli e con il tempo dovete provare altri prodotti in modo graduale, fino a trovare i cosmetici adatti alla vostra pelle.
Farmaci topiciLe creme antibiotiche e gli unguenti che di solito si usano per trattare tagli e altri fastidi contengono neomicina, un ingrediente che può causare allergie che spaziano dalle più lievi alle più gravi. I farmaci che la contengono possono provocare irritazione o secchezza oppure persino lividi nella zona di contatto. Se sospettate di essere allergici alla neomicina, vi consigliamo di consultare un allergologo in modo che vi sottoponga alla prova allergica e lo confermi. Una volta sicuri di soffrire di tale allergia, è importante che avvisiate il vostro medico e il vostro dentista in modo che evitino questi prodotti nei loro trattamenti.
Protezioni solariLe protezioni solari che utilizziamo possono causare effetti contrari a quelli sperati se siamo allergici alle stesse e ci esponiamo al sole. Può sembrare strano, ma alcune sostanze chimiche usate in questi prodotti diventano degli allergeni quando entrano in contatto con il sole. I prodotti chimici che causano queste allergie sono l’acido parabenzoico (PABA), benzofenoni, oxibenzona, salicilati e cicloesanolo. Alcune pelli sono più resistenti e possono non presentare alcun fastidio oppure presentare fastidi molto leggeri. Ad ogni modo, per evitare ogni rischio potete cercare protezioni solari prive di questi componenti.
Prodotti per la casaI prodotti per la casa che di norma causano allergie sono quelli che contengono soprattutto solventi e adesivi alcuni adesivi molto forti e molto duraturi. Alcuni esempi di questi prodotti sono il diluente per pittura, i prodotti per rimuovere lo smalto dalle unghie e il carbone liquido per accendini. La maggior parte di questi prodotti solitamente causa irritazioni, ma le pelli sensibili possono sviluppare allergie se sono in contatto costante con questi prodotti.
Individuare subito i primi sintomi di un’allergia
È importante individuare subito i primi sintomi di un’allergia. Di solito si tratta di arrossamento, prurito, bruciore e piccoli lividi. Se li identificate, dovete pulire l’area con acqua e sapone neutro, oltre a evitare qualsiasi contatto con tutto ciò che vi fa allergia. Nel caso in cui i sintomi siano molto gravi, dovete consultare un dermatologo oppure un allergologo.
ELENCO PRESTAZIONI DI ALLERGOLOGIA
IN CONVENZIONE CON IL S.S.N.
TEST ALLERGOLOGICI
PRICK-TEST
TEST EPICUTANEI
PATCH-TEST
VISITA
ALLERGOLOGICA
VISITA ALLERGOLOGICA
DI CONTROLLO
ELENCO PRESTAZIONI DI ALLERGOLOGIA PEDIATRICA
IN CONVENZIONE CON IL S.S.N.
PRIMA VISITA
ALLERGOLOGICA PEDIATRICA
TEST ALLERGOLOGICI
PRICKH-TEST PEDIATRICI
TEST EPICUTANEI
PATCH-TEST PEDIATRICI
VISITA ALLERGOLOGICA
DI CONTROLLO PEDIATRICO
Istituto Europeo di Allergologia
L’Istituto Europeo di Allergologia è un Centro specializzato nella Diagnosi delle malattie allergiche e di tutte le forme cliniche con cui l’allergia si può manifestare.
L’Istituto Allergologico Europeo si occupa di:
Asma bronchiale allergica, rinite da polline o da allergeni ambientali (Acari, animali, ecc), Congiuntivite allergica, Bronchite allergica (eosinofila), esofagite allergica, gastroenterite allergica, colite allergica, Celiachia, Orticaria acuta e cronica, edema angioneurotico, Eczema costituzionale (Dermatite atopica), dermatite allergica da contatto, Anafilassi.
Il Centro dispone di Specialisti di Allergia Pediatrica, Allergia dell’Adulto, Allergia Dermatologica, Allergia gastrointestinale, Allergia Respiratoria.
Il Centro è specializzato alla diagnostica di ogni possibile meccanismo responsabile della sintomatologia allergica o allergosimile, in particolare: Allergia alimentare, Intolleranze alimentari (glutine, lattosio, fruttosio, ecc.), Allergia e intolleranza a farmaci, Allergia da contatto, Allergia agli Additivi alimentari.
Le prestazioni si articolano in:
PRIMO LIVELLO ALLERGOLOGICO:
Visite allergologiche adulti e bambini;
Cutireazioni per allergeni Inalanti, alimentari e Alimenti freschi (prick by prick);
Spirometria (curva flusso volume);
Valutazione spirometrica della broncoreversibilità;
SECONDO LIVELLO ALLERGOLOGICO:
Visite per allergia alimentare;
Visite per allergia a farmaci;
Visite per allergia dermatologica;
Immunoterapia specifica per allergopatie respiratorie;
Esecuzione di Test di provocazione alimentare in doppio cieco con placebo (DBPCFC);
Test di tolleranza per additivi alimentari;
Test di tolleranza per farmaci: Anestetici locali Anestetici generali FANS Betalattamine mediante Allergopen (PPLO e MDM), cutireazioni con Penicillina G, Amoxicillina e Ampicillina Altri Antibiotici Altri farmaci
Test di broncorettività aspecifico con Metacolina;
Dosaggio dell’Ossido Nitrico espirato (FENO);
Visite per allergia gastrointestinale;
Patch test serie SIDAPA;
Patch test con alimenti (per la dermatite atopica del bambino);
Patch test per farmaci (se reazioni cutanee di tipo ritardato);
Gastro e colonscopia per allergia gastroenterica;
Test per siero autologo (con ricerca in vitro di autoanticorpi anti FcRI);
Laboratorio allergologico;
breath test al lattosio;
breath test con fruttosio;
breath test con lattulosio.
Prestazioni ambulatoriali:
• Visita specialistica
Test eseguibili:
• Prick test alimenti
• Prick test Inalanti
• Patch Farmaci
• Patch X le dermatiti da contatto o per patologie allergiche professionali
• Test per anastetici locali
• Test allergometrici per veleno di Imenotteri
• Test allergologici per Candida
• Spirometria
• Test per intolleranze alimentari
• Diete per allergopatie
Oltre alla Allergologia, l’Istituto si occupo anche di:
MALATTIE AUTOIMMUNI
– LES,
– artrite reumatoide,
– spondilite anchilosante,
– sclerodermia,
– polimiosite/dermatomiosite,
– arteriti autoimmuni,
– panarterite nodosa,
– vasculiti,
– eriteme nodoso,
– sindrome di Sjogren,
– connettivite mista,
– sindrome da anticorpi antifosfolipidi
– malattie ereditarie del tess. connettivo (es. Sindr. Ehlers-Danlos,
Marfan, ecc.)
– Malattie di Behcet
ALLERGOLOGIA - GUIDA PER IL PAZIENTE
⋅ I test cutanei ed epicutanei (skin prick test, PATCH test, test con siero autologo) possono essere eseguiti a qualsiasi età.
⋅ Non occorre essere digiuni.
⋅ Portare esami, referti e/o cartelle cliniche.
⋅ Per eseguire i test cutanei occorre sospendere la somministrazione di farmaci
antistaminici almeno 7-10 giorni prima dei test (*).
⋅ I pazienti con sintomatologia asmatica devono continuare la terapia antiasmatica.
⋅ I farmaci assunti per patologie concomitanti (ipertensione, cardiopatia, malattie della
tiroide ecc...) non vanno sospesi per eseguire i test allergologici.
⋅ Per eseguire il PATCH test sospendere almeno 10 giorni prima terapia con cortisonici
topici e orali (*). Il paziente dovrà tornare in ambulatorio dopo 48ore e dopo 72ore per la lettura ritardata dei test. Per non provocare il distacco dei cerotti, durante i giorni necessari per l’esecuzione del test, il paziente non dovrà eseguire docce o bagni, dovrà evitare sforzi fisici, non dovrà esporsi al sole.
⋅ In caso di sospetta allergia alimentare compilare diario dei sintomi e degli alimenti ingeriti (con indicazione degli ingredienti).
⋅ In caso di reazioni avverse a farmaci fare compilare al medico curante una scheda in cui siano riportati: nome del farmaco assunto, eventuali terapie concomitanti, tempo intercorso tra l’assunzione del farmaco e lo sviluppo dei sintomi, sintomi manifestati, terapie assunte, durata dei sintomi.
(*) = sospendere i farmaci solo dopo consulto medico o dopo contatti con lo specialista allergologo
• TEST ALLERGICI CUTANEI
FARMACI DA SOSPENDERE PRIMA DELL’ESECUZIONE DELLE PROVE ALLERGICHE
•ANTISTAMINICI
Zirtec, Formistin, Virlix, Xydal, Incidal, Tinset, Aerius, Alorin, Clarityn, Fristamin, Dirahist, Naristar, Mizzolen, Clever, Retine, Actifed: 7 giorni prima
•Zaditen: 15 giorni prima
•ANTISTAMINICI SPRAY
Allergodil, Levostab: 7 giorni prima
•CORTISONICI ORALI
Bentelan, Urbason, Flantadin, Deflan, Dutimelan, Deltacortene, Medrol, Ledercort,Kenakort:20 giorni prima
•Cortisonici locali (pomata, crema. Unguento): non necessaria la sospensione
•ALTRI FARMACI
Rhinaaxia, Tilarin, Rinofrenal, Lomudal Flixonase, Lunis, Syntaris, Rinoclenil, Nasonex, Aircort, Nasacort : non necessaria la sospensione
- Non è nececessario il digiuno
- Portare eventuali esami fatti precedentemente.
LINEE GUIDA PER LA DIAGNOSI E CURA DELLE ALLERGOPATIEhttp://www.allergopharma.it/opencms/pdf/schede-pratiche/LG-Allergopatie-Regione-Toscana.pdf
PRESTAZIONI SPECIALISTICHE DI ALLERGOLOGIA E IMMUNOLOGIA CLINICA CONVENZIONATE S.S.N. SERVIZIO SANITARIO NAZIONALE
ISME - Istituto Medico Europeo
Branca 27 - ALLERGOLOGIA
•VISITA ALLERGOLOGICA DI CONTROLLO
•VISITA GENERALE ALLERGOLOGICA
•ESAME ALLERGOLOGICO STRUMENTALE PER ORTICARIE FISICHE
•INDAGINI FOTOBIOLOGICHE PER FOTODERMATOSI [FOTO PATCH TEST]
•INDAGINI FOTOBIOLOGICHE PER FOTODERMATOSI [FOTOTEST]
•SCREENING ALLERGOLOGICO PER INALANTI (Fino a 7 allergeni)
•TEST EPICUTANEI A LETTURA RITARDATA [PATCH TEST] (Fino a 20 allergeni)
•TEST PERCUTANEI E INTRACUTANEI A LETTURA IMMEDIATA (Fino a 12 allergeni)
Nomenclatore dal 01/06/2015

Il CUP (Centro Unificato di Prenotazione) dell'ISME-ISTITUTO MEDICO EUROPEO di Palermo nasce con lo scopo di garantire al paziente un servizio efficiente per la prenotazione di prestazioni sanitarie.
Il servizio consente di stabilire una comunicazione efficace e diretta tra il paziente e le prestazioni specialistiche che la nostra strutture sanitaria offre
Cosa serve per fare una prenotazione?
•.☎️Telefonicamente Attraverso CUP 091324250 e 0267071169
dal Lunedì al Venerdì
dalle ore 08:30 alle ore 20:00;
Sabato
dalle ore 09:00 alle ore 18:00;
Come si può annullare una prenotazione?Per annullare una prenotazione, almeno tre giorni prima dell'appuntamento, si può:


ISME
ISTITUTO MEDICO EUROPEO
Convenzionato S.S.N.
Servizio Sanitario Nazionale
Via Ruggero Settimo, 55 - 90139 Palermo
Tel: ☎️. 091324250 0916090823
Cell: 📳 3292831438
Website:
www.istitutomedicoeuropeo.it www.istitutomedicoeuropeo.com
www.istitutomedicoeuropeo.net
Email:
[email protected]
ISME - ISTITUTO MEDICO EUROPEO Convenzionato SSN Servizio Sanitario Nazionale Via Ruggero Settimo, 55 - 90139 Palermo Tel: 091.324250 - 02.67071169 - Cell: 329.2831438 www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com www.istitutomedicoeuropeo.net www.istitutomedicoeuropeo.org [email protected] Allergologia Audiologia Chirurgia Ambulatoriale Chirurgia Generale Chirurgia Plastica Dermatologia Foniatria Ginecologia e Ostetricia Oculistica OtorinolaringoiatriaFORNITO DA
E
IMMUNOLOGIA CLINICA Convenzionata SSN
Servizio Sanitario Nazionale

L’allergia è il disturbo del sistema immunitario caratterizzato da uno squilibrio della reattività immunologica, che determina reazioni anomale al contatto con determinate sostanze (allergeni).
L’allergia è una malattia causata da una reazione anomala nei confronti di sostanze comunemente innocue, chiamate allergeni. Si calcola che in Italia le persone affette da allergia rappresentino circa il 30% della popolazione.
Quali sono le allergie più frequenti?
La rinite allergica si manifesta con naso che cola, starnuti e ostruzione nasale, e si associa spesso a congiuntivite, otite e asma. La rinite allergica è scatenata da pollini presenti nell’aria in determinate stagioni ma anche dagli acari della polvere, da muffe o dal pelo degli animali, presenti in qualsiasi periodo dell’anno.
L’asma è una malattia respiratoria cronica, caratterizzata da tosse, senso di costrizione, respiro corto e affannoso, in grado di colpire sia gli adulti sia i bambini, anche in modo grave. Il paziente asmatico, se correttamente trattato, è in grado di condurre una vita normale.
Le manifestazioni allergiche cutanee includono la dermatite atopica, l’orticaria, l’angioedema e le dermatiti da contatto. La dermatite da nichel è molto diffusa, soprattutto nella popolazione femminile. Il nichel è presente in molti oggetti di uso quotidiano, come la bigiotteria, bottoni metallici, gancetti, cosmetici, ecc.
I farmaci più frequentemente causa di reazioni allergiche sono gli antibiotici (in particolare le penicilline) e i farmaci antiinfiammatori non steroidei (FANS). Una reazione allergica si può manifestare entro pochi minuti ma anche a distanza di ore dall’assunzione del farmaco. Come gli altri allergeni, anche i farmaci possono provocare reazioni severe.
Gli alimenti che più frequentemente provocano allergia sono il latte, le uova, le arachidi, il frumento, la soia, il pesce, i crostacei e la frutta secca. Gli alimenti, così come il lattice e lepunture di imenotteri, possono provocare delle reazioni allergiche a volte severe gravi (ad esempio l’anafilassi) che richiedono una immediata assistenza medica.
L’anafilassi è una grave reazione che si sviluppa rapidamente e che può interessare più organi.Nei casi più gravi determina un forte calo della pressione arteriosa, tachicardia, soffocamento e perdita di coscienza e può essere fatale in assenza di un intervento tempestivo.
La diagnosi delle malattie allergiche richiede un’accurata visita del paziente e l’esecuzione dei test più adatti alla sintomatologia riferita. Una visita specialistica potrà aiutarti nella cura dei sintomi con le terapie più idonee per migliorare la tua qualità di vita e prevenire reazioni più gravi.
Visita allergologicaLa visita allergologica è finalizzata all’individuazione delle cause che provocano manifestazioni allergiche e alla definizione del percorso di trattamento più indicato.
Durante la visita viene effettuata un’attenta anamnesi che costituisce la premessa essenziale per la diagnosi di allergia.
Sulla base dei sintomi descritti dal Paziente, lo Specialista suggerisce i test diagnostici più idonei per individuare la sostanza che il sistema immunitario considera nociva (allergene).
La scelta del tipo di indagine da effettuare viene operata in base alle manifestazioni cliniche del Paziente, al tipo di reazione che si presume possa esserne la causa, alle presunte modalità di sensibilizzazione (da contatto, da inalazione, etc.) ed alla natura dell’allergene.
I test proposti dallo Specialista sono mirati ad individuare con maggiore chiarezza le cause del disturbo, per adottare un approccio terapeutico che non si limiti all’assunzione di farmaci sintomatici, ma si estenda alla prevenzione e alla terapia dell’allergia.
TEST ALLERGOLOGICI

Prick Test: a che servono?
I prick test servono per svelare eventuali allergie(ad alimenti o a inalanti) e in particolare per dimostrare la presenza di IgE specifiche per l’allergene testato.
I pazienti affetti da rinite, asma, congiuntivite, dermatite atopica possono effettuare le prove allergiche per svelare la causa della loro malattia, applicare norme di prevenzione e attuare la terapia più adatta.
A che età si possono fare i Prick Test?
A qualsiasi età, anche se il prick test è ritenuto poco riproducibile e difficilmente interpretabile in genere prima dei 3 anni di età, ma solo per gli pneumoallergeni (cioè gli Acari della polvere e i pollini); per i trofoallergeni (latte, uovo, pesce) il test è affidabile a qualsiasi età. È stato inoltre dimostrato che esiste un progressivo aumento della risposta cutanea sia agli allergeni che all'istamina, a partire dai 3 anni fino all'età di circa 15-18 anni, seguito da un plateau e quindi da un declino in età senile.
Quali sono gli allergeni da testare?
Dipende dalla sintomatologia del paziente ma in linea di massima si può stabilire che per un paziente con sintomi respiratori vanno testati i seguenti allergeni:
- acari della polvere,
- graminacee,
- parietaria (specie se risiede al sud),
- olivo
- epitelio di gatto (anche se non è presente il gatto in casa, in quanto il pelo del gatto è ubiquitario).
- latte e frazioni,
- uovo,
- pesce,
- arachidi.
Il prick test non può essere eseguito o correttamente interpretato nei seguenti casi:
- pazienti che hanno una particolare reattività della Cute (dermografismo) per cui reagiscono con un eritema a qualsiasi stimolazione;
- pazienti che hanno lesioni cutanee (eczema, lesioni da grattamento, ecc.) nella zona in cui dovrebbe essere praticato il test;
- pazienti che assumono farmaci capaci di alterare la risposta al prick, gli antistaminici.
Si ricorda che solo alte dosi di corticosteroidi possono inibire la risposta cutanea, e che i beta-2 agonisti e i cromoni hanno un'attività inibitoria sulla risposta cutanea assolutamente trascurabile.
Come fare i Prick Test?
La cute della zona scelta per l'esecuzione del test è abitualmente la faccia volare degli avambracci, e più precisamente 5 cm al di sopra del polso e 3 cm al di sotto dalla fossa antecubitale. La cute non va pretrattata con disinfettanti o preparati topici (corticosteroidi, anti-H1).
Il test si esegue pungendo perpendicolarmente, senza determinare sanguinamento, la cute attraverso una goccia di ciascun estratto, con un particolare dispositivo (lancetta) che ha una punta molto sottile.
Non è un test doloroso, perché la puntura è molto superficiale.
È necessario usare una lancetta diversa per ciascun allergene, per evitare la contaminazione tra estratti diversi. Non è sufficiente pulire ogni volta l'ago dei prick per evitare falsi positivi da contaminazione!
La distanza minima tra un test ed un altro deve essere di almeno 2,5 cm altrimenti il risultato positivo di un test può influenzare l'esito del test vicino.
Eseguita la puntura, la soluzione allergenica può essere rimossa con un cotone, garza, carta evitando di mescolare tra loro le varie soluzioni, in modo che il bambino possa alzarsi, se lo desidera, o mettersi a disegnare, o essere visitato.
È obbligatorio eseguire un controllo negativo (in genere diluente dell'estratto allergenico, o glicerina) e uno positivo (istamina 10 ng/mL in soluzione fisiologica glicerinata) se si sospetta la presenza rispettivamente di un dermografismo o di una iporeattività cutanea.
I Prick by Prick
Si tratta di una tecnica usata nel sospetto di una allergia alimentare, quando gli allergeni da testare non siano presenti in estratti del commercio sufficientemente affidabili. È questo il caso della verdura e della frutta. La procedura comporta una puntura, prima dell’alimento e quindi della cute o, in alternativa, anche attraverso l’alimento stesso.
Come leggere i Prick Test?
La lettura delle risposte ai prick deve essere effettuata:
- dopo 5 minuti, per l’istamina;
- dopo 15 minuti per gli allergeni, prendendo in considerazione la dimensione del pomfo (media tra diametro maggiore e minore) e l’eventuale presenza di pseudopodi.
Come interpretare i Prick Test
Secondo la maggior parte delle linee guida, la risposta ad un Allergene è considerata positiva quando il pomfo ha il diametro maggiore di almeno 3 mm (pari ad un’area di 7 mm3), senza alcun riferimento alla dimensione della riposta dell’istamina.
La registrazione permanente dei risultati del prick test consiste nei seguenti passi:
- si delinea con una penna il contorno del pomfo;
- si applica, con leggera pressione, un pezzo di nastro adesivo trasparente (scotch) sul pomfo così delimitato;
- si trasferisce il nastro adesivo su carta (es. scheda paziente), indicando, accanto a ciascun pomfo, l’allergene relativo e le altre informazioni rilevanti.
Nel corso di esecuzione di test sono rarissime lereazioni indesiderate locali, soprattutto dopo che si sono abbandonate le intradermoreazioni. In presenza di un’anamnesi positiva per shock anafilattico o comunque per una manifestazione anafilattica grave, il prick test con l’allergene incriminato deve essere eseguito con cautela, iniziando con un “drop test” cioè apponendo semplicemente sulla cute una goccia dell’estratto (senza picchettare) o apponendo l’alimento bruto (pesce, latte, ecc.) sempre senza pricchettare. Spesso il test risulta fortemente positivo anche per semplice apposizione. In questo caso è rischioso (oltre che inutile) procedere con i prick test.
Anche se non esiste una specifica normativa a riguardo, è consigliabile che sia lo specialista allergologo o un pediatra debitamente formato a eseguire i prick test e che siano disponibili gli opportuni presidi di pronto soccorso (adrenalina soprattutto).

Patch Test: il metodo per identificare un’allergia da contatto
Patch Test: test allergologico
Il patch test è la metodica migliore per identificare un’allergia da contatto o un’allergia con meccanismo ritardato.
Il patch test è uno strumento diagnostico fondamentale per la diagnosi delle dermatiti da contatto. Viene eseguito ambulatorialmente, applicando sulla cute del dorso del paziente alcuni cerotti (patch) nei quali sono disposte alcune cellette che contengono le sostanze (o apteni) da testare. E’ un test a lettura ritardata, quindi il cerotto viene rimosso dopo 48-72 ore dall’applicazione.E’ opportuno che terapie cortisoniche per bocca o iniettive (a partire da dosaggi di prednisone di 10 mg/die o equivalenti) o terapie cortisoniche locali a livello della cute del dorso vengano sospese almeno 15 giorni prima del test. Possono invece essere assunte regolarmente le terapie a base di anti-istamici.Durante l’esecuzione del test (le 48-72 ore durante le quali il paziente tiene il patch test sulla cute del dorso)è importante non sudare eccessivamente, non bagnare il cerotto (potrebbe staccarsi), non esporre la parte al sole.Solitamente, il patch test non viene eseguito nei mesi estivi, per ridurre questo tipo di inconvenienti.
Patch test: il metodoPer effettuare il patch test si utilizzano pannelli composti da varie sostanze (dette apteni) potenzialmente responsabili delle dermatiti da contatto. Il pannello più comunemente utilizzato, in Italia, è quello consigliato dalla Società Italiana di Dermatologia Allergologica Professionale e Ambientale (pannello SIDAPA). Fanno parte del pannello molte sostanze comunemente incontrate nella vita di tutti i giorni, quali metalli (nichel, cobalto, potassio bicromato), coloranti (para-fenilen-diammina, disperso blu, disperso rosso), sostanze presenti nei manufatti in gomma (tiuram), nei cosmetici (parabeni) o profumi(profumi mix, balsamo del Perù), conservanti(kathon) e farmaci (neomicina, benzocaina). Tutti gli apteni sono disposti in singole cellette di materiale anallergico, fissate su un cerotto (il patch, appunto) che deve essere posizionato sulla cute della parte superiore del dorso.
 Il cerotto deve essere mantenuto sul dorso, facendo ben attenzione a non farlo staccare, per 48-72 ore. E’ possibile, soprattutto trascorse 12-24 ore dall’inizio del test, che il paziente possa avvertire fastidio o prurito a livello del dorso; questo può essere dovuto alla reazione eczematosa che si viene a creare nel momento in cui si ha una reazione positiva ad una delle sostanze testate. Tale sintomatologia, comunque, è solitamente di modesta entità. E’ un test assolutamente sicuro ed indolore. L’allergologo, trascorso il periodo di tempo prefissato, provvede a rimuovere il patch test ed a documentare la presenza di eventuali lesioni eczematose in corrispondenza di uno o più degli apteni testati.
Il cerotto deve essere mantenuto sul dorso, facendo ben attenzione a non farlo staccare, per 48-72 ore. E’ possibile, soprattutto trascorse 12-24 ore dall’inizio del test, che il paziente possa avvertire fastidio o prurito a livello del dorso; questo può essere dovuto alla reazione eczematosa che si viene a creare nel momento in cui si ha una reazione positiva ad una delle sostanze testate. Tale sintomatologia, comunque, è solitamente di modesta entità. E’ un test assolutamente sicuro ed indolore. L’allergologo, trascorso il periodo di tempo prefissato, provvede a rimuovere il patch test ed a documentare la presenza di eventuali lesioni eczematose in corrispondenza di uno o più degli apteni testati.Al termine della lettura, viene consegnato al paziente il referto con il risultato del patch test e le evenutali prescrizioni terapeutiche.
LE ALLERGIE
ALLERGIE IN GENERALE
ALLERGIE ALIMENTARI
ALLERGIA DA FARMACI
ALLERGIE AI VELENI DI IMENOTTERI
ALLERGIE RESPIRATORIE (Rinite allergica,Asma allergico)
ALLERGIE DERMATOLOGICHE DA CONTATTO (Orticaria e Dermtiti Allergiche da contatto)

ALLERGIE IN GENERALE
Un’allergia è un’ipersensibilità dell’organismo nei confronti di sostanze di per sé innocue, come le proteine contenute nei pollini. La frequenza delle allergie nei paesi industrializzati viene collegata anche allo stile di vita moderno.
Reazione eccessiva dell’organismoCon allergia o malattia allergica si intende una reazione eccessiva dell’organismo a sostanze estranee di per sé innocue. Queste sostanze, quasi sempre proteine provenienti da pollini, acari della polvere, animali, alimenti o farmaci, tanto per citare i casi più comuni, sono definite allergeni. Quando una persona allergica entra in contatto con l’allergene, per esempio inalandolo o ingerendolo, il sistema immunitario scatena una reazione difensiva eccessiva che induce i sintomi allergici.
Le patologie allergiche sono in forte aumento e alcune stime indicano che nei paesi industrializzati raggiungeranno nel prossimo decennio circa il 50% della popolazione. Le cause di questo aumento, reale e documentato, non sono ancora chiare ma è abbastanza probabile che siano legate ai radicali cambiamenti dei nostri stili di vita occorsi nei paesi industrializzati negli ultimi 50 anni (inurbamento, inquinamento, scarsa esposizione a sostanze immunostimolanti nei primi anni di vita, utilizzo incongruo di antibiotici o esteso utilizzo della chimica nell’alimentazione quotidiana): il nostro sistema immunitario reagirebbe a questi cambiamenti in modo sbagliato, erroneo, portando a quadri allergici. I dati derivanti dalla crescita dell’allergia nei paesi emergenti confermano tale ipotesi.
Gli scorsi decenni sono stati caratterizzati da un aumento soprattutto delle patologie respiratorie (rinite, asma) probabilmente connesse con il sempre maggiore “inquinamento” sia negli ambienti domestici, che delle aree metropolitane. Dobbiamo sempre più spesso, inoltre, confrontarci con quadri clinici di sovrapposizione, tra rinite-asma nei pazienti giovani e la bronco pneumopatia cronica ostruttiva dell’anziano. E’ molto probabile che in tale ambito gli studi di genetica molecolare ci aiuteranno a individuare precocemente i pazienti a rischio di evoluzione e quelli no.
Nel prossimo decennio dovremo probabilmente affrontare una nuova ondata epidemica che riguarda questa volta l’allergia alimentare. In questo caso la situazione è molto complessa perché gli strumenti diagnostici finora a disposizione hanno molti limiti: l’introduzione di tecniche di allergologia molecolare ci permette, già oggi, di fare diagnosi molto circostanziate e soprattutto di definire per ciascun paziente il suo spettro di allergia ed il suo rischio di avere reazioni allergiche importanti cioè in grado di mettere anche in pericolo di vita il paziente. In sintesi, con un piccolo prelievo di sangue, possiamo disporre di una vera e propria mappa allergologica in grado di fornirci le informazioni più significative per il presente ma anche per il futuro del paziente. La lettura di tali dati è complessa e solo poche persone in Italia hanno documentata e significativa esperienza nella corretta valutazione degli stessi.
Sotto l’aspetto terapeutico l’utilizzo di immunoterapie specifiche ben standardizzate e registrate come farmaci in tutta Europa rivoluzionerà l’approccio al paziente, permettendo di “guarire” tali patologie, forse non solo sul versante respiratorio ma anche, a breve, su quello alimentare. Anche l’utilizzo di farmaci derivanti da tecniche di biologia molecolare (anticorpi recombinanti) offrirà opzioni terapeutiche importanti.
Il rischio di allergie varia secondo i casi: i bambini con genitori o fratelli allergici presentano un rischio maggiore di sviluppare anch’essi reazioni allergiche.
Negli ultimi anni e decenni, le allergie in generale sono aumentate molto. I motivi non sono ancora definitivamente chiariti, appare però evidente che l’incremento ha luogo in paesi con uno standard di vita elevato e buone condizioni igieniche. Proprio queste ultime potrebbero però essere una concausa delle allergie: il sistema immunitario viene molto meno sollecitato dai nemici naturali (ma anche da virus e batteri non nocivi) e disimpara a distinguere quali sostanze sono pericolose e quali innocue, reagendo eccessivamente al contatto con proteine di per sé inoffensive.
ALLERGIE ALIMENTARI
Le allergie alimentari sono una risposta anomala del sistema immunitario a uno o più alimenti o componenti degli alimenti. L’allergene, cioè la sostanza che scatena questa risposta abnorme, è nella quasi totalità dei casi, una proteina.
Il 90% delle allergie alimentari sono causate da un gruppo di otto alimenti: latte vaccino, uova, soia, cereali, arachidi e altra frutta secca, pesce e crostacei. Ciò che rende le allergie alimentari così difficili da gestire è che la sostanza o le sostanze cui si è allergici non sono isolate ma possono trovarsi nei cibi di tutti i giorni.
Generalmente, le allergie alimentari compaiono nei primi dieci anni di vita, il periodo dello sviluppo del sistema immunitario. Anzi, alcune allergie si scatenano già nei primi mesi di vita, durante l'allattamento, in seguito a una risposta immunitaria provocata dalle proteine presenti nel latte materno.
Tipi di allergie alimentariLa "Top 8" degli alimenti allergenici determina altrettanti tipi di Allergia di origine vegetale e di origine animale:
Allergie di origine vegetale:
- Allergia alle arachidi: le arachidi sono uno degli allergeni alimentari più diffusi che solitamente determina una forma grave e cronica di allergia.
- Allergia ad altra frutta a guscio: i principali frutti a guscio coinvolti nelle reazioni allergiche sono mandorle, nocciole, noci, anacardo, e pistacchio.
- Allergia alla soia: l'allergia alla soia è una risposta immunitaria ad almeno una delle sedici proteine della soia potenzialmente allergogene.
- Allergia ai cereali: l’allergia al frumento può determinarsi a causa della produzione di IgE specifiche nei confronti di diverse classi di proteine che risultano ancora “tossiche” dopo la cottura o i comuni trattamenti tecnologici.
- Allergia alle uova: è una delle più comuni allergie alimentari nei neonati e nei bambini.
- Allergia ai crostacei (granchio, aragosta, gamberi): l'allergia ai crostacei è una reazione immunitaria avversa ad alcune proteine contenute in questi alimenti.
- Allergia ai pesci: come nel caso di allergia ai crostacei, l’allergia al pesce determina una reazione immunitaria avversa ad alcune proteine dell’alimento.
- Allergia al latte vaccino: l'allergia alle proteine del latte Vaccino colpisce tra il 2% e il 3% dei bambini generalmente prima del terzo anno d'età e con un picco tra i primi 3-5 mesi.
Per prevenire l’assorbimento di agenti potenzialmente patogeni e pericolosi provenienti dal cibo e al tempo stesso per garantire la tolleranza, cioè la “neutralità” del Sistema immunitario verso le proteine della dieta e i batteri “buoni” (cosiddetti commensali), esistono a livello gastrointestinale precisi meccanismi immunitari.
La normale “tolleranza” del sistema immunitario verso gli antigeni alimentari può venir meno, in alcune situazioni, nei confronti di una o più proteine allergeniche presenti negli alimenti, instaurando un’allergia alimentare. La tendenza a svilupparla dipende dall’ereditarietà e da altri fattori(gastroenteriti virali, nascita prematura). Ma anche i fattori ambientali, come l'inquinamento atmosferico, l'esposizione al fumo di sigarettadurante l'infanzia (o durante la gravidanza della madre), e la permanenza in ambienti umidipossono contribuire.
In alcune persone, la reazione allergica può essere innescata dall’esercizio fisico, con prurito e stordimento subito dopo aver iniziato l’allenamento in palestra o una corsa. Non mangiare per un paio d'ore prima dell’esercizio ed evitare i cibi “sospetti” può aiutare a prevenire questo problema.
Negli ultimi anni si è osservato un notevole incremento delle malattie allergiche (per fare un esempio del tasso di crescita di queste allergie, solo in Gran Bretagna, dal 1990 al 2007 sono aumentate del 500%!) in modo particolare l’allergia ad alimenti, che hanno assunto le caratteristiche di una vera e propria epidemia, fino a rendere la vita difficile al 6-8 % dei bambini sotto i 3 anni (oltre il 10% se si considerano anche lievi reazioni a frutta e verdura) e fino al 3 % degli adulti. I bambini rappresentano la categoria più esposta alle allergie alimentari perché il loro organismo, soprattutto se piccolissimi, è ancora in formazione: il sistema gastrointestinale, che dovrebbe bloccare gli antigeni, soprattutto nei lattanti non è ancora ben sviluppato e può venire meno a questa sua funzione, provocando reazioni allergiche che colpiscono solitamente l'apparato respiratorio (con asma e congiuntivite), l'apparato gastrointestinale (con diarrea, dolori addominali e vomito) e la pelle (con orticaria ed eczema). Circa l'85% dei bambini con allergie alimentari guariscono spontaneamente nei primi 3-5 anni di vita, anche se la persistenza in età adulta diventa sempre più frequente.
La predisposizione alle allergie è però un fattore determinante: se un genitore è già allergico, il bambino avrà circa il 45% di possibilità di sviluppare anche lui allergie alimentari; la percentuale sale quasi al doppio, all'80% circa, se entrambi i genitori sono allergici. È importante quindi prolungare, soprattutto in questi bambini con predisposizione genetica, il più possibile l'allattamento al seno, che permette di usufruire degli anticorpi materni.
Segni e sintomi delle allergie alimentariI sintomi di allergia alimentare si sviluppano solitamente da pochi minuti a due ore dopo aver mangiato il cibo “incriminato”. Per alcuni, la reazione allergica a un determinato alimento può essere solo “spiacevole”, ma non grave. Per altri, però, può essere anche molto grave e pericolosa per la vita.
I segni e sintomi più comuni comprendono:
• sensazione di formicolio o prurito in bocca
• orticaria, prurito o eczema sul corpo
• gonfiore delle labbra, viso, della lingua e della gola o di altre parti del corpo
• respiro sibilante, congestione nasale o problemi respiratori
• dolore addominale, diarrea, nausea o vomito
• vertigini, stordimento o svenimento.
Lo shock anafilattico, è una reazione estrema e potenzialmente molto pericolosache può manifestarsi in alcune persone e in casi particolari (rari per fortuna). Nelle persone allergiche è sempre necessario tenere presente la possibilità che una tale reazione si verifichi. Occorre saperla riconoscere tempestivamente per poter prendere provvedimenti immediati.
I sintomi di uno shock anafilattico comprendono:
- costrizione delle vie aeree;
- gola gonfia o sensazione di un groppo in gola che rende difficile respirare;
- shock con un grave calo della pressione sanguigna;
- polso rapido;
- vertigini, stordimento o perdita di coscienza.
Nel caso l’allergia interessi i bambini, il pediatra va consultato in ogni caso per concordare con lui la prevenzione e la terapia più efficace, ma soprattutto va consultato in casi di orticaria, gonfiori, prurito o altri sintomi evidenti di allergia a circa mezz'ora dall'ingestione di un particolare alimento. Si consiglia invece di recarsi immediatamente al Pronto Soccorso quando il bambino ha fame d'aria e tosse, con conseguente sensazione di soffocamento.
Differenza tra allergie e intolleranze alimentariL’allergia alimentare è probabilmente la patologia più comunemente auto-diagnosticata, ma spesso anche mal-diagnosticata da chi ne soffre o dai genitori (se si tratta di un bambino), mentre non di rado è sotto-diagnosticata dai medici di Medicina generale e perfino dagli specialisti.
Soprattutto in fase di diagnosi, è importante distinguere le allergie alimentari dalle semplici intolleranze e dalle avversioni ad alcuni cibi.
- Le allergie alimentari vere e proprie sono caratterizzate da una risposta anormale del sistema immunitario a uno o più alimenti o componenti degli alimenti.
- Le intolleranze alimentari sono causate dalla carenza o dall’assenza di un enzima (per esempio l’intolleranza al lattosio è causata dalla ridotta funzionalità dell’enzima betagalattosidasi o lattasi).
- L'avversione alimentare è una reazione psicologica provocata dall'associazione di emozioni negative a determinati cibi.
Il metodo più usato per determinare se si ha un’allergia alimentare consiste nel sottoporsi ai Prick test e/o ai test immunologici dei livelli sierici di IgE con specifici alimenti.
Un test ancora più affidabile, il test di provocazione orale (TPO), – che consiste nel somministrare l’alimento sospetto, – comporta però il rischio di suscitare una reazione allergica grave, e deve perciò essere eseguito sotto la supervisione di personale medico qualificato con trattamento di emergenza prontamente disponibile.
ALLERGIE DA FARMACI
Con l’aumento del consumo dei farmaci si è verificato parallelamente un aumento delle reazioni avverse a farmaci (RAF).
Queste reazioni sono così numerose da costituire uno dei maggiori problemi di salute pubblica nei paesi industrializzati; si calcola che il 2-8% della popolazione (secondo vari studi) abbia presentato RAF e che il 3-5% dei ricoveri ospedalieri siano da mettere in correlazione con RAF, mentre il 15-30% dei pazienti ospedalizzati per altri motivi presentano nel corso della degenza reazioni da farmaci.
Tra i fattori di rischio bisogna considerare il sesso (più frequente nelle donne) e l’età (rara nei bambini e negli anziani, più frequente tra i 20 e 40 anni). La presenza di altre allergie (oculorinite, asma, allergia alimentare) non sembra costituire un fattore di rischio: però in caso di reazione sembra condizionarne una maggiore gravità.
E’ importante imparare a leggere le schede informative dei farmaci.
Nella confezione di ogni farmaco è contenuta una scheda informativa dove sono indicati, oltre alla composizione del farmaco (molecola/e farmacologicamente attiva/e ed eccipienti), al tipo di attività, alle dosi, al modo e ai tempi di somministrazione, anche avvertenze comprendenti controindicazioni, precauzioni d’impiego, possibili interazioni e la descrizione di eventuali reazioni avverse (RAF) segnalate.
Le reazioni avverse da farmaci possono essere distinte in:
Reazioni prevedibili che sono dose-dipendenti, piuttosto frequenti e nella maggior parte dei casi di modesta gravità e si distinguono a loro volta in:
- sovradosaggio: un alto dosaggio può avere effetti tossici (es. gli antibiotici del gruppo degli aminoglicosidi se somministrati a lungo e in grande quantità possono danneggiare l’udito e i reni)
- effetti collaterali: sono effetti non desiderati ma inevitabili, legati all’azione del farmaco (es. sonnolenza da antistaminici)
- effetti secondari, provocati dall’azione principale del farmaco (es. alterazioni della flora intestinale in corso di terapia antibiotica)
- interazioni farmacologiche: due o più farmaci somministrati contemporaneamente possono potenziare o ridurre la loro azione farmacologica (es. antiacidi e antidolorifici competono per assorbimento)
- allergia, reazione nella quale è dimostrabile un meccanismo immunologico, provocata o meno da immunoglobuline di tipo E (IgE) o da linfociti specificamente sensibilizzati (caso tipico: gli antibiotici della famiglia delle penicilline).
- pseudoallergia, reazione con manifestazioni cliniche simili a quelle dell’allergia di tipo immediato, ma nella quale non sono dimostrabili meccanismi immunologici; spesso viene utilizzato anche il termine intolleranza come sinonimo di pseudoallergia (caso tipico: l’aspirina e gli altri FANS).
- idiosincrasia, rara, causata da deficit enzimatici e metabolici geneticamente determinati
E’ importante distinguere tra reazioni allergiche ed effetti collaterali e secondari, poiché spesso i pazienti giungono all’osservazione dell’allergologo lamentando reazioni a tipo risentimento gastrico da aspirina o altri FANS, candidosi da antibiotici ecc.
Il ministero della Sanità ha istituito un dipartimento per la valutazione dei medicinali e per la farmacovigilanza al quale devono essere segnalate dal medico o farmacista su apposite schede tutte le sospette reazioni avverse a farmaci.
Con cadenza bimestrale viene inviato ai medici un bollettino di informazione sui farmaci dove sono segnalati anche gli aggiornamenti di farmacovigilanza.
Esiste anche un sito internet :www.farmacovigilanza.it
Sintomatologia da RAF
Le manifestazioni cliniche delle reazioni avverse a farmaci sono molteplici, ma le più frequenti sono quelle classiche dell’allergia/pseudoallergia come orticaria, angioedema, asma, shock anafilattico. Frequenti anche eruzioni cutanee diffuse morbilliformi o scarlattiniformi, maculo-papule, dermatite da contatto, eritema fisso, fotodermatiti, porpora/vasculite. Rare ma gravi le sindromi di Lyell o "necrolisi epidermica tossica" con bolle simili a quelle delle ustioni (con elevata mortalità se diffuse su ampia superficie corporea) e la sindrome di Stevens-Johnson o "eritema multiforme" con eruzioni cutanee a coccarda ed ulcerazioni della mucosa orale, genitale o anale.
Altre manifestazioni si possono presentare a carico del sangue con riduzione del numero dei componenti corpuscolati determinando diminuzione di globuli rossi e/o piastrine e/o globuli bianchi. Sono segnalate inoltre reazioni a carico del fegato, reni, polmoni, piccoli vasi sanguigni (vasculiti), malattia da siero, malattie autoimmuni e febbre da farmaci.
Quando sospettare una reazione allergica da farmaci
La diagnosi di allergia da farmaci è un problema complesso per le scarse conoscenze sui meccanismi patogenetici e sui metaboliti attivi derivanti dai farmaci, spesso responsabili delle reazioni allergiche.
L’anamnesi (raccolta della storia clinica) è fondamentale: tra i dati anamnestici suggestivi per una reazione allergica a farmaci sono da ricordare i seguenti:
- le manifestazioni sono indipendenti dall’effetto farmacologico e riproducono i sintomi tipici dell’allergia: orticaria, angioedema (gonfiori, soprattutto a labbra, palpebre, lingua, glottide), asma, shock (caduta della pressione con eventuale perdita di conoscenza), eruzioni a tipo morbillo, bolle cutanee, ulcerazioni delle mucose, ecc.
- se il farmaco è assunto per la prima volta la reazione si verifica dopo 6-10 giorni di terapia, se il farmaco è già stato assunto in passato la reazione può presentarsi anche dopo pochi minuti dalla nuova somministrazione, in quanto l’assunzione precedente può aver sensibilizzato l’organismo senza sintomi evidenti
- farmaci che sono stati tollerati per anni raramente causano reazioni allergiche
- la reazione è in parte dose-indipendente, può verificarsi anche con dosi molto piccole e anche con farmaci a struttura chimica simile (fenomeno della reattività crociata o cross-reattività) o con uguale meccanismo d’azione (vedi aspirina ed altri FANS)
- la reazione generalmente si risolve entro alcuni giorni dalla sospensione del farmaco e ricompare dopo ogni somministrazione
Se il paziente presenta una sintomatologia insolita dopo aver assunto un farmaco deve informare il medico annotando:
- la malattia per la quale il farmaco è stato assunto
- la data di inizio e di fine della terapia del farmaco sospetto e di eventuali altri farmaci
- il nome del farmaco e il dosaggio utilizzato
- la via di somministrazione
- la data di inizio e di fine dei sintomi
- la descrizione dei sintomi provocati dal farmaco
- gli eventuali farmaci usati per curare i sintomi
Il medico determinerà in base a quanto riferito se i sintomi indicano una sospetta reazione allergica e potrà inviare il suo paziente dallo specialista allergologo con una congrua documentazione per eventuali ulteriori accertamenti.
Prove allergologiche disponibili per la diagnosi di allergia a farmaci
Non è facile porre diagnosi certa di allergia a farmaci: talvolta la storia clinica non è sufficiente ad attribuire una reazione ad un farmaco e per confermare il sospetto spesso non sono disponibili test diagnostici.
Esistono, purtroppo, pochi test cutanei e di laboratorio e sono attendibili solo per un numero molto limitato di farmaci.
I test cutanei
I test cutanei utilizzabili sono il prick test (una goccia di soluzione del farmaco è posta sulla cute dell’avambraccio che viene punta con un ago od una lancetta), l’intradermoreazione (si inietta nel derma con una siringa una piccola quantità di soluzione del farmaco) ed il patch test (il farmaco in idoneo veicolo viene posto sulla pelle sotto un cerotto, per 48-72 ore; è la metodica comunemente impiegata per la diagnostica delle dermatiti da contatto).
Il prick test e l’intradermoreazione sono attendibili esclusivamente per quei farmaci che provocano reazioni allergiche "vere" cioè dovute ad un meccanismo immunologico mediato da anticorpi IgE (reazioni immediate). Per i betalattamici (antibiotici della famiglia delle penicilline) i test cutanei opportunamente eseguiti sono altamente predittivi, a meno che non siano passati diversi anni dalla reazione avversa. Infatti le IgE specifiche, dopo un iniziale incremento, tendono a diminuire e quindi a scomparire, prima dal siero e poi anche dai mastociti cutanei, con velocità diversa da paziente a paziente. In questi casi è preferibile evitare i betalattamici ed impiegare antibiotici alternativi.
Esiste un potenziale rischio dei test cutanei: assai raramente possono provocare, in soggetti molto sensibili, reazioni generalizzate. Reazioni mortali sono state descritte in casi eccezionali, in particolare con il pomfo di prova o quando i test cutanei non sono stati effettuati seguendo le regole della prudenza e cioè:
- effettuare prima il prick test (più sicuro ma meno sensibile) e poi, se il prick è negativo, l’intradermoreazione (più sensibile ma meno sicura)
- iniziare a bassa concentrazione
- evitare le prove cutanee se la reazione pregressa è stata grave (reazioni respiratorie, cardiovascolari, tipo Lyell, tipo Stevens-Johnson) o chiaramente provocata da un farmaco conosciuto
Per operare nel massimo rispetto della sicurezza del paziente i test devono essere prescritti ed eseguiti da allergologi esperti nelle reazioni avverse a farmaci ed in ambiente ospedaliero, dove siano disponibili tutte le attrezzature necessarie per affrontare situazioni di emergenza.
Deve essere sempre evitata la procedura del cosiddetto "pomfo di prova" (intradermoreazione con farmaco non diluito) in quanto la negatività della prova non esclude la possibilità di ipersensibilità clinica, una falsa positività del test può privare il paziente di un farmaco potenzialmente utile ed infine il test può presentare elevati rischi per il paziente, soprattutto se non si provvede a diluire il farmaco e non si effettua precedentemente il prick test.
Test di laboratorio
Il dosaggio delle IgE specifiche è di validità limitata, essendo la sensibilità inferiore rispetto a quella dei test cutanei. Può essere utile come screening che preceda i test cutanei, per i betalattamici e per i farmaci ad alto peso molecolare e quando non sia possibile o prudente effettuare prove cutanee.
Per la diagnosi di reazioni da farmaci non IgE mediate soprattutto per le forme ematologiche sono disponibili, in rari centri spacializzati, altri test in vitro.
Di altri test si attendono ancora conferme circa la sensibilità e la specificità diagnostica.
Test di tolleranza
Il test di tolleranza consiste nella somministrazione orale di un farmaco, iniziando a bassi dosaggi (1/100 o anche 1/1000 della dose terapeutica) ed aumentando la dose ad intervalli di tempo prestabiliti in base alla storia clinica del singolo paziente.
Non si esegue per i farmaci per i quali la storia dimostri una sicura o fortemente sospetta reazione ma va utilizzato per identificare un farmaco alternativo, scegliendolo tra quelli con molecola o con meccanismo d’azione (vedi FANS) diversi da quelli del farmaco che ha provocato la reazione avversa.
Il test di tolleranza va eseguito sempre in ambiente ospedaliero, sotto costante controllo di un allergologo esperto in reazioni avverse a farmaci, e con la pronta disponibilità di rianimatori, in considerazione della possibile gravità delle reazioni.
Il paziente che esegue il test di tolleranza non deve, di norma, assumere antistaminici da almeno 7 giorni, deve aver consumato un pasto leggero e le sue manifestazioni cliniche devono essere in fase di remissione (es. in caso di asma il VEMS deve essere > 70% del predetto)
E’ necessario inserire sempre un placebo, all’inizio ed eventualmente tra una dose e l’altra. Le reazioni soggettive riferite al placebo sono frequentissime!
Tabella riassuntiva dei test attendibili per la diagnostica di allergia a farmaci
test in vivo
test in vitro
farmaci
prick/intradermo
patch
tolleranza
RAST
altri
note
penicilline
si
si
si*
si
*dopo il test cutaneo
cefalosporine
si
si
si*
si
*dopo il test cutaneo
sulfamidici
si
altri antibiotici
si
aspirina e FANS
si
anestetici generali
si
si*
*dopo il test cutaneo
anestetici locali
si
si*
*dopo il test cutaneo
mezzi di contrasto
premedicazione
insulina
si
si
eparina
si
si
si*
*dopo il test cutaneo
immunoglobuline
si
anticonvulsivanti
si
Reazioni da antibiotici
Gli antibiotici sono responsabili del maggior numero (40%) delle reazioni allergiche e pseudoallergiche da farmaci.
Il maggior numero di reazioni, oltre il 60%, si verificano con i beta-lattamici (penicilline naturali e semisintetiche, cefalosporine) seguiti da sulfamidici, tetracicline, eritromicina, ecc.
Si ricorda che i test per antibiotici sono da eseguire nei casi in cui esiste una storia positiva di reazione a quell’antibiotico con sintomi non gravi, oppure storia negativa per quel farmaco ma c’è rischio per possibile cross-reattività (es. anamnesi positiva per reazione a cefalosporine deve essere trattato con penicilline o aminopenicilline).
Se la reazione è stata grave (reazioni respiratorie, cardiovascolari, tipo Lyell, tipo Stevens-Johnson) oppure chiaramente provocata da un farmaco noto è prudente evitare le prove cutanee e ricorrere ai test di laboratorio, anche se sono meno sensibili.
Infine è opportuno ricordare che solo per pochi antibiotici esistono test diagnostici attendibili.
Betalattamici (penicillina e derivati)
Le cutireazioni (prick e intradermo) sono il cardine della diagnosi e possono essere affiancate, ma non sostituite dal dosaggio delle IgE specifiche in vitro.
Vanno riservate alla competenza dell’allergologo esperto in reazioni allergiche ai farmaci ed in ambiente ospedaliero.
Si pratica inizialmente il prick con il PPL (penicilloilpolilisina) diluito e intero e si prosegue con l’intradermo a dosi scalari crescenti solo se il prick risulta negativo.
Si procede in caso di negatività con il prick e l’intradermo con i MDM (miscela di determinanti minori).
E’ necessario inoltre praticare anche cutireazioni con aminopenicilline (ampicillina e amoxicillina) e cefalosporine (data l’importanza dei determinanti antigenici delle catene laterali) alle opportune diluizioni, quelle cioè che non provocano reazioni irritative nei soggetti di controllo.
Per quanto riguarda la diagnostica di reazioni ritardate (rash maculo papulosi soprattutto da aminopenicilline) è opportuno valutare una tardiva positivizzazione dell’intradermoreazione ed affiancare a queste cutireazioni anche il patch test.
In caso di reazione avversa dubbia e non grave con un betalattamico e prove cutanee negative, è indicato un cauto test di tolleranza, sempre per via orale ed in ambiente ospedaliero.
E’ da segnalare la possibilità di allergia crociata, pur non in tutti i casi, tra betalattamici. Anche se le cefalosporine di ultima generazione presenterebbero una minor cross-reattività con gli altri betalattamici, il loro uso in linea di massima va sconsigliato ai pazienti con allergia alle penicilline.
Sulfamidici
Non esistono prove cutanee e di laboratorio predittive: unico test eseguibile resta quello di tolleranza.
Sono previsti test di tolleranza rapidi per i pazienti affetti da AIDS con reazione a sulfamidici che necessitano urgentemente di tale farmaco per la terapia delle infezioni.
Altri chemioantibiotici:
Nel caso sia indispensabile l’uso di un farmaco per un’anamnesi di reazioni lievi o dubbie si può effettuare il test di tolleranza; in caso di reazioni gravi all’anamnesi non si deve ricorrere ad alcun test di provocazione.
Reazioni da aspirina ed altri FANS
Le reazioni avverse da aspirina (acido acetilsalicilico o ASA) e FANS (farmaci antiinfiammatori non steroidei) colpiscono, secondo le diverse segnalazioni, dallo 0,3 al 9% della popolazione generale.
Queste reazioni consistono in manifestazioni cliniche quali asma bronchiale, orticaria, angioedema (gonfiore, soprattutto di labbra, palpebre, lingua, genitali), edema della glottide (con difficoltà a deglutire e respirare e voce rauca), e in alcuni casi shock anafilattico.
Anche se le modalità di presentazione di tali reazioni mostrano strettissime analogie con la sintomatologia di altre sindromi a dimostrata etiopatogenesi allergica, un meccanismo IgE mediato non è mai stato dimostrato, tranne che per alcuni casi di reazione ai pirazolonici. Per tali motivi queste reazioni vengono classificate come pseudo-allergiche, anche se più comunemente si parla di “intolleranza”.
Le reazioni di tipo respiratorio si manifestano per lo più in pazienti con sintomi inquadrabili nella "triade dell'aspirina" (associazione di asma, poliposi nasale e intolleranza all'aspirina e ad altri FANS).
Si stima che più del 19% degli adulti con asma e oltre il 40% di quelli con polipi nasali o sinusite cronica sono anche intolleranti all'aspirina.
Trattandosi di reazioni pseudo-allergiche (non mediate da anticorpi IgE o da altri meccanismi immunologici), per la diagnosi non sono affidabili né i test cutanei né quelli in vitro; l’unico metodo valido è il test di tolleranza con assunzione orale in ambiente specialistico ospedaliero di farmaci antiinfiammatori "alternativi" (generalmente sono meglio tollerati nimesulide, meloxicam e coxib) per fornire al paziente un farmaco in caso di necessità.
In caso di intolleranza all’aspirina o ad altri FANS si consiglia di:
- Evitare l’uso di tutti i FANS, anche con struttura chimica diversa dall’aspirina (come ad esempio indometacina, diclofenac, naproxen, acido mefenamico, acido flufenamico, ibuprofen) se non precedentemente testati o tollerati
- Evitare le vie di somministrazione diverse da quella orale (supposte, intramuscolare o endovena).
- Impiegare come analgesici gli oppiacei ed i loro derivati (ad esempio destropropossifene o tramadolo) e per l’emicrania il sumatriptan: essi vengono tollerati in quanto agiscono con meccanismo diverso dai FANS.
- albicocche
- alcolici
- arance
- banane
- cetrioli
- ciliegie
- fichi
- fragole
- insaccati
- lamponi
- mandorle
- mele
- meloni
- mirtilli
- more
- pesche
- pomodori
- scatolame
- uva
- zucchine
Reazioni a mezzi di contrasto radiografici
La maggior parte dei mezzi di contrasto radiografici (MCR) contengono anelli benzenici iodati.
I MCR ionici provocano reazioni lievi senza conseguenze cliniche nel 5-8% dei soggetti ai quali sono somministrati, reazioni gravi in 1/10.000, reazioni mortali in 1/40.000 – 1/80.000; con l’uso dei MCR non ionici le percentuali di reazioni avverse si sono dimezzate.
Le reazioni causate dai mezzi di contrasto possono essere:
lievi
- malessere
- nausea/vomito
- prurito
- orticaria (limitata)
- vomito
- orticaria (diffusa)
- broncospasmo
- angioedema
- edema polmonare
- shock
- arresto respiratorio
- arresto cardiaco
Sono da considerare categorie con rischio di reazione avversa superiore alla popolazione generale i soggetti con pregresse reazioni da MCR ed inoltre quelli affetti da:
- malattie cardiache
- diabete
- insufficienza renale o epatica
- malattie ematologiche e metaboliche
- neonati, anziani
- soggetti disidratati
Non è documentato che i soggetti con allergie di altro tipo (oculorinite, asma, allergia alimentare) siano più suscettibili del resto della popolazione alle reazioni da MCR; tuttavia un’eventuale reazione avversa potrebbe assumere carattere di maggiore gravità.
Non esistono test preventivi
Nella necessità di eseguire indagini radiologiche con mezzi di contrasto nei soggetti che hanno avuto precedenti reazioni:
- se molto gravi – utilizzare tecniche diagnostiche alternative
- se lievi o moderate - eseguire prima dell’esame contrastografico una premedicazione, una delle più frequentemente usate è la seguente:
- prednisone 50 mg per os, 13 ore, 7 ore e 1 ora prima dell’esame
- clorfenamina maleato 10 mg im 1 ora prima
Si consiglia di sospendere temporaneamente l’eventuale terapia con farmaci beta bloccanti prima dell’esame.
Reazioni avverse ad anestetici locali
Reazioni allergiche (dipendenti da un meccanismo immunologico) da anestetici locali sono eccezionali e possono provocare orticaria, angioedema, broncospasmo e shock anafilattico.
Nella stragrande maggioranza dei casi le reazioni sono dovute a effetti collaterali, raramente di tipo tossico.
Le reazioni avverse agli anestetici locali sono state attribuite in parte anche ad altre sostanze con le quali vengono associati nelle preparazioni commerciali, come vasocostrittori simpaticomimetici (adrenalina ed altri) e conservanti (parabeni e solfiti).
Reazioni psicomotorie sono frequenti e sono dovute a riflessi vagali (reazioni "vaso-vagali") con riduzione della frequenza cardiaca, pallore, sudorazione, lipotimia, ipotensione, oppure a stimolazione del sistema simpatico con comparsa di palpitazioni, tremori, difficoltà respiratorie, iperventilazione, agitazione, sudorazione.
Reazioni tossiche possono dipendere da sovradosaggio o da intolleranza individuale e provocano eccitazione, euforia, agitazione psicomotoria, nausea, vomito, disorientamento fino a convulsioni.
L’atopia non rappresenta un fattore di rischio superiore rispetto alla popolazione generale, pertanto non è razionale eseguire il test negli allergici in assenza di precedenti reazioni da anestetici locali.
Gli anestetici locali si dividono in due gruppi: esteri e amidi.
Esteri
- Procaina Lenident, Dentosedina
- Tetracaina Donalg
- Articaina Ultracain°, Citocartin°, Cartidont°, Septanest°, Ubistesin°
- Bupivacaina Marcaina°, Bupiforan°, Bupyl°
- Lidocaina Xilocaina°, Ecocain°, Lident°, Lidrian°, Luan, Odontalg,
- Ortodermina, Xilomynol°, Xylonor° , Basicaina°, Vagisil,
- Nefluan, Anevrasi, Emla, Ustiosan
- Mepivacaina Carbocaina°, Mepicain°, Mepident°, Mepiforan°, Mepimynol°, Mepyl°,
- Optocain°, Scandonest°
- Prilocaina Citanest°
Si possono effettuare test cutanei mediante prick e intradermoreazione e test di tolleranza, riservandoli solo ai casi nei quali ci siano state precedenti reazioni.
L’anestetico locale alternativo viene scelto fra quelli appartenenti al gruppo delle amidi in quanto responsabili con minor frequenza di sensibilizzazioni, anche nel caso in cui non si conosca l’anestetico responsabile di precedente reazione.
Il test deve essere eseguito sempre con anestetico senza vasocostrittore.
La negatività del test cutaneo non esclude completamente la possibilità di reazioni diverse da quelle IgE mediate, anche se molto rare: per questo motivo al test cutaneo deve seguire sempre il test di tolleranza per via sottocutanea.
Reazioni avverse durante anestesia generale
L’ incidenza delle reazioni allergiche durante anestesia generale è aumentata negli ultimi anni: alcuni studi riferiscono lo 0,7%; la frequenza di shock anafilattico è stimata da 1:5.000 a 1:10.000 anestesie.
Non sempre è facilmente identificabile il farmaco responsabile di reazione in corso di anestesia a causa della contemporanea somministrazione di molti farmaci: è fondamentale nel sospetto di reazione avere a disposizione la copia della cartella anestesiologica per una attenta valutazione della sequenza di somministrazione dei farmaci e della comparsa della sintomatologia.
I farmaci responsabili del maggior numero di reazioni sono i curarizzanti o miorilassanti, seguiti da anestetici generali ed oppiacei; anche il lattice è stato segnalato come causa frequente di reazione; infine anche gli antibiotici (spesso somministrati endovena subito prima di un intervento chirurgico), le benzodiazepine, i mezzi di contrasto radiologici, i succedanei del plasma, , ecc. possono essere responsabili di reazioni.
Reazioni ad anestetici endovenosi
Anestetici endovenosi e oppiacei sono responsabili del 3,6% e 1,7% rispettivamente dei casi di anafilassi.
I test diagnostici, da eseguire in ambiente ospedaliero protetto in pazienti con precedenti reazioni ad anestetici, sono il prick test seguito dall’intradermoreazione. Il test di tolleranza è preferibile venga effettuato al momento dell’impiego del farmaco.
Reazioni a miorilassanti
La succinilcolina è il farmaco più frequentemente responsabile di reazioni avverse seguito da vecuronio, pancuronio, atracurium e gallamina.
I test cutanei sono da praticare solo in pazienti con anamnesi positiva per precedenti reazioni con le stesse modalità descritte per gli anestetici.
Reazioni da latice di gomma (vedi anche: allergia al lattice)
Come regola generale uno screening per allergia ad anestetici generali dovrebbe includere sempre un test cutaneo per latice e dosaggio di IgE per ossido di etilene
Altri farmaci
Ogni volta che si introducono nell’organismo sostanze estranee farmacologicamente attive è presente il rischio di reazioni avverse. La frequenza con la quale i singoli farmaci provocano reazioni avverse non prevedibili varia moltissimo da farmaco a farmaco.
Sono descritte con relativa frequenza:
Sindromi allergiche da anticonvulsivanti(antiepilettici)
Sostenute soprattutto da fenitoina (dal 5 al 19% dei pazienti), fenobarbital (4%), carbamazepina (3-5%).
Non sono disponibili test cutanei né di laboratorio. E’ attendibile solo il test di provocazione/tolleranza.
Reazioni da eparina calcica
Sono in genere reazioni allergiche di tipo ritardato con quadri cutanei quali orticaria, eritemi, ecc.
Sono possibili in caso di necessità test cutanei ed eventuale desensibilizzazione.
Insulina
Reazioni allergiche clinicamente significative all’insulina non sono frequenti considerando che milioni di diabetici ogni giorno e più volte al giorno ricevono insulina. I test cutanei e di laboratorio sono attendibili.
Sono previsti schemi di desensibilizzazione con insulina, in caso di allergia di tipo immediato (IgE-mediata).
Vaccini
Raramente i vaccini provocano reazioni allergiche, talvolta reazioni avverse possono essere dovute alla presenza in tali presidi farmacologici di:
- conservanti (es. reazioni ai sali di mercurio, presenti nel vaccino antitetanico e in quello antiepatite);
- proteine dei terreni di coltura (es. ipotetico rischio per la somministrazione a soggetti allergici alle proteine dell’uovo di vaccini come quello per l’influenza, la febbre gialla e le rickettsie che sono coltivati su sacco vitellino di uova embrionate)
- additivi e antibiotici.
Reazioni avverse da additivi
Di fronte a reazioni indesiderate da farmaci si è soliti attribuire la causa al principio farmacologico attivo, tuttavia molti farmaci, soprattutto orali, di comune impiego contengono additivi (coloranti, conservanti, aromi) che possono essere causa piuttosto frequente di reazioni pseudoallergiche.
Additivi si considerano "tutte quelle sostanze, prive di valore nutritivo, non consumate come alimento in sé e non normalmente usate come ingrediente tipico dell’alimento, aggiunte intenzionalmente per uno scopo tecnologico (anche organoletttico) nel corso della fabbricazione, lavorazione, preparazione, confezione, imballaggio, che si ritrovano nell’alimento o nei suoi sottoprodotti divenendone un componente a tutti gli effetti".
L’unico test attendibile per la diagnosi i intolleranza ad additivi è il test di provocazione, previa scomparsa dei sintomi con dieta di eliminazione.
La classificazione degli additivi è in base alla loro funzione (ogni addditivo ha una sigla formata da un numero generalmente preceduta dalla lettera E)
Un esempio di classificazione è il seguente (da Vieurucci e coll.):
Conservanti
- E 200 acido sorbico
- E 201 sodio sorbato
- E 202 potassio sorbato
- E 210 acido benzoico
- E 211 sodio benzoato
- E 222 sodio metabisolfito
- E 300 acido L-ascorbico
- E 301 sodio L-ascorbato
- E 307 alfa tocoferolo
- E 310 propile gallato
- E 320 butil-idrossi-anisolo
- E 321 butil-idrossi-toluene
- E 100 curcumina
- E 120 cocciniglia
- E 140 clorofilla e clorofilline
- E 160 carotenoidi
- E 161 xantofille
- E 162 rosso di bietola
- E 163 antociani
- Naturali
- Natural-identici
- Sintetici
- E 322 lecitine
- E 400 sodio alginato
- E 406 agar-agar
- E 407 carragenine
- E 420 sorbitolo
- E 421 mannitolo
- E 951 aspartame
- E 954 saccarina
- E 967 xilitolo
- E 102 tartrazina
- E 104 giallo di chinolina
- E 110 giallo arancio
- E 122 azorubina
- E 124 rosso cocciniglia
- E 127 eritrosina
- E 131 blu patent
- E 132 indigotina
- E 151 nero brillante
Coloranti: E102, E127, E110, E160 sono contenuti in:
- farmaci per uso orale (confetti, sciroppi e sospensioni)
- bevande commerciali
- dolci e gelati
- marmellate e sciroppi
- frutta candita
- alimenti conservati sott’aceto e sott’olio
- farmaci come cortisonici, antibiotici, adrenalina
- vini (soprattutto bianchi)
- birra
- succhi e sciroppi di frutta
- patate
- frutta secca
- funghi secchi
- gamberi e crostacei
- baccalà
(vedi anche: additivi alimentari)
Reazioni avverse da rimedi omeopatici ed erboristici
Negli ultimi anni anche in Italia si sta diffondendo la medicina complementare, cioè la possibilità di curarsi con terapie cosiddette "naturali" in contrapposizione ai farmaci utilizzati dalla medicina ufficiale (medicina "allopatica").
Si ritiene che in Italia, anche se non esistono dati ufficiali, almeno 2 milioni di persone si curino con la fitoterapia.
Reazioni tossiche e allergiche possono, tuttavia, essere causate dai rimedi "naturali".
Spesso tali reazioni sfuggono all’attenzione del medico perché talvolta sono considerate "reazioni di adattamento al farmaco"; in altre occasioni l’assunzione di farmaci alternativi non viene riferita, perché vengono considerati naturali e quindi privi di effetti avversi; inoltre non sempre sono segnalati i componenti presenti nel preparato.
Consigli:
- considerare come farmaci i prodotti erboristici
- segnalare il loro uso al medico
- controllare e conservare le etichette
Consigli pratici nelle reazioni avverse da farmaci
- Sottoporsi quanto prima ad una visita specialistica allergologica
- Evitare l’uso di farmaci inutili; anche se sembra la cosa più facile ed ovvia purtroppo non corrisponde alla realtà: spesso si attua l’automedicazione senza controllo del medico, su consiglio di parenti e amici
- Nel caso di manifestazioni non riferibili alla malattia per la quale si viene curati (es. prurito, eruzioni cutanee ecc.) sospendere il farmaco, annotarne il nome e avvisare il medico
- Prima di iniziare qualsiasi terapia o manovra chirurgica o indagine diagnostica segnalare al medico eventuali pregresse reazioni avverse a farmaci
- Evitare la somministrazione di un farmaco sospetto di aver provocato reazioni avverse anche di modesta entità o anche di farmaci a struttura chimica simile
- Annotare su un cartellino, da portare sempre con i documenti, il nome dei farmaci che hanno determinato reazioni avverse ed anche il nome dei farmaci ben tollerati
- Da preferire, per quando possibile, la via di somministrazione orale, perché meno pericolosa, iniziando sotto stretto controllo medico (preferibilmente in ambiente ospedaliero specialistico) a dosi ridotte ed aumentando gradualmente il dosaggio fino a raggiungere entro 48 ore la dose terapeutica
Allergia al veleno d’imenotteri
In Italia gli insetti più frequentemente responsabili di manifestazioni allergiche gravi sono gli imenotteri pungitori ed in particolare l’ape (Apis mellifica), la vespa (Polistes spp), il giallone (Vespula spp) ed il calabrone (Vespa spp). Solo le femmine sono provviste di pungiglioni velenosi.
Riconoscimento dell’insetto pungitore
Le api appartengono alla famiglia degli Apidi, vivono in colonie molto numerose (le arnie). Sono scarsamente aggressive in condizioni normali, pungono solo quando si sentono minacciate o quando il loro nido è in pericolo. Possiedono un pungiglione seghettato (come un amo da pesca) che rimane infisso nella cute nella sede della puntura; l’ape vola via e muore rapidamente in quanto al pungiglione restano attaccati non solo il sacco velenifero ma anche una parte dell’intestino.
Quest’ultima caratteristica è importante perché può permettere l’identificazione dell’insetto.
Le vespe, i gialloni e i calabroni appartengono alla famiglia dei Vespidi. In genere il loro pungiglione è liscio e non va perduto con una puntura. Perciò uno stesso insetto può pungere diverse volte. Costruiscono nidi cartacei di fibre di legno.
Le vespe del genere Polistes (o "vespe dai nidi di carta", in inglese "paper wasp") sono di dimensione medie (non oltrepassano 15 mm di lunghezza), con un torace stretto ed un addome ovalare, possono essere di colore rosso, marrone, nero o striati.
In Europa le specie più diffuse sono: Polistes dominulus, Polistes gallicus ed in minor misura Polistes nimphus. Per la loro identificazione sono utili le caratteristiche del loro nido: i polistini costruiscono nidi di materiale cartaceo, privi di involucro esterno, in luoghi soleggiati ed asciutti, sotto i tetti delle case, nelle grondaie delle abitazioni, sui rami di arbusti. Sono meno aggressive di altri Vespidi. Sono insetti attratti da frutta matura ed in genere dalle sostanze zuccherine. La loro puntura può essere inizialmente quasi indolore fino a che la reazione non è iniziata.
Le vespe del genere Vespula dette "gialloni" o "vespe terragnole", presenti in Italia, appartengono alla specie Vespula germanica ed alla specie Vespula vulgaris. Come il calabrone hanno un addome tronco a livello dell’inserzione al torace, con caratteristiche strisce gialle e nere. Formano nidi voluminosi, sotto il terreno od in luoghi riparati e disabitati. Sono molti aggressivi ed il loro pungiglione permette più punture senza causare danno all’insetto (solo una minoranza di gialloni può lasciare il pungiglione nella cute del soggetto). Sono carnivori. Si incontrano in particolare alla fine dell’estate.
I calabroni (genere Vespa) presenti in Italia appartengono principalmente a 2 specie: la Vespa crabro diffusa su tutto il territorio italiano e laVespa orientalis presente esclusivamente nelle regioni meridionali. Sono di grosse dimensioni (circa 35 mm di lunghezza), di colore bruno, con addome tronco a livello della sua inserzione al torace e variegato di giallo. Costruiscono nidi voluminosi (vespai) nei cavi degli alberi, negli anfratti di muri o muraglioni. Sono attratti dalle sostanze zuccherine per cui si incontrano in particolare nella tarda estate - autunno (periodo della vendemmia). La loro puntura è assai dolorosa.
Il veleno di Imenotteri
Il veleno presente nel pungiglione degli Imenotteri contiene:
- sostanze con attività tossica e irritante che provocano a tutti una reazione locale nella sede della puntura con dolore, arrossamento, gonfiore. Reazioni generalizzate di tipo tossico si possono osservare in caso di punture multiple contemporanee. Le reazioni di tipo tossico compaiono più tardivamente e si sviluppano più lentamente rispetto alle reazioni allergiche
- sostanze allergizzanti capaci di sensibilizzare soggetti predisposti geneticamente, che in seguito ad una successiva puntura possono presentare reazioni allergiche anche gravi che insorgono entro pochi minuti o comunque entro un’ora dalla puntura, aumentando rapidamente di intensità.
Reazioni allergiche da puntura di Imenotteri
Le reazioni allergiche (provocate da anticorpi di tipo IgE) possono essere di varia gravità.
- Reazioni locali estese: edema (gonfiore) nella sede della puntura con diametro superiore a 10 centimetri che dura per almeno 24-48 ore.
- Reazioni generalizzate: possono interessare vari organi ed apparati con quadri di diversa gravità (vedi tabella con classificazione delle reazioni allergiche da punture di insetti in gradi). Le reazioni alle punture di Imenotteri possono essere molto gravi e, in alcuni casi, anche mortali se non viene effettuato un tempestivo intervento. E’ quindi indispensabile che la persona che ha avuto una reazione generalizzata o una reazione locale estesa si rivolga ad un centro specializzato per fare una corretta diagnosi e per stabilire in base alla gravità della reazione riportata ed al grado di rischio, la strategia preventivo-terapeutica.
Reazioni generalizzate (classificazione di Mueller)
- Grado I (lieve): Orticaria generalizzata, prurito, malessere generale, ansia.
- Grado II (moderata): edema generalizzato, costrizione toracica, fischio espiratorio, vertigini, dolore addominale, nausea, vomito.
- Grado III (grave): dispnea (difficoltà a respirare), disfagia (difficoltà a deglutire), disfonia (voce rauca), stato confusionale, angoscia.
- Grado IV (shock): cianosi, caduta della pressione, incontinenza sfinterica con perdita di feci o urine, perdita di conoscenza.
Il rischio di reazioni allergiche gravi, in occasione di una successiva puntura di Imenotteri in soggetti sensibilizzati, dipende dal grado di gravità della reazione presentata in seguito all’ultima puntura:
- meno del 5% dei soggetti che hanno presentato una reazione locale estesa svilupperà una reazione generalizzata ad una successiva puntura
- il 50 - 65% di quelli che hanno avuto una reazione generalizzata svilupperà invece una reazione analoga o più grave.
Gli apicoltori e coloro che svolgono per motivi di lavoro o di hobby attività all’aria aperta (agricoltori, giardinieri, operatori ecologici) sono soggetti "a rischio". Nella categoria degli apicoltori il rischio di reazioni allergiche risulta inversamente proporzionale al numero di punture ricevute per anno; gli apicoltori punti molto frequentemente (più di 50 per stagione) raramente sviluppano reazioni generalizzate in quanto vanno incontro ad una desensibilizzazione "spontanea". Qualora però non vengano punti per un certo periodo di tempo (che varia da soggetto a soggetto, in genere diversi mesi ma più spesso diversi anni), possono perdere l’immunità acquisita ed avere reazioni generalizzate in occasione di una nuova puntura.
Le punture al capo o al collo provocano in genere reazioni più gravi.
L’ape inocula da 50 a 100 microgrammi di veleno per puntura mentre i vespidi inoculano da 5 a 15 microgrammi di veleno per puntura. I soggetti allergici al veleno d’ape presentano pertanto un rischio maggiore di reazioni generalizzate alla successiva puntura.
TORNA SU
Strategia diagnostica, preventiva, terapeutica dopo puntura d'imenotteri
Le reazioni alle punture di Imenotteri possono essere molto gravi ed in alcuni casi anche mortali se non viene effettuato un tempestivo intervento. È quindi indispensabile che la persona che ha avuto una reazione generalizzata o una reazione locale estesa si rivolga ad un centro allergologico specializzato per impostare una corretta diagnosi e quindi, in base alla gravità della reazione riportata ed al grado di rischio del soggetto, stabilire la strategia preventivo-terapeutica.
La diagnosi si basa:
- sulla storia clinica riportata dal soggetto (riconoscimento dell’insetto pungitore, numero di punture, tipo di sintomi, latenza di tempo tra puntura ed inizio dei sintomi)
- sui test cutanei e di laboratorio per accertare l’esistenza di un’allergia IgE-mediata. I test cutanei con estratti purificati di veleno d'imenotteri (prick test e test intradermici) costituiscono la principale prova della sensibilizzazione al veleno di Imenotteri. Vanno eseguiti non prima di 2-4 settimane dalla puntura presso Centri Allergologici Specializzati.
La ricerca nel siero delle IgE specifiche per il veleno di Imenotteri non è sufficiente da sola ai fini della diagnosi e soprattutto della scelta del veleno per l’immunoterapia specifica.
In casi selezionati verrà consigliata l’immunoterapia con estratti purificati di veleno. L’immunoterapia è l’unico trattamento in grado di garantire una protezione completa in caso di nuova puntura, permettendo al paziente allergico al veleno di Imenotteri di condurre una vita normale. L’immunoterapia specifica con veleno di Imenotteri è protettiva nel 95-98% dei pazienti trattati.
L’immunoterapia specifica è indicata nei pazienti con test diagnostici positivi che hanno presentato:
- Reazioni allergiche generalizzate gravi (grado III e IV).
- Reazioni allergiche generalizzate di grado lieve/moderato (grado I e II) se si tratta di soggetti ad alto rischio di esposizione o che abbiano riportato reazioni ripetute ed ingravescenti o che abbiano subito un grave deterioramento della "qualità della vita" a causa di un vero e proprio terrore di essere ripunti.
L’immunoterapia specifica non viene eseguita in caso di reazione locale estesa o di reazioni inusuali.
L’immunoterapia consiste nell’iniezione sottocutanea di veleno in dosi crescenti per stimolare i meccanismi protettivi dell’organismo contro gli effetti di ulteriori punture; può essere condotta con modalità convenzionali o secondo uno schema di tipo rapido (rush therapy). Una volta raggiunta la dose di mantenimento di 100 microgrammi di estratto la terapia viene continuata con un intervallo crescente (da 1 a 6 settimane) tra le somministrazioni, per almeno 5 anni. L’immunoterapia con veleno di Imenotteri, per il rischio di reazioni, deve essere sempre eseguita in ambiente ospedaliero adeguatamente attrezzato e da personale esperto.
Tutti i soggetti con accertata allergia al veleno d’Imenotteri, anche quelli che hanno avuto reazioni locali estese, devono sempre portare con sé un preparato a base di adrenalina per autosomministrazione (Fastjekt® Merck, in Italia; EpiPen in alcuni paesi esteri) da impiegare prontamente in caso di precoce comparsa di sintomi gravi, e cioè:
- edema della glottide (sensazione di costrizione alla base della lingua con difficoltà a deglutire, cambio del tono di voce o difficoltà a respirare)
- sintomi cardiovascolari (disturbi della vista, vertigini, calo della pressione)
- asma (tosse, sibili espiratori, difficoltà a respirare)
- angioedema viscerale (forti dolori a livello gastrico e/o addominale, vomito, diarrea).
L’autoiniettore di adrenalina permette di somministrare il farmaco per via intramuscolare/sottocutanea nel giro di pochi secondi, anche a chi non ha dimestichezza con l’uso di siringhe e fiale ed è magari molto agitato. Non è necessario che venga tenuto in frigorifero: anzi deve essere sempre portato con sé e non deve essere lasciato in automobile, soprattutto al sole.
L’adrenalina è l’unico farmaco in grado di agire tempestivamente come un potente antiallergico in tutti i casi di improvvisa e generalizzata reazione allergica ("reazione anafilattica") di qualsiasi origine; quanto prima viene somministrata, alla comparsa dei primi sintomi, tanto maggiore ne è l’efficacia. Cortisonici ed antistaminici, anche se somministrati endovena, non agiscono abbastanza velocemente. La tachicardia è un effetto collaterale normale e di breve durata.
Dopo l’autosomministrazione dell’adrenalina il soggetto deve comunque ricorrere ad un pronto soccorso o guardia medica, perché l’adrenalina ha un’azione rapida ma anche di breve durata.
In rari casi di aritmie cardiache e coronaropatie di una certa gravità ci può essere una controindicazione all’uso di adrenalina: è sempre quindi necessario un consulto cardiologico.
TORNA SU
Norme preventive per soggetti a rischio di punture d'imenotteri
- I pazienti con accertata allergia al veleno degli imenotteri devono essere sempre muniti di preparati monouso a base di adrenalina per autosomministrazione (Fastjekt® Merck) ed eventualmente una piastrina con note di riconoscimento.
- In caso di puntura di ape è importante rimuovere immediatamente il pungiglione attraverso un rapido raschiamento con l’unghia o con una lama, evitando di comprimere il sacco velenifero tra le dita perché in questo modo si facilita l’inoculazione del veleno. Se non viene asportato subito, il sacco velenifero continua a pompare il veleno attraverso il pungiglione.
- Evitare movimenti bruschi e urla se avvicinati da un’ape o da una vespa. Non cercare di scacciarle, ma allontanarsi lentamente.
- Verificare i posti intorno alla casa in cui ci possa essere un nido di vespe.
- Affidare a personale specializzato la bonifica di eventuali alveari o nidi presenti in casa o nelle vicinanze.
- Evitare l’uso di spray per capelli e cosmetici profumati (deodoranti, creme solari, shampoo profumati) e non indossare abiti larghi neri o dai colori brillanti (preferire il bianco e il verde) in quanto gli Imenotteri vengono attratti da tutto ciò che ricorda fiori colorati e profumati.
- Munire di zanzariera le finestre dell’abitazione. Nelle camere da letto tenere il più possibile le finestre chiuse.
- Evitare il giardinaggio.
- Durante le attività all’aria aperta, proteggersi con camicie a maniche lunghe, pantaloni lunghi, guanti e non camminare scalzi in particolare nei prati o sulla spiaggia; usare per quanto possibile, scarpe ben chiuse. Gli apicoltori in particolare devono impiegare maschere protettive.
- Indossare un casco integrale, guanti, pantaloni lunghi per andare in motocicli.
- Viaggiare in macchina con i finestrini chiusi soprattutto nel periodo estivo; per precauzione è utile tenere in macchina un insetticida.
- Ricordare in caso di sport all’aperto che il sudore attira gli insetti, così come il colore rosso di molti campi da tennis.
- Cercare di essere sempre in compagnia durante le attività all’aperto ed in luoghi isolati.
- Gli alimenti attraggono le vespe; è bene stare lontano da frutteti e da vigne; evitare di cucinare o consumare cibi all’aperto; conservare ben chiusi i rifiuti ed evitare le aree adibite alla loro raccolta; le pattumiere dovranno essere sempre ben pulite e regolarmente irrorate, soprattutto sul bordo, con un insetticida. Gli insetti adorano il profumo del cibo, coprire quindi il cibo e fare attenzione alle bibite in lattina una volta aperte, per la possibilità che un’ape o una vespa vi siano entrate.
- Ricordare che l’impiego di farmaci ACE-inibitori e beta-bloccanti sono controindicati in pazienti ad elevato rischio di reazioni anafilattiche da punture di Imenotteri, in quanto possono aggravare un’eventuale reazione allergica.
Punti fondamentali per il soggetto allergico al veleno di imenotteri
- Conoscere norme specifiche per ridurre il rischio di ripuntura.
- Essere muniti di adrenalina per autosomministrazione (Fastjekt ® Merck) per la terapia d’emergenza in caso di ripuntura.
- Praticare, quando necessario, immunoterapia specifica
ALLERGIE RESPIRATORIE
Le allergie respiratorie, come le allergie alimentarie, in generale qualsiasi tipo di allergia, sono il risultato ipersensibile del sistema immunitario a un allergene che entra in contatto con l’organismo attraverso l’aria respirata.
Gli allergeni che scatenano questa risposta generalmente sono pollini, polvere, spore, acari e derivati epidermici degli animali domestici (per esempio i peli).
A seconda del tipo di allergene, le manifestazioni cliniche vengono classificate in stagionali e perenni, per cui:
- Sono intermittenti, ossia stagionali le allergie ai Pollini e alle spore, che possono presentarsi più volte nel corso dell’anno a seconda della produzione di polline ciclica delle piante e durano meno di quattro giorni o comunque meno di quattro settimane.
- Sono perenni le allergie agli Acari della polvere e ai derivati di animali domestici quando durano per più di quattro giorni a settimana o comunque per oltre quattro settimane.
- Rinite allergica. La rinite allergica, detta anche “raffreddore da fieno”, è caratterizzata da frequenti starnuti eprurito a livello del naso (per questo, nei bambini con rinite allergica è tipico il gesto di strofinarsi il naso con la mano). Può manifestarsi in particolari periodi dell’anno a causa dei pollini oppure persistere tutto l’anno se la causa scatenante sono gli acari della polvere o un animale domestico.
- Congiuntivite allergica. La congiuntivite allergica si accompagna di frequente alla rinite allergica e come segni e sintomi principali comporta rossore agli occhi, forte prurito e lacrimazione.
- Asma bronchiale allergico. L’asma bronchiale è una malattia infiammatoria cronica dei bronchi che nei soggetti allergici a pollini, muffe e acari della polvere si manifesta con difficoltà respiratoria erespiro sibilante in presenza dell’allergene a cui si è sensibili. Come la rinite allergica, anche l’asma bronchiale allergico può essere stagionale o perenne.
L’allergia, inoltre, può comparire a ogni età anche influenzata da un certo grado di familiarità e da una predisposizione genetica. Si stima, infatti, che soggetti con uno o entrambi i genitori allergici abbiano un rischio rispettivamente pari al 30% e al 60-80% di sviluppare un’allergia nel corso della vita, contro il 10-15% di probabilità di rischio di un soggetto con genitori non allergici.
Tra le cause delle allergie respiratorie si annoverano sicuramente i cambiamenti climatici e l’aumento delle temperature che comportano impollinazioni più prolungate delle specie allergeniche e conseguente migrazione dei pollini.
Anche il fumo e l’inquinamento atmosfericofavorirebbero la rinite allergica, tant’è che la percentuale di soggetti allergici sarebbe maggiore nei pressi di vie ad alta percorrenza rispetto alle zone rurali, come pure alcune tipologie di abitazioni che quando non consentono un soddisfacente ricambio di aria negli appartamenti favoriscono il proliferare delle muffe degli acari della polvere.
Segni e sintomi delle allergie respiratorieIn caso di Allergia respiratoria i sintomi principali sono:
• rinorrea (raffreddore, naso “che gocciola”)
• starnuti
• prurito
• ostruzione nasale
• infiammazione delle mucose
• prurito e lacrimazione degli occhi
• tosse continua
Possono però manifestarsi anche sintomi più pesanti, come difficoltà respiratoria grave, e in rari casi, nonostante nella maggior parte delle dei soggetti le allergie non diano luogo a gravi conseguenze, la reazione può essere tale da indurre uno shock anafilattico.
Che cosa fare in caso di allergia respiratoriaIn presenza di una sintomatologia che possa far sospettare un’allergia respiratoria è necessario rivolgersi al proprio medico o all’allergologo per una diagnosi corretta e per l’identificazione dell’allergene o degli allergeni ai quali si è sensibilizzati. In caso di esito positivo il medico potrà stabilire un programma a scopo preventivo o terapeutico da mettere in atto, per esempio, prima dell’inizio della stagione dei pollini.
Diagnosi di allergia respiratoriaUn’anamnesi del paziente e della sua famiglia è il primo passo per una diagnosi nel caso si sospetti un’allergia respiratoria. Utile è anche un’analisi delle abitudini e degli stili di vita del paziente, nonché della situazione ambientale a cui il paziente è esposto.
La diagnostica allergologica vera e propria si avvale di diversi esami tra i quali i riscontri obiettivi cutanei e sierologici.
- Il cosiddetto "prick-test", un test cutaneo che si esegue “graffiando” o iniettando estratti di vari tipi di allergeni in un lembo di pelle dell’avambraccio che risponderà visivamente con una reazione simile al pomfo di una puntura di zanzara in corrispondenza della puntura.
- Una ricerca più accurata può essere eseguita individuando le IgE specifiche nel siero con un semplice esame del sangue.
Naturalmente, questo è facile in taluni casi e più complicato in altri: in caso di allergia ai pollini, infatti, la soluzione sarebbe rimanere chiusi in casa senza aprire porte e finestre per tutta la durata della migrazione dei pollini!
In caso di allergia conclamata, alcuni farmaci da banco (decongestionanti, antistaminici e corticosteroidi nasali) possono aiutare a mitigare i sintomi. In caso di allergie più gravi, quando i sintomi perdurano per periodi di tempo lunghi, l’immunoterapia con iniezioni di allergene diluito a concentrazioni crescenti, fa sì che l’organismo si abitui e via via riduca la risposta immunitaria che scatena l’allergia.
Cinque consigli pratici da mettere in atto durante il periodo dell’anno più problematico per gli allergici:
1) Evitare di uscire durante le giornate secche e ventose, quando è più alta la concentrazione di pollini;
2) Fare la doccia e lavare i capelli quotidianamente. I granuli pollinici spesso rimangono intrappolati tra i capelli e la notte possono depositarsi sul cuscino, venendo così inalati;
3) Evitare i viaggi in macchina od in treno con i finestrini aperti. Quando possibile è preferibile viaggiare in autoveicoli con aria condizionata e filtri di aerazione anti‐polline da pulire spesso
4) Indossare un nuovo paio di scarpe quando si rientra a casa, e riporre le altre in un armadio in modo che non trasportino in giro le particelle allergizzanti.
5) Tappeti, moquette, tappezzerie e tendaggi sono arredamenti rischiosi: lì si depositano pollini e polveri difficili da rimuovere.
4 bambini su 10 ‐ “In Italia quattro bambini su 10 e il 20% degli adolescenti soffre di allergie respiratorie ‐ sottolinea il prof. Capristo ‐ Spesso però un paziente scopre di averle solo in età adulta.
La predisposizione al disturbo è da ricercare nel nostro DNA. Ma non sempre sappiamo quando e se si scatenerà. Occorrono una serie di eventi, come la concentrazione di allergene, una minore integrità delle mucose o l’aggravarsi di disturbi fino a quel momento sottovalutati. Per questo ci sono persone in cui i sintomi si manifestano dopo i 20‐30 anni, ma solo perché gli agenti scatenanti si sono presentati più tardi rispetto ad altri”.
ALLERGIE DERMATOLOGICHE DA CONTATTO
Sono diversi i fattori che possono causare irritazione della pelle. Farmaci, infezioni, malattie della cute o reazioni allergiche sono le cause principali. Si parla di allergia quando un allergene innesca la risposta immunitaria che, a sua volta, determina irritazione, rash di vario genere e altri sintomi di reazione allergica.
Quali sono le cause di una reazione allergica cutanea?Alcune sostanze fungono da allergeni per alcuni soggetti sensibili a esse, scatenando una risposta abnorme e anomala del sistema immunitario, che diventa iperattivo nel tentativo di difendere il corpo dagli agenti estranei, gli allergeni, appunto.
L’immunità che entra in gioco è diretta dalle cellule Th2 e dagli anticorpi IgE e IgG1. Il sistema immunitario stimola l’immissione in circolo di sostanze irritanti che attivano l’epitelio superficiale (pelle e mucose), la muscolatura liscia e il sistema vascolare per incentivare la formazione di una barriera difensiva. L’esasperazione di questi meccanismi causa le reazioni allergiche, tra cui le dermatiti.
Quali sono i sintomi di una reazione allergica cutanea?Prurito, arrossamento, macchie rosse sulla pelle, eruzioni cutanee, bolle sulla pelle e gonfiore sono sintomi e segni comuni alla maggior parte delle allergie cutanee. Esistono comunque alcune differenze che aiutano nella diagnosi delle specifiche condizioni.
- Dermatite atopica (eczema)
In alcuni soggetti i sintomi dell’eczema peggiorano a causa di allergie alimentari. In circa la metà dei pazienti con grave dermatite atopica, la causa della malattia è causata da un gene difettoso. A differenza dell’orticaria, il prurito da eczema non è causato solo da istamina e, per questo motivo, gli antistaminicinon sono sufficienti a controllarne i sintomi.
L’eczema è spesso legato ad asma, rinite allergica(febbre da fieno) o allergia alimentare.
- Dermatite allergica da contatto
Tra le altre sostanze che possono causare dermatite allergica da contatto ci sono edera velenosa, saponi, detersivi per bucato, ammorbidenti, shampoo, metalli (come il nichel), smalti per unghie, farmaci topici, piante e guanti in lattice.
In alcuni casi la reazione allergica è scatenata dalla concomitanza di allergene ed esposizione alla luce solare. Questa condizione è chiamata dermatite da contatto fotoallergica e può verificarsi con lozioni dopo barba, creme solari e alcuni profumi.
- Orticaria
Esistono due tipi di orticaria, acuta e cronica. L’orticaria acuta si verifica, a volte, dopo aver mangiato un determinato alimento, venendo a contatto con un particolare allergene, puntura d’insetto, calore o infezioni. L’orticaria cronica è raramente causata da fattori scatenanti specifici e può durare per molti mesi o anni. L’orticaria non è contagiosa ma è molto fastidiosa.
- Angioedema
L’angioedema cronico si verifica con cadenza ricorrente e, in genere, non ha una causa identificabile. L’angioedema appare spesso sul viso intorno agli occhi, guance, labbra, mani, piedi, genitali, organi interni e gola.
Reazione allergica cutanea: i rimediRimedi e trattamenti per la cura delle reazioni allergiche cutanee cambiano in base al tipo di reazione e alla causa scatenante. Vediamoli in dettaglio.
- Dermatite atopica: Le eruzioni cutanee tipiche della dermatite atopica sono pruriginose e ciò induce il paziente a grattarsi. Tuttavia i graffi incrementano il rash cutaneo e la sintomatologia diventa un circolo vizioso. Il primo passo per attenuare i sintomi è quello di evitare di grattarsi. Vanno utilizzate creme idratanti e unguenti che riducono l’infiammazione ad esempio steroidi o inibitori della calcineurina. Gli antistaminici non alleviano il prurito dovuto ad eczema. Gli antibiotici possono essere prescritti nel caso in cui si verifichi un’infezione batterica della pelle.
- Dermatite allergica da contatto: Innanzitutto andrebbe eliminando la sostanza che causa il problema. Il trattamento farmacologico prevede l’utilizzo di cortisonici (sia per uso topico che per uso orale se il disturbo è molto esteso) e antistaminici soprattutto durante le fasi acute. Inoltre vengono spesso consigliate creme a base di ossido di zinco, molto utilizzate per le dermatiti da pannolino.
- Orticaria e angioedema: Se avete scoperto la causa della sostanza a cui siete allergici, il primo passo è quello di evitare qualsiasi contatto con essa. Orticaria e angioedema vengono spesso trattate con antistaminici orali che controllano il prurito, il gonfiore e il rash. In alcuni casi è necessario associare gli antistaminici a steroidi.
Il patch test consiste nel mettere a contatto la pelle con dischetti impregnati delle sostanze potenzialmente allergizzanti. La quantità di allergeni è tale da non indurre effetti collaterali ma, nel caso di positività, solo una reazione localizzata al punto di contatto. I dischetti, infatti, vengono applicati e fatti aderire sulla parte superiore della schiena per un periodo di circa 48 ore, in cui il paziente deve evitare di bagnare ed esporre al sole la parte con i cerotti.
Se la pelle risulterà irritata nel punto in cui è presente il dischetto impregnato di una specifica sostanza, allora il paziente è allergico ad essa. Il patch test è un esame indolore e va eseguito su cute sana, non escoriata o arrossata.
È un esame privo di effetti collaterali ma, durante la gravidanza non è consigliabile poiché gli allergeni potrebbero avere effetti sul feto.
Le allergie possono complicarci la vita in molti sensi, quindi è importante conoscere quali eruzioni cutanee possono presentarsi.Scoprite le dieci allergie della pelle più comuni, imparate a identificarle e scoprite quali sono le precauzioni adeguate da prendere per evitare che vi colpiscano.
Profumi e fragranzeI profumi e le fragranze sono una delle cause più comuni di allergie negli adulti, le quali continuano ad aumentare. Questi prodotti includono una grande quantità di offerte: saponi, lozioni per il corpo, shampoo, prodotti per la pulizia della casa, salviettine umide e così via. Può anche succedere che i prodotti “senza profumo” possano causare dermatite con il contatto. Se vi accorgete che qualche prodotto con fragranze vi causa reazioni allergiche, passate a prodotti con oli naturali o prodotti senza fragranze.
NichelUn’altra delle allergie per cui ci si rivolge più spesso al dermatologo è quella al nichel. Questo metallo è usato per creare gioielli di bigiotteria, alcuni con oro e per i piercing. Le reazioni più comuni sono nelle orecchie e possono sorgere al primo contatto o dopo un lungo utilizzo. I prodotti che contengono nichel sono molto diversi: orologi, montature di occhiali, cerniere, bottoni, cinture, ecc.
LatticeSempre più diffuse sono le allergie causate dal lattice. Ciò è dovuto al fatto che la quantità di prodotti che lo sfruttano come base è cresciuta considerevolmente. Questo materiale viene usato per fare guanti, palloni, vestiti, nastri per i capelli, preservativi e molti altri prodotti. I sintomi dell’allergia al lattice vanno da piccoli lividi o arrossamenti della pelle a difficoltà respiratorie e vomito.
Tinte per i capelli
Le allergie da contatto con tinte per i capelli sono causate dalla sensibilità alla parafenilendiamina, sostanza chimica usata nelle tinte che deve essere mescolata con altre sostanze prima di essere applicata. Per evitare i fastidi di questa allergia, bisogna fare la prova indicata sulla confezione. La parafenilendiamina si trova nelle tinte, come la colorazione all’henné temporanea. I sintomi di solito includono prurito, dolore e gonfiore.
Edera velenosaL’edera velenosa è un’erba molto comune che contiene urusiolo, un olio che causa allergie a gran parte della popolazione. Questa allergia si presenta sotto forma di eruzioni cutanee, vesciche, arrossamento, orticaria e prurito sulla pelle. L’urusiolo è una sostanza appiccicosa, caratteristica che facilita il suo spargimento. I fastidi possono essere trattati in casa lavando la zona interessata con abbondante acqua fredda e usando antistaminici acquistabili senza ricetta.
Stoffe e Tessuti
Sebbene molte persone credano di essere allergiche alla lana, questo materiale nel suo stato puro non causa allergie. Quello che succede in questo caso è che il tessuto provoca alcuni fastidi che possono essere confusi con un’allergia. Al contrario, i materiali tessili che provocano allergie sono i derivati della resina di formaldeide. Tale materiale è uno dei componenti di base dei capi elasticizzati, a prova d’acqua, di sgualcitura e di restringimento.
I sintomi dell’allergia alla formaldeide sono bruciature, lividi e gonfiore. Nel caso in cui presentiate tali sintomi, provvedete a sostituire i vostri vestiti con altri di cotone, poliestere, nylon e acrilici privi di formaldeide.In alcune situazioni, quando l’allergia è lieve, i sintomi diminuiscono o scompaiono dopo aver lavato i vestiti varie volte.
Cosmetici
Le allergie ai cosmetici possono dipendere dalle fragranze, sebbene di solito siano causate anche dai conservanti aggiunti.L’irritazione della pelle è un problema comune che può capitare in qualsiasi momento se il prodotto è scaduto o è di bassa qualità. Tuttavia, se presentate spesso arrossamento, gonfiore ed eruzioni cutanee, è probabile che abbiate un’allergia a certi elementi come la formaldeide, i parabeni o il timerosale. Se avete una qualche allergia a cosmetici, è importante che smettiate di usarli e con il tempo dovete provare altri prodotti in modo graduale, fino a trovare i cosmetici adatti alla vostra pelle.
Farmaci topiciLe creme antibiotiche e gli unguenti che di solito si usano per trattare tagli e altri fastidi contengono neomicina, un ingrediente che può causare allergie che spaziano dalle più lievi alle più gravi. I farmaci che la contengono possono provocare irritazione o secchezza oppure persino lividi nella zona di contatto. Se sospettate di essere allergici alla neomicina, vi consigliamo di consultare un allergologo in modo che vi sottoponga alla prova allergica e lo confermi. Una volta sicuri di soffrire di tale allergia, è importante che avvisiate il vostro medico e il vostro dentista in modo che evitino questi prodotti nei loro trattamenti.
Protezioni solariLe protezioni solari che utilizziamo possono causare effetti contrari a quelli sperati se siamo allergici alle stesse e ci esponiamo al sole. Può sembrare strano, ma alcune sostanze chimiche usate in questi prodotti diventano degli allergeni quando entrano in contatto con il sole. I prodotti chimici che causano queste allergie sono l’acido parabenzoico (PABA), benzofenoni, oxibenzona, salicilati e cicloesanolo. Alcune pelli sono più resistenti e possono non presentare alcun fastidio oppure presentare fastidi molto leggeri. Ad ogni modo, per evitare ogni rischio potete cercare protezioni solari prive di questi componenti.
Prodotti per la casaI prodotti per la casa che di norma causano allergie sono quelli che contengono soprattutto solventi e adesivi alcuni adesivi molto forti e molto duraturi. Alcuni esempi di questi prodotti sono il diluente per pittura, i prodotti per rimuovere lo smalto dalle unghie e il carbone liquido per accendini. La maggior parte di questi prodotti solitamente causa irritazioni, ma le pelli sensibili possono sviluppare allergie se sono in contatto costante con questi prodotti.
Individuare subito i primi sintomi di un’allergia
È importante individuare subito i primi sintomi di un’allergia. Di solito si tratta di arrossamento, prurito, bruciore e piccoli lividi. Se li identificate, dovete pulire l’area con acqua e sapone neutro, oltre a evitare qualsiasi contatto con tutto ciò che vi fa allergia. Nel caso in cui i sintomi siano molto gravi, dovete consultare un dermatologo oppure un allergologo.
ELENCO PRESTAZIONI DI ALLERGOLOGIA
IN CONVENZIONE CON IL S.S.N.
TEST ALLERGOLOGICI
PRICK-TEST
TEST EPICUTANEI
PATCH-TEST
VISITA
ALLERGOLOGICA
VISITA ALLERGOLOGICA
DI CONTROLLO
ELENCO PRESTAZIONI DI ALLERGOLOGIA PEDIATRICA
IN CONVENZIONE CON IL S.S.N.
PRIMA VISITA
ALLERGOLOGICA PEDIATRICA
TEST ALLERGOLOGICI
PRICKH-TEST PEDIATRICI
TEST EPICUTANEI
PATCH-TEST PEDIATRICI
VISITA ALLERGOLOGICA
DI CONTROLLO PEDIATRICO
Istituto Europeo di Allergologia
L’Istituto Europeo di Allergologia è un Centro specializzato nella Diagnosi delle malattie allergiche e di tutte le forme cliniche con cui l’allergia si può manifestare.
L’Istituto Allergologico Europeo si occupa di:
Asma bronchiale allergica, rinite da polline o da allergeni ambientali (Acari, animali, ecc), Congiuntivite allergica, Bronchite allergica (eosinofila), esofagite allergica, gastroenterite allergica, colite allergica, Celiachia, Orticaria acuta e cronica, edema angioneurotico, Eczema costituzionale (Dermatite atopica), dermatite allergica da contatto, Anafilassi.
Il Centro dispone di Specialisti di Allergia Pediatrica, Allergia dell’Adulto, Allergia Dermatologica, Allergia gastrointestinale, Allergia Respiratoria.
Il Centro è specializzato alla diagnostica di ogni possibile meccanismo responsabile della sintomatologia allergica o allergosimile, in particolare: Allergia alimentare, Intolleranze alimentari (glutine, lattosio, fruttosio, ecc.), Allergia e intolleranza a farmaci, Allergia da contatto, Allergia agli Additivi alimentari.
Le prestazioni si articolano in:
PRIMO LIVELLO ALLERGOLOGICO:
Visite allergologiche adulti e bambini;
Cutireazioni per allergeni Inalanti, alimentari e Alimenti freschi (prick by prick);
Spirometria (curva flusso volume);
Valutazione spirometrica della broncoreversibilità;
SECONDO LIVELLO ALLERGOLOGICO:
Visite per allergia alimentare;
Visite per allergia a farmaci;
Visite per allergia dermatologica;
Immunoterapia specifica per allergopatie respiratorie;
Esecuzione di Test di provocazione alimentare in doppio cieco con placebo (DBPCFC);
Test di tolleranza per additivi alimentari;
Test di tolleranza per farmaci: Anestetici locali Anestetici generali FANS Betalattamine mediante Allergopen (PPLO e MDM), cutireazioni con Penicillina G, Amoxicillina e Ampicillina Altri Antibiotici Altri farmaci
Test di broncorettività aspecifico con Metacolina;
Dosaggio dell’Ossido Nitrico espirato (FENO);
Visite per allergia gastrointestinale;
Patch test serie SIDAPA;
Patch test con alimenti (per la dermatite atopica del bambino);
Patch test per farmaci (se reazioni cutanee di tipo ritardato);
Gastro e colonscopia per allergia gastroenterica;
Test per siero autologo (con ricerca in vitro di autoanticorpi anti FcRI);
Laboratorio allergologico;
breath test al lattosio;
breath test con fruttosio;
breath test con lattulosio.
Prestazioni ambulatoriali:
• Visita specialistica
Test eseguibili:
• Prick test alimenti
• Prick test Inalanti
• Patch Farmaci
• Patch X le dermatiti da contatto o per patologie allergiche professionali
• Test per anastetici locali
• Test allergometrici per veleno di Imenotteri
• Test allergologici per Candida
• Spirometria
• Test per intolleranze alimentari
• Diete per allergopatie
Oltre alla Allergologia, l’Istituto si occupo anche di:
MALATTIE AUTOIMMUNI
– LES,
– artrite reumatoide,
– spondilite anchilosante,
– sclerodermia,
– polimiosite/dermatomiosite,
– arteriti autoimmuni,
– panarterite nodosa,
– vasculiti,
– eriteme nodoso,
– sindrome di Sjogren,
– connettivite mista,
– sindrome da anticorpi antifosfolipidi
– malattie ereditarie del tess. connettivo (es. Sindr. Ehlers-Danlos,
Marfan, ecc.)
– Malattie di Behcet
ALLERGOLOGIA - GUIDA PER IL PAZIENTE
⋅ I test cutanei ed epicutanei (skin prick test, PATCH test, test con siero autologo) possono essere eseguiti a qualsiasi età.
⋅ Non occorre essere digiuni.
⋅ Portare esami, referti e/o cartelle cliniche.
⋅ Per eseguire i test cutanei occorre sospendere la somministrazione di farmaci
antistaminici almeno 7-10 giorni prima dei test (*).
⋅ I pazienti con sintomatologia asmatica devono continuare la terapia antiasmatica.
⋅ I farmaci assunti per patologie concomitanti (ipertensione, cardiopatia, malattie della
tiroide ecc...) non vanno sospesi per eseguire i test allergologici.
⋅ Per eseguire il PATCH test sospendere almeno 10 giorni prima terapia con cortisonici
topici e orali (*). Il paziente dovrà tornare in ambulatorio dopo 48ore e dopo 72ore per la lettura ritardata dei test. Per non provocare il distacco dei cerotti, durante i giorni necessari per l’esecuzione del test, il paziente non dovrà eseguire docce o bagni, dovrà evitare sforzi fisici, non dovrà esporsi al sole.
⋅ In caso di sospetta allergia alimentare compilare diario dei sintomi e degli alimenti ingeriti (con indicazione degli ingredienti).
⋅ In caso di reazioni avverse a farmaci fare compilare al medico curante una scheda in cui siano riportati: nome del farmaco assunto, eventuali terapie concomitanti, tempo intercorso tra l’assunzione del farmaco e lo sviluppo dei sintomi, sintomi manifestati, terapie assunte, durata dei sintomi.
(*) = sospendere i farmaci solo dopo consulto medico o dopo contatti con lo specialista allergologo
• TEST ALLERGICI CUTANEI
FARMACI DA SOSPENDERE PRIMA DELL’ESECUZIONE DELLE PROVE ALLERGICHE
•ANTISTAMINICI
Zirtec, Formistin, Virlix, Xydal, Incidal, Tinset, Aerius, Alorin, Clarityn, Fristamin, Dirahist, Naristar, Mizzolen, Clever, Retine, Actifed: 7 giorni prima
•Zaditen: 15 giorni prima
•ANTISTAMINICI SPRAY
Allergodil, Levostab: 7 giorni prima
•CORTISONICI ORALI
Bentelan, Urbason, Flantadin, Deflan, Dutimelan, Deltacortene, Medrol, Ledercort,Kenakort:20 giorni prima
•Cortisonici locali (pomata, crema. Unguento): non necessaria la sospensione
•ALTRI FARMACI
Rhinaaxia, Tilarin, Rinofrenal, Lomudal Flixonase, Lunis, Syntaris, Rinoclenil, Nasonex, Aircort, Nasacort : non necessaria la sospensione
- Non è nececessario il digiuno
- Portare eventuali esami fatti precedentemente.
LINEE GUIDA PER LA DIAGNOSI E CURA DELLE ALLERGOPATIEhttp://www.allergopharma.it/opencms/pdf/schede-pratiche/LG-Allergopatie-Regione-Toscana.pdf
PRESTAZIONI SPECIALISTICHE DI ALLERGOLOGIA E IMMUNOLOGIA CLINICA CONVENZIONATE S.S.N. SERVIZIO SANITARIO NAZIONALE
ISME - Istituto Medico Europeo
Branca 27 - ALLERGOLOGIA
•VISITA ALLERGOLOGICA DI CONTROLLO
•VISITA GENERALE ALLERGOLOGICA
•ESAME ALLERGOLOGICO STRUMENTALE PER ORTICARIE FISICHE
•INDAGINI FOTOBIOLOGICHE PER FOTODERMATOSI [FOTO PATCH TEST]
•INDAGINI FOTOBIOLOGICHE PER FOTODERMATOSI [FOTOTEST]
•SCREENING ALLERGOLOGICO PER INALANTI (Fino a 7 allergeni)
•TEST EPICUTANEI A LETTURA RITARDATA [PATCH TEST] (Fino a 20 allergeni)
•TEST PERCUTANEI E INTRACUTANEI A LETTURA IMMEDIATA (Fino a 12 allergeni)
Nomenclatore dal 01/06/2015

Il CUP (Centro Unificato di Prenotazione) dell'ISME-ISTITUTO MEDICO EUROPEO di Palermo nasce con lo scopo di garantire al paziente un servizio efficiente per la prenotazione di prestazioni sanitarie.
Il servizio consente di stabilire una comunicazione efficace e diretta tra il paziente e le prestazioni specialistiche che la nostra strutture sanitaria offre
Cosa serve per fare una prenotazione?
- Impegnativa-Ricetta del Medico di Medicina Generale (Medico Curante)
- Tessera sanitaria regionale
- Documento di identità valido
- Numero di telefono cellulare
•.☎️Telefonicamente Attraverso CUP 091324250 e 0267071169
dal Lunedì al Venerdì
dalle ore 08:30 alle ore 20:00;
Sabato
dalle ore 09:00 alle ore 18:00;
- Mediante Whatsapp al numero 📳3292831438, inviando i documenti sopra indicati
- Agli sportelli del CUP, dal Lunedì al Venerdì dalle ore 09:00 alle 13:00 e dalle ore 15:00 alle ore 20:00.Sabato dalle ore 09:00 alle ore 13:00.
- Inviando una email all'indirizzo [email protected], inviando i documenti sopra indicati.
- Utilizzando il format modulo di richiesta prestazione medica del Sito,per prenotare online.
Come si può annullare una prenotazione?Per annullare una prenotazione, almeno tre giorni prima dell'appuntamento, si può:
- Inviare una richiesta mediante Whatsapp al numero 📳3292831438
- Telefonare al CUP ☎️ 091.324250-02.67071169 dal Lunedì al Venerdì dalle ore 08:30 alle ore 20:00;Sabato dalle ore 09:00 alle ore 18:00.
- Recarsi agli sportelli del CUP, dal Lunedì al Venerdì dalle ore 09:00 alle 13:00 e dalle ore 15:00 alle ore 20:00;Sabato dalle ore 09:00 alle ore 13:00.
- Inviare una email all'indirizzo [email protected],indicando il codice della prenotazione e allegando documento di identità.


ISME
ISTITUTO MEDICO EUROPEO
Convenzionato S.S.N.
Servizio Sanitario Nazionale
Via Ruggero Settimo, 55 - 90139 Palermo
Tel: ☎️. 091324250 0916090823
Cell: 📳 3292831438
Website:
www.istitutomedicoeuropeo.it www.istitutomedicoeuropeo.com
www.istitutomedicoeuropeo.net
Email:
[email protected]
ISME - ISTITUTO MEDICO EUROPEO Convenzionato SSN Servizio Sanitario Nazionale Via Ruggero Settimo, 55 - 90139 Palermo Tel: 091.324250 - 02.67071169 - Cell: 329.2831438 www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com www.istitutomedicoeuropeo.net www.istitutomedicoeuropeo.org [email protected] Allergologia Audiologia Chirurgia Ambulatoriale Chirurgia Generale Chirurgia Plastica Dermatologia Foniatria Ginecologia e Ostetricia Oculistica OtorinolaringoiatriaFORNITO DA
AUDIOLOGIA Convenzionata SSN
Servizio Sanitario Nazionale

Audiologia
L'audiologia è la branca della scienza medica che studia l'udito e i relativi disturbi.
Visite specialistiche e prestazioni ambulatoriali in convenzione con S.S.N.:
•Valutazione Audiologica
• Visita Audiologica
• Visita Audiologica Pediatrica
• Esame Audiometrico
• Esame impedenziometrico
• Esame Cocleovestibolare
• Audiometria e test di percezione verbale
• ABR (potenziali evocati uditivi del tronco)
• Emissioni otoacustiche
• diagnosi e terapia degli acufeni
• diagnosi e terapia della sordità
• diagnosi e terapia delle vertigini
• diagnosi e terapia malattia di meniere
ISTITUTO EUROPEO
DI AUDIOLOGIA
L'Istituto Europeo di Audiologia, sezione specialistica dell'ISME - Istituto Medico Europeo, accreditato e convenzionato con il SSN (Servizio Sanitario Nazionale), ha come obiettivi primari la sordità ed i disturbi uditivi, che costituiscono un serio problema medico e sociale, ancora oggi sottovalutato, nonostante ne sia interessato fra il 10 e il 15% della popolazione. Colpisce gravemente l’età infantile ove può provocare severe alterazioni nello sviluppo del linguaggio e conseguenti problematiche nella comunicazione e nell’assetto psicologico del bambino e gravi situazioni di disagio sociale nelle famiglie; interessa fortemente anche l’età giovanile come conseguenza di stili di vita ed abitudini errate, l’età lavorativa a causa dell’esposizione al rumore, e la popolazione anziana per gli inevitabili processi di deterioramento sensoriale legati all’età.
Vi è poi il problema dell’inquinamento acustico ambientale che interessa milioni di italiani e può provocare seri disturbi uditivi e di altri apparati vitali. Gli acufeni o ronzii sono spesso disabilitanti e costituiscono un problema medico in parte ancora da risolvere.

ELENCO PRESTAZIONI DI AUDIOLOGIA E TEST
UDITIVI IN CONVENZIONE CON IL S.S.N.
- PRIMA VISITA AUDIOLOGICA
- ESAME IMPEDENZIOMETRO
- AUDIOMETRIA TONALE
- AUDIOMETRIA VOCALE E TEST DI PERCEZIONE VERBALE
- ESAME COCLEOVESTIBOLARE
- ABR (potenziali evocati uditivi del tronco)
- EMISSIONI OTOACUSTICHE
PRENOTAZIONI IN CONVENZIONE CON IL S.S.N.
Per prenotare le prestazioni in regime di convenzione, seguendo le istruzioni dei relativi servizi o ambulatori, è indispensabile:
- la Prescrizione su ricettario S.S.N. (ricetta rossa)
- la Tessera Europea di Assistenza Medica (T.E.A.M.)
- la Tessera Sanitaria Regionale
- conoscere la data di nascita, indirizzo, recapito telefonico del paziente
Se la prenotazione è eseguita telefonicamente assicurarsi di leggere correttamente la "ricetta rossa"
Le prestazioni in regime di convenzione con il S.S.N. sono effettuate esclusivamente previa esibizione dei seguenti documenti:
- Prescrizione su ricettario S.S.N.
- Tessera Sanitaria
- documento di riconoscimento in corso di validità
- eventuale attestato di esenzione
- conoscere la data di nascita , indirizzo, recapito telefonico del paziente
Le prestazioni eseguite privatamente non necessitano di prescrizioni mediche.

Il CUP (Centro Unificato di Prenotazione) dell'ISME-ISTITUTO MEDICO EUROPEO di Palermo nasce con lo scopo di garantire al paziente un servizio efficiente per la prenotazione di prestazioni sanitarie.
Il servizio consente di stabilire una comunicazione efficace e diretta tra il paziente e le prestazioni specialistiche che la nostra strutture sanitaria offre
Cosa serve per fare una prenotazione?
•.☎️Telefonicamente Attraverso CUP 091324250 e 0267071169
Lunedì e Venerdì
dalle ore 08:30 alle ore 20:00;
Sabato
dalle ore 09:00 alle ore 18:00.
Come si può annullare una prenotazione?Per annullare una prenotazione, almeno tre giorni prima dell'appuntamento, si può:

ISME - ISTITUTO MEDICO EUROPEO
Via Ruggero Settimo, 55 - 90139 Palermo
Tel: ☎️. 091324250 0916090823
Cell: 📳 3292831438
Website:
www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com
www.istitutomedicoeuropeo.net
Email:
[email protected]
ISME - ISTITUTO MEDICO EUROPEO Convenzionato SSN Servizio Sanitario Nazionale Via Ruggero Settimo, 55 - 90139 Palermo Tel: 091.324250 - 02.67071169 - Cell: 329.2831438 www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com www.istitutomedicoeuropeo.net www.istitutomedicoeuropeo.org [email protected] Allergologia Audiologia Chirurgia Ambulatoriale Chirurgia Generale Chirurgia Plastica Dermatologia Foniatria Ginecologia e Ostetricia Oculistica Otorinolaringoiatria
Servizio Sanitario Nazionale

Audiologia
L'audiologia è la branca della scienza medica che studia l'udito e i relativi disturbi.
Visite specialistiche e prestazioni ambulatoriali in convenzione con S.S.N.:
•Valutazione Audiologica
• Visita Audiologica
• Visita Audiologica Pediatrica
• Esame Audiometrico
• Esame impedenziometrico
• Esame Cocleovestibolare
• Audiometria e test di percezione verbale
• ABR (potenziali evocati uditivi del tronco)
• Emissioni otoacustiche
• diagnosi e terapia degli acufeni
• diagnosi e terapia della sordità
• diagnosi e terapia delle vertigini
• diagnosi e terapia malattia di meniere
ISTITUTO EUROPEO
DI AUDIOLOGIA
L'Istituto Europeo di Audiologia, sezione specialistica dell'ISME - Istituto Medico Europeo, accreditato e convenzionato con il SSN (Servizio Sanitario Nazionale), ha come obiettivi primari la sordità ed i disturbi uditivi, che costituiscono un serio problema medico e sociale, ancora oggi sottovalutato, nonostante ne sia interessato fra il 10 e il 15% della popolazione. Colpisce gravemente l’età infantile ove può provocare severe alterazioni nello sviluppo del linguaggio e conseguenti problematiche nella comunicazione e nell’assetto psicologico del bambino e gravi situazioni di disagio sociale nelle famiglie; interessa fortemente anche l’età giovanile come conseguenza di stili di vita ed abitudini errate, l’età lavorativa a causa dell’esposizione al rumore, e la popolazione anziana per gli inevitabili processi di deterioramento sensoriale legati all’età.
Vi è poi il problema dell’inquinamento acustico ambientale che interessa milioni di italiani e può provocare seri disturbi uditivi e di altri apparati vitali. Gli acufeni o ronzii sono spesso disabilitanti e costituiscono un problema medico in parte ancora da risolvere.

ELENCO PRESTAZIONI DI AUDIOLOGIA E TEST
UDITIVI IN CONVENZIONE CON IL S.S.N.
- PRIMA VISITA AUDIOLOGICA
- ESAME IMPEDENZIOMETRO
- AUDIOMETRIA TONALE
- AUDIOMETRIA VOCALE E TEST DI PERCEZIONE VERBALE
- ESAME COCLEOVESTIBOLARE
- ABR (potenziali evocati uditivi del tronco)
- EMISSIONI OTOACUSTICHE
PRENOTAZIONI IN CONVENZIONE CON IL S.S.N.
Per prenotare le prestazioni in regime di convenzione, seguendo le istruzioni dei relativi servizi o ambulatori, è indispensabile:
- la Prescrizione su ricettario S.S.N. (ricetta rossa)
- la Tessera Europea di Assistenza Medica (T.E.A.M.)
- la Tessera Sanitaria Regionale
- conoscere la data di nascita, indirizzo, recapito telefonico del paziente
Se la prenotazione è eseguita telefonicamente assicurarsi di leggere correttamente la "ricetta rossa"
Le prestazioni in regime di convenzione con il S.S.N. sono effettuate esclusivamente previa esibizione dei seguenti documenti:
- Prescrizione su ricettario S.S.N.
- Tessera Sanitaria
- documento di riconoscimento in corso di validità
- eventuale attestato di esenzione
- conoscere la data di nascita , indirizzo, recapito telefonico del paziente
Le prestazioni eseguite privatamente non necessitano di prescrizioni mediche.

Il CUP (Centro Unificato di Prenotazione) dell'ISME-ISTITUTO MEDICO EUROPEO di Palermo nasce con lo scopo di garantire al paziente un servizio efficiente per la prenotazione di prestazioni sanitarie.
Il servizio consente di stabilire una comunicazione efficace e diretta tra il paziente e le prestazioni specialistiche che la nostra strutture sanitaria offre
Cosa serve per fare una prenotazione?
- Richiesta del Medico di Medicina Generale
- Tessera sanitaria regionale
- Documento di identità valido
- Numero di telefono cellulare
•.☎️Telefonicamente Attraverso CUP 091324250 e 0267071169
Lunedì e Venerdì
dalle ore 08:30 alle ore 20:00;
Sabato
dalle ore 09:00 alle ore 18:00.
- Mediante Whatsapp al numero 📳3292831438, inviando i documenti sopra indicati
- Agli sportelli del CUP, dal Lunedì al Venerdì dalle ore 09:00 alle 13:00 e dalle ore 15:00 alle ore 20:00.Sabato dalle ore 09:00 alle ore 13:00.
- Inviando una email all'indirizzo [email protected], inviando i documenti sopra indicati.
- Utilizzando il format modulo di richiesta prestazione medica del Sito,per prenotare online.
Come si può annullare una prenotazione?Per annullare una prenotazione, almeno tre giorni prima dell'appuntamento, si può:
- Inviare una richiesta mediante Whatsapp al numero 📳3292831438
- Telefonare al CUP ☎️091324250-.0267071169 dal Lunedì al Venerdì dalle ore 08:30 alle ore 20:00;Sabato dalle ore 09:00 alle ore 18:00.
- Recarsi agli sportelli del CUP, dal Lunedì al Venerdì dalle ore 09:00 alle 13:00 e dalle ore 15:00 alle ore 20:00;Sabato dalle ore 09:00 alle ore 13:00.
- Inviare una email all'indirizzo [email protected],indicando il codice della prenotazione e allegando documento di identità.

ISME - ISTITUTO MEDICO EUROPEO
Via Ruggero Settimo, 55 - 90139 Palermo
Tel: ☎️. 091324250 0916090823
Cell: 📳 3292831438
Website:
www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com
www.istitutomedicoeuropeo.net
Email:
[email protected]
ISME - ISTITUTO MEDICO EUROPEO Convenzionato SSN Servizio Sanitario Nazionale Via Ruggero Settimo, 55 - 90139 Palermo Tel: 091.324250 - 02.67071169 - Cell: 329.2831438 www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com www.istitutomedicoeuropeo.net www.istitutomedicoeuropeo.org [email protected] Allergologia Audiologia Chirurgia Ambulatoriale Chirurgia Generale Chirurgia Plastica Dermatologia Foniatria Ginecologia e Ostetricia Oculistica Otorinolaringoiatria
CHIRURGIA AMBULATORIALE Convenzionata SSN
Servizio Sanitario Nazionale CHIRURGIA PLASTICA AMBULATORIALE
Convenzionata S.S.N.
Servizio Sanitario NazionaleChirurgia Ambulatoriale Convenzionata S.S.N
La chirurgia ambulatoriale è un’attività volta a garantire dal punto di vista clinico, organizzativo ed amministrativo interventi chirurgici e procedure diagnostico-terapeutiche invasive e seminvasive, senza ricovero, in ambulatorio consentendo all’utente autonomia motoria e piena vigilanza entro le due ore successive alla conclusione dell’intervento, non necessitando di assistenza continuativa.
L’ISME ISTITUTO MEDICO EUROPEO dispone di un ambulatorio chirurgico costruito con impiantistica moderna ed attrezzato con apparecchiature di monitoraggio ed assistenza che lo rendono sicuro.
Questa struttura nasce per l’esecuzione della chirurgia ambulatoriale, la quale comprende procedure sia diagnostiche che terapeutiche che non richiedono ricovero post-operatorio.
Il chiurugo valuterà, caso per caso quando eseguiere interventi con la semplice anestesia locale.
Prima di ogni intervento chirurgico il paziente deve eseguire gli esami preoperatori che verranno poi valutati dal chirurgo.
Al termine della procedura chirurgica il paziente viene tenuto in osservazione per il tempo necessario e successivamente dimesso con le indicazioni terapeutiche domiciliari.
Chirurgia Ambulatoriale
Convenzionata SSN
Servizio Sanitario Nazionale
La Chirurgia Ambulatoriale e la Chirurgia Plastica Ambulatoriale Convenzionate S.S.N.,si occupano di risolvere patologie chirurgiche attraverso piccoli interventi della durata solitamente inferiore ai 30-40 min, eseguiti in anestesia locale, che non richiedono un ricovero. Il paziente infatti dopo circa un’ora può abbandonare la struttura sanitaria in cui l’intervento è stato eseguito.
Le patologie trattate in chirurgia ambulatoriale interessano per la maggior parte la cute ed il tessuto sottocutaneo, tra quelle di più frequente riscontro troviamo:
Lipoma
Neo
Melanoma
Cisti sebacea
Corpo estraneo
Basalioma
Unghia incarnita
Verruca
Lipoma
Il lipoma è un tumore benigno che origina dalle cellule adipose. Può essere isolato oppure in numero superiore ad uno, si parla in tal caso di lipomatosi multipla. Lipomi di dimensioni elevate presentano un rischio seppur molto basso di trasformazione maligna. L’asportazione del lipoma viene solitamente effettuata quando a causa della sede in cui si forma e delle dimensioni raggiunte determina disturbi o anomalie estetiche.
Neo
Per nei o nevi si intendono accumuli abnormi di cellule (dette melanociti) responsabili del colorito della nostra pelle. A seconda delle caratteristiche istologiche si distinguono nevi giunzionali, intradermici e composti. L’importanza dell’osservazione ed identificazione dei nei si spiega con la possibilità che alcuni di essi hanno di andare incontro a trasformazione maligna e svluppare dei melanomi.
Nella prevenzione dei tumori della cute è raccomandabile una visita specialistica dermatologica allo scopo di identificare le lesioni potezialmente pericolose e suscettibili di asportazione chirurgica.
Melanoma
Il melanoma è un tumore maligno che si sviluppa a partire dai melanociti, si ritiene che nella maggior parte dei casi origini nel contesto di lesioni pigmentate (nei) preesistenti. La prognosi di questa malattia varia a seconda dello stadio in cui è effettuata la diagnosi.
Di fronte alla diagnosi certa di melanoma, l’exeresi chirurgica può non essere eseguita in una seduta ambulatoriale a causa della necessità di effettuare un intervento più lungo e demolitivo. Molte volte si giunge alla diagnosi attraverso l’esame microscopico dopo l’asportazione di una lesione cutanea sospetta, in questi casi si rende solitamente necessario il ricorso ad un secondo intervento chirurgico per rimuovere una quantità di tessuto più ampia (radicalizzazione dell’intervento).
Cisti sebacea
Le cisti sebacee sono delle patologie che colpiscono alcune ghiandole cutanee (ghiandole sebacee), appaiono come tumefazioni rotondeggianti dalle quali spesso può fuoriuscire materiale untuoso e maleodorante. Possono infiammarsi e diventare molto dolenti. Le zone più colpite sono rappresentate da dorso e dal cuio capelluto. L’exeresi chirurgica non presenta di solito difficoltà e può essere effettuata sul cuoio capelluto anche senza l’obbligo di radere a zero un’ampia area.
Corpo estraneo
La presenza di piccoli corpi estranei è molto comune nella cute e nel tessuto sottocutaneo. Di solito sono costituiti da frammenti di vetro, schegge di legno o spine di vegetali che possono penetrare nei tegumenti (più frequentemente nelle regioni del volto e degli arti superiori). La presenza di questo materiale estraneo fa sì che l’organismo cerchi di isolarlo, rivestendolo di una capsula di materiale fibroso (granuloma da corpo estraneo).
A volte la presenza del corpo estraneo è totalmente asintomatica ed è percepibile soltanto con la palpazione in cui si manifesta come un piccolo nodulo di consistenza dura. In alcuni casi, specialmente se situato in zone ricche di terminazioni nervose, nelle adiacenze di piani ossei o superfici articolari, il corpo estraneo può provocare dolore e richiedere quindi un’asportazione chirurgica.
La rimozione del corpo estraneo è di norma un intervento effettuabile in anestesia locale ed in breve tempo, l’unica difficoltà può essere rappresentata talvolta dalle piccole dimensioni dello stesso che ne rendono difficile la percezione e l’individuazione.
Basalioma
Il basalioma o epitelioma basocellulare rappresenta il più frequente tumore maligno della pelle. Si localizza più frequentemente a livello del volto. Fortunatamente la malignità di questa neoplasia è espressa soltanto come invasione locale e sono rarissime le metastasi a distanza. Laddove è possibile la migliore terpia è rappresentata dall’escissione chirurgica.
Unghia incarnita
L’onicocriptosi, comunemente indicata con il termine unghia incarnita, è una patologia che colpisce più frequentemente il primo dito del piede: l’alluce.
Spesso è causata da errata esecuzione dell’igiene del piede o dall’utilizzo di calzature troppo strette che causano un trauma ripetuto in questa zona. Nelle fasi iniziali la malattia può regredire sollevando i margini ungueali e sottoponendosi a frequenti pediluvi. Nei casi più avanzati è necessario un piccolo intervento chirurgico condotto in anestesia locale. Lo scopo dell’intervento è quello di asportare il granuloma, che sovente accompagna l’onicocriptosi di vecchia data, ed una piccola parte di unghia insieme alla corrispondente matrice ungueale. In alcune ,non frequenti, circostanze può rendersi necessaria l’asportazione totale dell’unghia.
Verruca
La verruca volgare è una lesione che coinvolge frequentemente le regioni dorsali delle mani, palmoplantari di mani e viso ed il volto. Fa un’origine infettiva lagata ad un virus del tipo Papova. Il trattamento è molto variabile e può andare dall’utilizzo di caustici, alla termocauterizzazione con laser, alla diatermocoaculazione. Va distinta dalla verruca volgare la verruca seborroica che rappresenta un tumore benigno della cute
Molte lesioni anti estetiche, tumori cutanei o brutte cicatrici possono essere trattati con interventi chirurgici ambulatoriali. In ambiente ambulatoriale si praticano interventi veloci, eseguiti in anestesia locale che consentono tempi di recupero molto veloci.
ABLAZIONE DI LESIONI CUTANEE ANTIESTETICHE
L’asportazione di molte lesioni cutanee prive di significato patologico e quindi benigne (angioma ,xantelasma, cheratosi seborroica, verruca volgare,nevo sebaceo, fibroma) può essere eseguita in modo non chirurgico e quindi senza dover fare incisioni o mettere punti di sutura. Attraverso la diatermocoagulazione con bisturi elettrico, lo shaving o l’ablazione laser è possibile nella maggior parte dei casi eliminare la lesione antiestetica con un singolo trattamento, senza lasciare alcun segno visibile
ASPORTAZIONE DI LESIONI CUTANEE BENIGNE
Lesioni antiestetiche quali il neo semplice, il grosso neo congenito, il lipoma o la cisti sebacea, pur generalmente prive di significato patologico (e quindi benigne), possono essere asportate chirurgicamente per motivi estetici. A seconda della dimensione originaria della lesione può essere sufficiente un singolo intervento di chirurgia plastica o può esserne necessario più d’uno a distanza di tempo. Nella maggior parte dei casi il risultato è una cicatrice lineare estetica
ASPORTAZIONE DI TUMORI CUTANEI MALIGNII tumori della pelle (es: carcinoma squamoso o spinalioma; carcinoma basocellulare o basalioma;nevo displastico; melanoma maligno; sarcoma; etc..) devono essere asportati chirurgicamente per una corretta radicalità. L’esame istologico (ossia lo studio al microscopio del tumore della pelle) dà inoltre la certezza diagnostica, la descrizione del grado di malignità e consente di impostare eventuali successive terapie e/o controlli. L’asportazione chirurgica di questi tumori cutanei richiede una tecnica accurata e radicale. La chiusura del difetto creato dall’asportazione può essere ottenuta, in mani capaci, con una sutura lineare molto estetica. Le cicatrici sono generalmente molto poco visibili (specie nel volto) e collocate lungo pieghe e rughe naturali della pelle. Per tumori della pelle di dimensioni maggiori l’asportazione richiede tecniche di chirurgia plastica più complesse come la rotazione di lembi di pelle o l’utilizzo di innesti cutanei.
CORREZIONE CICATRICI
Una brutta cicatrice (esito di trauma o di intervento chirurgico) può esserlo per diversi motivi. Lacicatrice ipertrofica è rilevata rispetto alla superficie della pelle (nei casi più gravi si parla di cheloide). La cicatrice diastasata invece e molto larga in quanto la ferita è guarita sotto tensione.
La brutta cicatrice può essere trattata efficacemente entro i primi 6-12 mesi attraverso opportune infiltrazioni di cortisone che consentono un assottigliamento cutaneo e un ammorbidimento del cordone cicatriziale. Le cicatrici di vecchia data, ormai stabilizzate, possono essere trattate solo attraverso l’asportazione chirurgica e l’esecuzione di una nuova sutura estetica. Nei casi più complessi si può ricorrere a tecniche chirurgiche più complesse (plastica a “Z”, plastica a “W”) o al resurfacing tramite la dermoabrasione.
La Chirurgia Ambulatoriale e la Chirurgia Plastica Ambulatoriale convenzionate con il Servizio Sanitario Nazionale S.S.N., necessitano di Impegnativa o Ricetta medica,scritta dal Medico curante,riportando codici e dizione sotto indicate,per consentire la presa in carico del paziente da parte dell’ISME ISTITUTO MEDICO EUROPEO
897CP-VISITA GENERALE CHIRURGICA PLASTICA

La prestazione Visita Generale Chirurgica Plastica rientra nell'AREA DELLE VISITE SPECIALISTICHEe viene erogata in convenzione con il Servizio Sanitario Nazionale ( codice 897CP, tariffa € 20,66 e € 10 di ticket della ricetta ) negli ambulatori convenzionati con il SSN
8901CP - VISITA CHIRURGICA PLASTICA DI
CONTROLLO

La prestazione di Visita Chirurgica Plastica Di Controllo rientra nell'AREA DELLE VISITE SPECIALISTICHE e viene erogata in convenzione con il Servizio Sanitario Nazionale ( Codice 8901CP, tariffa € 12,91 ed € 10 di ticket della ricetta per i paganti Ticket e nessun costo di Tariffa e Ticket per gli Esenti Ticket ) negli ambulatori convenzionati con il SSN.
894-ASPORTAZIONE RADICALE DI LESIONE DELLA CUTE
86591-SUTURA ESTETICA DI FERITA DEL VOLTO
86592-SUTURA ESTETICA DI FERITA IN ALTRI DISTRETTI DEL CORPO
86593-ALTRA SUTURA ESTETICA DI FERITA IN ALTRI DISTRETTI DEL CORPO
•INFILTRAZIONE DI CHELOIDE
•RIMOZIONE ASPORTATIVA DI FERITA, INFEZIONE O USTIONE
•CHEMIOCHIRURGIA DELLA CUTE
•DERMOABRASIONE
•ASPORTAZIONE RADICALE DI LESIONE DELLA CUTE
•SUTURA ESTETICA DI FERITA DEL VOLTO
•SUTURA ESTETICA DI FERITA IN ALTRI DISTRETTI DEL CORPO
•ALTRA SUTURA ESTETICA DI FERITA IN ALTRI DISTRETTI DEL CORPO
•INNESTO CUTANEO, NAS
•INNESTO DI CUTE A PIENO SPESSORE NELLA MANO
•ALTRO INNESTO DI CUTE NELLA MANO
•ALLESTIMENTO E PREPARAZIONE DI LEMBI PEDUNCOLATI
•AVANZAMENTO DI LEMBO PEDUNCOLATO
•TRASFERIMENTO DI LEMBO PEDUNCOLATO SULLA MANO
•TRASFERIMENTO DI LEMBO PEDUNCOLATO IN ALTRE SEDI
•REVISIONE DI LEMBO PEDUNCOLATO
•CORREZIONE DI CICATRICE O BRIGLIA •RETRATTILE DELLA CUTE
•VISITA CHIRURGIA PLASTICA DI CONTROLLO •VISITA GENERALE CHIRURGICA PLASTICA
•MEDICAZIONE DI USTIONI

Il CUP (Centro Unificato di Prenotazione) dell'ISME-ISTITUTO MEDICO EUROPEO di Palermo nasce con lo scopo di garantire al paziente un servizio efficiente per la prenotazione di prestazioni sanitarie.
Il servizio consente di stabilire una comunicazione efficace e diretta tra il paziente e le prestazioni specialistiche che la nostra strutture sanitaria offre
Cosa serve per fare una prenotazione?
•.☎️Telefonicamente Attraverso CUP 091324250 e 0916090823
Lunedì e Venerdì
dalle ore 09:00alle ore 20:00;
Sabato
dalle ore 09:00 alle ore 13:00
Come si può annullare una prenotazione?Per annullare una prenotazione, almeno tre giorni prima dell'appuntamento, si può:

ISME - ISTITUTO MEDICO EUROPEO
Via Ruggero Settimo, 55 - 90139 Palermo
Tel: ☎️. 091324250 0916090823
Cell: 📳 3292831438 📳 3519373449
Website:
www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com
www.istitutomedicoeuropeo.net
Email:
[email protected]
ISME - ISTITUTO MEDICO EUROPEO Convenzionato SSN Servizio Sanitario Nazionale Via Ruggero Settimo, 55 - 90139 Palermo Tel: 091.324250 - 02.67071169 - Cell: 329.2831438 www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com www.istitutomedicoeuropeo.net www.istitutomedicoeuropeo.org [email protected] Allergologia Audiologia Chirurgia Ambulatoriale Chirurgia Generale Chirurgia Plastica Dermatologia Foniatria Ginecologia e Ostetricia Oculistica Otorinolaringoiatria
Servizio Sanitario Nazionale CHIRURGIA PLASTICA AMBULATORIALE
Convenzionata S.S.N.
Servizio Sanitario NazionaleChirurgia Ambulatoriale Convenzionata S.S.N
La chirurgia ambulatoriale è un’attività volta a garantire dal punto di vista clinico, organizzativo ed amministrativo interventi chirurgici e procedure diagnostico-terapeutiche invasive e seminvasive, senza ricovero, in ambulatorio consentendo all’utente autonomia motoria e piena vigilanza entro le due ore successive alla conclusione dell’intervento, non necessitando di assistenza continuativa.
L’ISME ISTITUTO MEDICO EUROPEO dispone di un ambulatorio chirurgico costruito con impiantistica moderna ed attrezzato con apparecchiature di monitoraggio ed assistenza che lo rendono sicuro.
Questa struttura nasce per l’esecuzione della chirurgia ambulatoriale, la quale comprende procedure sia diagnostiche che terapeutiche che non richiedono ricovero post-operatorio.
Il chiurugo valuterà, caso per caso quando eseguiere interventi con la semplice anestesia locale.
Prima di ogni intervento chirurgico il paziente deve eseguire gli esami preoperatori che verranno poi valutati dal chirurgo.
Al termine della procedura chirurgica il paziente viene tenuto in osservazione per il tempo necessario e successivamente dimesso con le indicazioni terapeutiche domiciliari.
Chirurgia Ambulatoriale
Convenzionata SSN
Servizio Sanitario Nazionale
La Chirurgia Ambulatoriale e la Chirurgia Plastica Ambulatoriale Convenzionate S.S.N.,si occupano di risolvere patologie chirurgiche attraverso piccoli interventi della durata solitamente inferiore ai 30-40 min, eseguiti in anestesia locale, che non richiedono un ricovero. Il paziente infatti dopo circa un’ora può abbandonare la struttura sanitaria in cui l’intervento è stato eseguito.
Le patologie trattate in chirurgia ambulatoriale interessano per la maggior parte la cute ed il tessuto sottocutaneo, tra quelle di più frequente riscontro troviamo:
Lipoma
Neo
Melanoma
Cisti sebacea
Corpo estraneo
Basalioma
Unghia incarnita
Verruca
Lipoma
Il lipoma è un tumore benigno che origina dalle cellule adipose. Può essere isolato oppure in numero superiore ad uno, si parla in tal caso di lipomatosi multipla. Lipomi di dimensioni elevate presentano un rischio seppur molto basso di trasformazione maligna. L’asportazione del lipoma viene solitamente effettuata quando a causa della sede in cui si forma e delle dimensioni raggiunte determina disturbi o anomalie estetiche.
Neo
Per nei o nevi si intendono accumuli abnormi di cellule (dette melanociti) responsabili del colorito della nostra pelle. A seconda delle caratteristiche istologiche si distinguono nevi giunzionali, intradermici e composti. L’importanza dell’osservazione ed identificazione dei nei si spiega con la possibilità che alcuni di essi hanno di andare incontro a trasformazione maligna e svluppare dei melanomi.
Nella prevenzione dei tumori della cute è raccomandabile una visita specialistica dermatologica allo scopo di identificare le lesioni potezialmente pericolose e suscettibili di asportazione chirurgica.
Melanoma
Il melanoma è un tumore maligno che si sviluppa a partire dai melanociti, si ritiene che nella maggior parte dei casi origini nel contesto di lesioni pigmentate (nei) preesistenti. La prognosi di questa malattia varia a seconda dello stadio in cui è effettuata la diagnosi.
Di fronte alla diagnosi certa di melanoma, l’exeresi chirurgica può non essere eseguita in una seduta ambulatoriale a causa della necessità di effettuare un intervento più lungo e demolitivo. Molte volte si giunge alla diagnosi attraverso l’esame microscopico dopo l’asportazione di una lesione cutanea sospetta, in questi casi si rende solitamente necessario il ricorso ad un secondo intervento chirurgico per rimuovere una quantità di tessuto più ampia (radicalizzazione dell’intervento).
Cisti sebacea
Le cisti sebacee sono delle patologie che colpiscono alcune ghiandole cutanee (ghiandole sebacee), appaiono come tumefazioni rotondeggianti dalle quali spesso può fuoriuscire materiale untuoso e maleodorante. Possono infiammarsi e diventare molto dolenti. Le zone più colpite sono rappresentate da dorso e dal cuio capelluto. L’exeresi chirurgica non presenta di solito difficoltà e può essere effettuata sul cuoio capelluto anche senza l’obbligo di radere a zero un’ampia area.
Corpo estraneo
La presenza di piccoli corpi estranei è molto comune nella cute e nel tessuto sottocutaneo. Di solito sono costituiti da frammenti di vetro, schegge di legno o spine di vegetali che possono penetrare nei tegumenti (più frequentemente nelle regioni del volto e degli arti superiori). La presenza di questo materiale estraneo fa sì che l’organismo cerchi di isolarlo, rivestendolo di una capsula di materiale fibroso (granuloma da corpo estraneo).
A volte la presenza del corpo estraneo è totalmente asintomatica ed è percepibile soltanto con la palpazione in cui si manifesta come un piccolo nodulo di consistenza dura. In alcuni casi, specialmente se situato in zone ricche di terminazioni nervose, nelle adiacenze di piani ossei o superfici articolari, il corpo estraneo può provocare dolore e richiedere quindi un’asportazione chirurgica.
La rimozione del corpo estraneo è di norma un intervento effettuabile in anestesia locale ed in breve tempo, l’unica difficoltà può essere rappresentata talvolta dalle piccole dimensioni dello stesso che ne rendono difficile la percezione e l’individuazione.
Basalioma
Il basalioma o epitelioma basocellulare rappresenta il più frequente tumore maligno della pelle. Si localizza più frequentemente a livello del volto. Fortunatamente la malignità di questa neoplasia è espressa soltanto come invasione locale e sono rarissime le metastasi a distanza. Laddove è possibile la migliore terpia è rappresentata dall’escissione chirurgica.
Unghia incarnita
L’onicocriptosi, comunemente indicata con il termine unghia incarnita, è una patologia che colpisce più frequentemente il primo dito del piede: l’alluce.
Spesso è causata da errata esecuzione dell’igiene del piede o dall’utilizzo di calzature troppo strette che causano un trauma ripetuto in questa zona. Nelle fasi iniziali la malattia può regredire sollevando i margini ungueali e sottoponendosi a frequenti pediluvi. Nei casi più avanzati è necessario un piccolo intervento chirurgico condotto in anestesia locale. Lo scopo dell’intervento è quello di asportare il granuloma, che sovente accompagna l’onicocriptosi di vecchia data, ed una piccola parte di unghia insieme alla corrispondente matrice ungueale. In alcune ,non frequenti, circostanze può rendersi necessaria l’asportazione totale dell’unghia.
Verruca
La verruca volgare è una lesione che coinvolge frequentemente le regioni dorsali delle mani, palmoplantari di mani e viso ed il volto. Fa un’origine infettiva lagata ad un virus del tipo Papova. Il trattamento è molto variabile e può andare dall’utilizzo di caustici, alla termocauterizzazione con laser, alla diatermocoaculazione. Va distinta dalla verruca volgare la verruca seborroica che rappresenta un tumore benigno della cute
Molte lesioni anti estetiche, tumori cutanei o brutte cicatrici possono essere trattati con interventi chirurgici ambulatoriali. In ambiente ambulatoriale si praticano interventi veloci, eseguiti in anestesia locale che consentono tempi di recupero molto veloci.
ABLAZIONE DI LESIONI CUTANEE ANTIESTETICHE
L’asportazione di molte lesioni cutanee prive di significato patologico e quindi benigne (angioma ,xantelasma, cheratosi seborroica, verruca volgare,nevo sebaceo, fibroma) può essere eseguita in modo non chirurgico e quindi senza dover fare incisioni o mettere punti di sutura. Attraverso la diatermocoagulazione con bisturi elettrico, lo shaving o l’ablazione laser è possibile nella maggior parte dei casi eliminare la lesione antiestetica con un singolo trattamento, senza lasciare alcun segno visibile
ASPORTAZIONE DI LESIONI CUTANEE BENIGNE
Lesioni antiestetiche quali il neo semplice, il grosso neo congenito, il lipoma o la cisti sebacea, pur generalmente prive di significato patologico (e quindi benigne), possono essere asportate chirurgicamente per motivi estetici. A seconda della dimensione originaria della lesione può essere sufficiente un singolo intervento di chirurgia plastica o può esserne necessario più d’uno a distanza di tempo. Nella maggior parte dei casi il risultato è una cicatrice lineare estetica
ASPORTAZIONE DI TUMORI CUTANEI MALIGNII tumori della pelle (es: carcinoma squamoso o spinalioma; carcinoma basocellulare o basalioma;nevo displastico; melanoma maligno; sarcoma; etc..) devono essere asportati chirurgicamente per una corretta radicalità. L’esame istologico (ossia lo studio al microscopio del tumore della pelle) dà inoltre la certezza diagnostica, la descrizione del grado di malignità e consente di impostare eventuali successive terapie e/o controlli. L’asportazione chirurgica di questi tumori cutanei richiede una tecnica accurata e radicale. La chiusura del difetto creato dall’asportazione può essere ottenuta, in mani capaci, con una sutura lineare molto estetica. Le cicatrici sono generalmente molto poco visibili (specie nel volto) e collocate lungo pieghe e rughe naturali della pelle. Per tumori della pelle di dimensioni maggiori l’asportazione richiede tecniche di chirurgia plastica più complesse come la rotazione di lembi di pelle o l’utilizzo di innesti cutanei.
CORREZIONE CICATRICI
Una brutta cicatrice (esito di trauma o di intervento chirurgico) può esserlo per diversi motivi. Lacicatrice ipertrofica è rilevata rispetto alla superficie della pelle (nei casi più gravi si parla di cheloide). La cicatrice diastasata invece e molto larga in quanto la ferita è guarita sotto tensione.
La brutta cicatrice può essere trattata efficacemente entro i primi 6-12 mesi attraverso opportune infiltrazioni di cortisone che consentono un assottigliamento cutaneo e un ammorbidimento del cordone cicatriziale. Le cicatrici di vecchia data, ormai stabilizzate, possono essere trattate solo attraverso l’asportazione chirurgica e l’esecuzione di una nuova sutura estetica. Nei casi più complessi si può ricorrere a tecniche chirurgiche più complesse (plastica a “Z”, plastica a “W”) o al resurfacing tramite la dermoabrasione.
La Chirurgia Ambulatoriale e la Chirurgia Plastica Ambulatoriale convenzionate con il Servizio Sanitario Nazionale S.S.N., necessitano di Impegnativa o Ricetta medica,scritta dal Medico curante,riportando codici e dizione sotto indicate,per consentire la presa in carico del paziente da parte dell’ISME ISTITUTO MEDICO EUROPEO
897CP-VISITA GENERALE CHIRURGICA PLASTICA

La prestazione Visita Generale Chirurgica Plastica rientra nell'AREA DELLE VISITE SPECIALISTICHEe viene erogata in convenzione con il Servizio Sanitario Nazionale ( codice 897CP, tariffa € 20,66 e € 10 di ticket della ricetta ) negli ambulatori convenzionati con il SSN
8901CP - VISITA CHIRURGICA PLASTICA DI
CONTROLLO

La prestazione di Visita Chirurgica Plastica Di Controllo rientra nell'AREA DELLE VISITE SPECIALISTICHE e viene erogata in convenzione con il Servizio Sanitario Nazionale ( Codice 8901CP, tariffa € 12,91 ed € 10 di ticket della ricetta per i paganti Ticket e nessun costo di Tariffa e Ticket per gli Esenti Ticket ) negli ambulatori convenzionati con il SSN.
894-ASPORTAZIONE RADICALE DI LESIONE DELLA CUTE
86591-SUTURA ESTETICA DI FERITA DEL VOLTO
86592-SUTURA ESTETICA DI FERITA IN ALTRI DISTRETTI DEL CORPO
86593-ALTRA SUTURA ESTETICA DI FERITA IN ALTRI DISTRETTI DEL CORPO
•INFILTRAZIONE DI CHELOIDE
•RIMOZIONE ASPORTATIVA DI FERITA, INFEZIONE O USTIONE
•CHEMIOCHIRURGIA DELLA CUTE
•DERMOABRASIONE
•ASPORTAZIONE RADICALE DI LESIONE DELLA CUTE
•SUTURA ESTETICA DI FERITA DEL VOLTO
•SUTURA ESTETICA DI FERITA IN ALTRI DISTRETTI DEL CORPO
•ALTRA SUTURA ESTETICA DI FERITA IN ALTRI DISTRETTI DEL CORPO
•INNESTO CUTANEO, NAS
•INNESTO DI CUTE A PIENO SPESSORE NELLA MANO
•ALTRO INNESTO DI CUTE NELLA MANO
•ALLESTIMENTO E PREPARAZIONE DI LEMBI PEDUNCOLATI
•AVANZAMENTO DI LEMBO PEDUNCOLATO
•TRASFERIMENTO DI LEMBO PEDUNCOLATO SULLA MANO
•TRASFERIMENTO DI LEMBO PEDUNCOLATO IN ALTRE SEDI
•REVISIONE DI LEMBO PEDUNCOLATO
•CORREZIONE DI CICATRICE O BRIGLIA •RETRATTILE DELLA CUTE
•VISITA CHIRURGIA PLASTICA DI CONTROLLO •VISITA GENERALE CHIRURGICA PLASTICA
•MEDICAZIONE DI USTIONI

Il CUP (Centro Unificato di Prenotazione) dell'ISME-ISTITUTO MEDICO EUROPEO di Palermo nasce con lo scopo di garantire al paziente un servizio efficiente per la prenotazione di prestazioni sanitarie.
Il servizio consente di stabilire una comunicazione efficace e diretta tra il paziente e le prestazioni specialistiche che la nostra strutture sanitaria offre
Cosa serve per fare una prenotazione?
- Richiesta del Medico di Medicina Generale
- Tessera sanitaria regionale
- Documento di identità valido
- Numero di telefono cellulare
•.☎️Telefonicamente Attraverso CUP 091324250 e 0916090823
Lunedì e Venerdì
dalle ore 09:00alle ore 20:00;
Sabato
dalle ore 09:00 alle ore 13:00
- Mediante Whatsapp al numero
- 📳3292831438,📳 351.9373449
- inviando i documenti sopra indicati
- Agli sportelli del CUP, dal Lunedì al Venerdì dalle ore 09:00 alle 13:00 e dalle ore 15:00 alle ore 20:00.Sabato dalle ore 09:00 alle ore 13:00.
- Inviando una email all'indirizzo [email protected], inviando i documenti sopra indicati.
- Utilizzando il format modulo di richiesta prestazione medica del Sito,per prenotare online.
Come si può annullare una prenotazione?Per annullare una prenotazione, almeno tre giorni prima dell'appuntamento, si può:
- Inviare una richiesta mediante Whatsapp al numero
- 📳3292831438 📳 351.9373449
- Telefonare al CUP ☎️091324250-.0916090823
- dal Lunedì al Venerdì dalle ore 09:00 alle ore 20:00;
- Sabato dalle ore 09:00 alle ore 13:00.
- Recarsi agli sportelli del CUP, dal Lunedì al Venerdì dalle ore 09:00 alle 13:00 e dalle ore 15:00 alle ore 20:00;Sabato dalle ore 09:00 alle ore 13:00.
- Inviare una email all'indirizzo [email protected],indicando il codice della prenotazione e allegando documento di identità.

ISME - ISTITUTO MEDICO EUROPEO
Via Ruggero Settimo, 55 - 90139 Palermo
Tel: ☎️. 091324250 0916090823
Cell: 📳 3292831438 📳 3519373449
Website:
www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com
www.istitutomedicoeuropeo.net
Email:
[email protected]
ISME - ISTITUTO MEDICO EUROPEO Convenzionato SSN Servizio Sanitario Nazionale Via Ruggero Settimo, 55 - 90139 Palermo Tel: 091.324250 - 02.67071169 - Cell: 329.2831438 www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com www.istitutomedicoeuropeo.net www.istitutomedicoeuropeo.org [email protected] Allergologia Audiologia Chirurgia Ambulatoriale Chirurgia Generale Chirurgia Plastica Dermatologia Foniatria Ginecologia e Ostetricia Oculistica Otorinolaringoiatria
CHIRURGIA GENERALE Convenzinata SSN
Servizio Sanitario Nazionale Chirurgia Generale
La Chirurgia Generale si occupa della gestione di tutte le principali patologie di pertinenza chirurgica dell’apparato gastroenterico, epato-bilio-pancreatico e della parete addominale.
Vengono utilizzate le tecniche operatorie più avanzate (chirurgia tradizionale e chirurgia laparoscopica, damage control surgery per la gestione del paziente politraumatizzato, gestione multidisciplinare avanzata del paziente chirurgico acuto ed elettivo).
La tecnica laparoscopica mininvasiva rappresenta la tecnica di scelta per l’approccio alle principali patologie, sia in elezione che in urgenza-emergenza (appendiciti acute, colelitiasi e colecistite acuta, occlusione intestinale, perforazione di ulcere gastroduodenali, peritonite a causa ignota, emorragia da tumori stromali dello stomaco ecc.).
L’utilizzo di équipe multidisciplinari che si avvalgono di risorse diagnostico-terapeutiche all’avanguardia (chirurghi generali coadiuvati dalla radiologia tradizionale, radiologia interventistica, angiografia e anestesisti-rianimatori) consente una diagnosi e un trattamento tempestivo e ottimale delle patologie urgenti ed elettive.
Il percorso clinico è incentrato sul paziente. La presa in carico parte dalla prima valutazione clinica ambulatoriale.
La visita di chirurgia generale viene eseguita da un medico chirurgico con l’obiettivo di diagnosticare o escludere l’esistenza di patologie per la cui cura sia necessario un intervento chirurgico.
A che cosa serve la visita di chirurgia generaleLa visita di chirurgia generalerappresenta il primo passo verso un eventuale intervento chirurgico.
In genere il paziente viene indirizzato alla visita di chirurgia generale dal proprio medico di famiglia, quando questi abbia il sospetto di una patologia che richieda lo svolgimento di un futuro intervento chirurgico, al fine di confermarla o di escluderla.
Come si svolge la visita di chirurgia generaleNella prima parte della visita di chirurgia generale il medico procede con un’anamnesi della storia clinica del paziente, prestando particolare attenzione alle sue precedenti malattie, a interventi chirurgici subiti in passato, alla famigliarità verso certe patologie e alle cure farmacologiche in corso. Il tutto in riferimento al problema specifico del paziente, quello indicato dal medico di famiglia.
Nella seconda fase della visita, il medico chirurgo generale svolge un esame obiettivo dei principali apparati del corpo umano, dal cuore ai polmoni all’addome, per verificarne lo stato e la reazione di ognuno di loro a un eventuale intervento chirurgico.
A completamento della visita il medico può disporre la predisposizione futura dell’intervento, qualora abbia certificato l’esistenza della patologia, o può invece escluderne l’esecuzione, nel caso in cui non abbia riscontrato alcun problema di salute.
Può inoltre disporre ulteriori accertamenti, nel caso in cui la visita non abbia portato a una diagnosi – di conferma o di esclusione della patologia – certa.
Durata della visita di chirurgia generaleLa visita di chirurgia generale ha una durata di circa 20 minuti.
Norme di preparazione della visita di chirurgia generaleLa visita di chirurgia generalenon richiede alcuna preparazione.
Controindicazioni della visita di chirurgia generaleLa visita di chirurgia generale non ha controindicazioni.

Il CUP (Centro Unificato di Prenotazione) dell'ISME-ISTITUTO MEDICO EUROPEO di Palermo nasce con lo scopo di garantire al paziente un servizio efficiente per la prenotazione di prestazioni sanitarie.
Il servizio consente di stabilire una comunicazione efficace e diretta tra il paziente e le prestazioni specialistiche che la nostra strutture sanitaria offre
Cosa serve per fare una prenotazione?
•.☎️Telefonicamente Attraverso CUP 091324250 e 0267071169
Lunedì e Venerdì
dalle ore 08:30 alle ore 20:00;
Sabato
dalle ore 09:00 alle ore 18:00.
Come si può annullare una prenotazione?Per annullare una prenotazione, almeno tre giorni prima dell'appuntamento, si può:

ISME - ISTITUTO MEDICO EUROPEO
Via Ruggero Settimo, 55 - 90139 Palermo
Tel: ☎️. 091324250 0267071169
Cell: 📳 3292831438
Website:
www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com
www.istitutomedicoeuropeo.net
Email:
[email protected]
ISME - ISTITUTO MEDICO EUROPEO Convenzionato SSN Servizio Sanitario Nazionale
Via Ruggero Settimo, 55 - 90139 Palermo
☎️Tel: 091.324250 - 091.6090823
📳Cell: 329.2831438 - 351.9373449
www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com www.istitutomedicoeuropeo.net www.istitutomedicoeuropeo.org
[email protected]
Allergologia Audiologia Chirurgia Ambulatoriale Chirurgia Generale Chirurgia Plastica Dermatologia Foniatria Ginecologia e Ostetricia Oculistica Otorinolaringoiatria
Servizio Sanitario Nazionale Chirurgia Generale
La Chirurgia Generale si occupa della gestione di tutte le principali patologie di pertinenza chirurgica dell’apparato gastroenterico, epato-bilio-pancreatico e della parete addominale.
Vengono utilizzate le tecniche operatorie più avanzate (chirurgia tradizionale e chirurgia laparoscopica, damage control surgery per la gestione del paziente politraumatizzato, gestione multidisciplinare avanzata del paziente chirurgico acuto ed elettivo).
La tecnica laparoscopica mininvasiva rappresenta la tecnica di scelta per l’approccio alle principali patologie, sia in elezione che in urgenza-emergenza (appendiciti acute, colelitiasi e colecistite acuta, occlusione intestinale, perforazione di ulcere gastroduodenali, peritonite a causa ignota, emorragia da tumori stromali dello stomaco ecc.).
L’utilizzo di équipe multidisciplinari che si avvalgono di risorse diagnostico-terapeutiche all’avanguardia (chirurghi generali coadiuvati dalla radiologia tradizionale, radiologia interventistica, angiografia e anestesisti-rianimatori) consente una diagnosi e un trattamento tempestivo e ottimale delle patologie urgenti ed elettive.
Il percorso clinico è incentrato sul paziente. La presa in carico parte dalla prima valutazione clinica ambulatoriale.
La visita di chirurgia generale viene eseguita da un medico chirurgico con l’obiettivo di diagnosticare o escludere l’esistenza di patologie per la cui cura sia necessario un intervento chirurgico.
A che cosa serve la visita di chirurgia generaleLa visita di chirurgia generalerappresenta il primo passo verso un eventuale intervento chirurgico.
In genere il paziente viene indirizzato alla visita di chirurgia generale dal proprio medico di famiglia, quando questi abbia il sospetto di una patologia che richieda lo svolgimento di un futuro intervento chirurgico, al fine di confermarla o di escluderla.
Come si svolge la visita di chirurgia generaleNella prima parte della visita di chirurgia generale il medico procede con un’anamnesi della storia clinica del paziente, prestando particolare attenzione alle sue precedenti malattie, a interventi chirurgici subiti in passato, alla famigliarità verso certe patologie e alle cure farmacologiche in corso. Il tutto in riferimento al problema specifico del paziente, quello indicato dal medico di famiglia.
Nella seconda fase della visita, il medico chirurgo generale svolge un esame obiettivo dei principali apparati del corpo umano, dal cuore ai polmoni all’addome, per verificarne lo stato e la reazione di ognuno di loro a un eventuale intervento chirurgico.
A completamento della visita il medico può disporre la predisposizione futura dell’intervento, qualora abbia certificato l’esistenza della patologia, o può invece escluderne l’esecuzione, nel caso in cui non abbia riscontrato alcun problema di salute.

Può inoltre disporre ulteriori accertamenti, nel caso in cui la visita non abbia portato a una diagnosi – di conferma o di esclusione della patologia – certa.
Durata della visita di chirurgia generaleLa visita di chirurgia generale ha una durata di circa 20 minuti.
Norme di preparazione della visita di chirurgia generaleLa visita di chirurgia generalenon richiede alcuna preparazione.
Controindicazioni della visita di chirurgia generaleLa visita di chirurgia generale non ha controindicazioni.

Il CUP (Centro Unificato di Prenotazione) dell'ISME-ISTITUTO MEDICO EUROPEO di Palermo nasce con lo scopo di garantire al paziente un servizio efficiente per la prenotazione di prestazioni sanitarie.
Il servizio consente di stabilire una comunicazione efficace e diretta tra il paziente e le prestazioni specialistiche che la nostra strutture sanitaria offre
Cosa serve per fare una prenotazione?
- Richiesta del Medico di Medicina Generale
- Tessera sanitaria regionale
- Documento di identità valido
- Numero di telefono cellulare
•.☎️Telefonicamente Attraverso CUP 091324250 e 0267071169
Lunedì e Venerdì
dalle ore 08:30 alle ore 20:00;
Sabato
dalle ore 09:00 alle ore 18:00.
- Mediante Whatsapp al numero 📳3292831438, inviando i documenti sopra indicati
- Agli sportelli del CUP, dal Lunedì al Venerdì dalle ore 09:00 alle 13:00 e dalle ore 15:00 alle ore 20:00.Sabato dalle ore 09:00 alle ore 13:00.
- Inviando una email all'indirizzo [email protected], inviando i documenti sopra indicati.
- Utilizzando il format modulo di richiesta prestazione medica del Sito,per prenotare online.
Come si può annullare una prenotazione?Per annullare una prenotazione, almeno tre giorni prima dell'appuntamento, si può:
- Inviare una richiesta mediante Whatsapp al numero 📳3292831438
- Telefonare al CUP ☎️091324250-.0267071169 dal Lunedì al Venerdì dalle ore 08:30 alle ore 20:00;Sabato dalle ore 09:00 alle ore 18:00.
- Recarsi agli sportelli del CUP, dal Lunedì al Venerdì dalle ore 09:00 alle 13:00 e dalle ore 15:00 alle ore 20:00;Sabato dalle ore 09:00 alle ore 13:00.
- Inviare una email all'indirizzo [email protected],indicando il codice della prenotazione e allegando documento di identità.

ISME - ISTITUTO MEDICO EUROPEO
Via Ruggero Settimo, 55 - 90139 Palermo
Tel: ☎️. 091324250 0267071169
Cell: 📳 3292831438
Website:
www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com
www.istitutomedicoeuropeo.net
Email:
[email protected]
ISME - ISTITUTO MEDICO EUROPEO Convenzionato SSN Servizio Sanitario Nazionale
Via Ruggero Settimo, 55 - 90139 Palermo
☎️Tel: 091.324250 - 091.6090823
📳Cell: 329.2831438 - 351.9373449
www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com www.istitutomedicoeuropeo.net www.istitutomedicoeuropeo.org
[email protected]
Allergologia Audiologia Chirurgia Ambulatoriale Chirurgia Generale Chirurgia Plastica Dermatologia Foniatria Ginecologia e Ostetricia Oculistica Otorinolaringoiatria
CHIRURGIA PLASTICA RICOSTRUTTIVA ED ESTETICA Convenzionata SSN
Servizio Sanitario Nazionale

Chirurgia Plastica Ricostruttiva ed Estetica Convenzionata SSN chirurgia plastica convenzionata palermo, chirurgia plastica palermo, Convenzioni SSN,visita chirurgia plastica convenzionata
L’ ISME Istituto Medico Europeo, si propone di fornire un servizio medico ad elevati standard di qualità e d’eccellenza anche in regime di convenzione SSN | SSR.
La struttura Medica è ubicata in una zona centralissima di Palermo,Via Ruggero Settimo 55 facilmente accessibile e fornita di parcheggi.
La chirurgia plastica è una delle branche medico specialistiche convenzionate con il SSN | SSR .
il laboratorio di chirurgia plastica è comunque disponibile anche a fornire prestazioni senza obbligo di prescrizione medica.
La visita di Chirurgia Plastica è un passaggio importante per chi deve o vuole sottoporsi a un intervento di chirurgia plastica, estetica o ricostruttiva (del viso, del corpo, del seno) o altri trattamenti estetici, perché permette di individuare come e dove intervenire, di esporre allo specialista le proprie richieste, le proprie attese e i propri dubbi, di conoscere le procedure chirurgiche, di ottenere risposte circa il comportamento da tenere dopo l’intervento, di essere consapevole dei rischi e dei risultati possibili.
La visita, che avviene avendo cura della riservatezza e della privacy del paziente, è utile anche per la pianificazione dei tempi, degli esami da svolgere e per l’inserimento del paziente nella lista d’attesa.
Nel corso della visita lo specialista indica e prescrive anche tutti gli esami preparatori a cui il paziente deve sottoporsi per garantire la sicurezza dell’intervento.
Il paziente viene accolto da un team di specialisti che in un primo momento raccoglie il maggior numero di informazioni sulla storia e sullo stile di vita dell’assistito: alimentazione, vizio del fumo, livello di attività fisica e di sedentarietà, malattie precedenti, eventuali patologie in corso, interventi precedenti, casi in famiglia di patologie simili, interventi precedenti, assunzione di farmaci.
Si passa poi alla visita approfondita e accurata per valutare l’entità e il grado del difetto. In questa fase lo specialista discute con il paziente le sue attese e i suoi dubbi, risponde alle sue domande e valuta le motivazioni psicologiche alla base della richiesta.
Successivamente vengono prescritti tutti i test di laboratorio utili (esami del sangue, esami radiologici, esami cardiologici) e altri eventuali per i pazienti che necessitano di approfondimenti diagnostici prima dell’intervento.
Non sono previste norme di preparazione, il paziente è invitato a portare con sé eventuali esami effettuati su richiesta del proprio medico curante e un promemoria in cui sono indicati tutti i farmaci che sta assumendo.
L’ISME ISTITUTO MEDICO EUROPEO dispone di un ambulatorio chirurgico costruito con impiantistica moderna ed attrezzato con apparecchiature di monitoraggio ed assistenza che lo rendono sicuro.
Questa struttura nasce per l’esecuzione della chirurgia ambulatoriale, la quale comprende procedure sia diagnostiche che terapeutiche che non richiedono ricovero post-operatorio.
Il chiurugo valuterà, caso per caso quando eseguiere interventi con la semplice anestesia locale.
Prima di ogni intervento chirurgico il paziente deve eseguire gli esami preoperatori che verranno poi valutati dal chirurgo.
Al termine della procedura chirurgica il paziente viene tenuto in osservazione per il tempo necessario e successivamente dimesso con le indicazioni terapeutiche domiciliari.
La chirurgia plastica a carico del S.S.N.
Servizio Sanitario Nazionale
897CP-VISITA GENERALE CHIRURGICA PLASTICA

La prestazione Visita Generale Chirurgica Plastica rientra nell'AREA DELLE VISITE SPECIALISTICHEe viene erogata in convenzione con il Servizio Sanitario Nazionale ( codice 897CP, tariffa € 20,66 e € 10 di ticket della ricetta ) negli ambulatori convenzionati con il SSN
8901CP - VISITA CHIRURGICA PLASTICA DI
CONTROLLO

La prestazione di Visita Chirurgica Plastica Di Controllo rientra nell'AREA DELLE VISITE SPECIALISTICHE e viene erogata in convenzione con il Servizio Sanitario Nazionale ( Codice 8901CP, tariffa € 12,91 ed € 10 di ticket della ricetta per i paganti Ticket e nessun costo di Tariffa e Ticket per gli Esenti Ticket ) negli ambulatori convenzionati con il SSN.
INTERVENTI DI CHIRURGIA PLASTICA AMBULATORIALE CONVENZIONATI SSN SERVIZIO SANITARIO NAZIONALE
•INFILTRAZIONE DI CHELOIDE
•RIMOZIONE ASPORTATIVA DI FERITA, INFEZIONE O USTIONE
•CHEMIOCHIRURGIA DELLA CUTE
•DERMOABRASIONE
•ASPORTAZIONE RADICALE DI LESIONE DELLA CUTE
•SUTURA ESTETICA DI FERITA DEL VOLTO
•SUTURA ESTETICA DI FERITA IN ALTRI DISTRETTI DEL CORPO
•ALTRA SUTURA ESTETICA DI FERITA IN ALTRI DISTRETTI DEL CORPO
•INNESTO CUTANEO, NAS
•INNESTO DI CUTE A PIENO SPESSORE NELLA MANO
•ALTRO INNESTO DI CUTE NELLA MANO
•ALLESTIMENTO E PREPARAZIONE DI LEMBI PEDUNCOLATI
•AVANZAMENTO DI LEMBO PEDUNCOLATO
•TRASFERIMENTO DI LEMBO PEDUNCOLATO SULLA MANO
•TRASFERIMENTO DI LEMBO PEDUNCOLATO IN ALTRE SEDI
•REVISIONE DI LEMBO PEDUNCOLATO
•CORREZIONE DI CICATRICE O BRIGLIA RETRATTILE DELLA CUTE
•VISITA CHIRURGIA PLASTICA DI CONTROLLO •VISITA GENERALE CHIRURGICA PLASTICA
•MEDICAZIONE DI USTIONI
INTERVENTI DI CHIRURGIA PLASTICA RICOSTRUTTIVA
CONVENZIONATI SSN
SERVIZIO SANITARIO NAZIONALE
La chirurgia plastica convenzionata o mutuabile comprende tutti gli interventi che possono essere eseguiti a carico del Sistema Sanitario Nazionale senza spese da parte del paziente. Perchè un intervento di chirurgia plastica possa essere mutuabile, ovvero in convenzione con il SSN occorre che si verifichino determinate condizioni, infatti non tutti gli interventi possono essere mutuabili.
Quando un intervento di chirurgia plastica è mutuabile
L’intervento per essere mutuabile dev’essere funzionale, ovvero modificare la funzione e la funzionalità dell’organo che erano compromesse prima dell’intervento.
Quando l’intervento non riguarda alcuna componenete funzionale, ma solamente l’estetica (senza quindi implicazioni patologiche o funzionali) l’intervento non è mutuabile.
Un esempio è quello della rinoplastica rispetto alla settoplastica.
L’intervento di settoplastica (correzione del setto nasale deviato con le conseguenti difficoltà respiratorie) è mutuabile, ma invece l’intervento di rinoplastica (correzione dei difetti estetici del naso) non lo è.
Solitamente gli interventi in convenzione con il SSN vengono eseguiti presso gli Ospedali pubblici o Policlinicioppure presso strutture private come l’ISTITUTO EUROPEO DI CHIRURGIA PLASTICA, struttura convenzionate con il Sistema Sanitario Nazionale
È possibile effettuare a carico del Servizio Sanitario Nazionale alcuni interventi che si avvalgono delle tecniche proprie della Chirurgia Estetica ma finalizzati a trattare condizioni conseguenti a incidenti, malattie o malformazioni, che determinino uno stato di malattia; in particolare:
• Blefaroplastica, qualora l’eccesso di cute palpebrale provochi una limitazione del campo visivo superiore al 60% (certificata da uno Specialista in Oculistica)
• Rinoplastica, qualora la deformità della piramide nasale sia conseguente a malformazioni congenite (es. labiopalatoschisi)
• Mastoplastica additiva, per la correzione di gravi deformità della mammella, congenite o post-traumatiche, per ricostruire la mammella post-mastectomia oppure per adeguare la mammella controlaterale nella ricostruzione mammaria
• Mastopessi, nei casi di ptosi di grado elevato in postumi di obesità ovvero per adeguare la mammella controlaterale nella ricostruzione mammaria
• Mastoplastica riduttiva, laddove vi siano problemi di statica vertebrale e di eccessivo carico articolare dovuti al peso delle mammelle, certificati da uno Specialista in Ortopedia o Fisiatria, in donne di peso corporeo nella norma (Body Mass Index inferiore o uguale a 35 oppure per adeguare la mammella controlaterale nella ricostruzione mammaria
• Addominoplastica, qualora sia presente un’erniazione della parete addominale, ovvero in presenza di un ampio grembiule cutaneo-adiposo sede di ulcere croniche o che rappresenti un’importante limitazione alla deambulazione, certificata da uno Specialista in Ortopedia o Fisiatria
• Lipoaspirazione, per il trattamento di lipomi, linfedemi e gravi lipodistrofie
• Lipofilling, per il trattamento di deformità postraumatiche, congenite o per il trattamento di radiodermiti croniche.
• Ricostruzione del capillizio, nei casi in cui l’alopecia non sia ordinariamente occultabile dai capelli residui e sia conseguente a traumi, ustioni o asportazione di neoplasie.
Chirurgia Plastica Ambulatoriale Convenzionata SSN
Servizio Sanitario Nazionale
La Chirurgia Plastica Ambulatoriale Convenzionata SSN Servizio Sanitario Nazionale,si occupa di risolvere patologie chirurgiche attraverso piccoli interventi della durata solitamente inferiore ai 30-40 min, eseguiti in anestesia locale, che non richiedono un ricovero. Il paziente infatti dopo circa un’ora può abbandonare la struttura sanitaria in cui l’intervento è stato eseguito.
Le patologie trattate in chirurgia ambulatoriale interessano per la maggior parte la cute ed il tessuto sottocutaneo, tra quelle di più frequente riscontro troviamo:
Lipoma
Neo
Melanoma
Cisti sebacea
Corpo estraneo
Basalioma
Unghia incarnita
Verruca
Lipoma
Il lipoma è un tumore benigno che origina dalle cellule adipose. Può essere isolato oppure in numero superiore ad uno, si parla in tal caso di lipomatosi multipla. Lipomi di dimensioni elevate presentano un rischio seppur molto basso di trasformazione maligna. L’asportazione del lipoma viene solitamente effettuata quando a causa della sede in cui si forma e delle dimensioni raggiunte determina disturbi o anomalie estetiche.
Neo
Per nei o nevi si intendono accumuli abnormi di cellule (dette melanociti) responsabili del colorito della nostra pelle. A seconda delle caratteristiche istologiche si distinguono nevi giunzionali, intradermici e composti. L’importanza dell’osservazione ed identificazione dei nei si spiega con la possibilità che alcuni di essi hanno di andare incontro a trasformazione maligna e svluppare dei melanomi.
Nella prevenzione dei tumori della cute è raccomandabile una visita specialistica dermatologica allo scopo di identificare le lesioni potezialmente pericolose e suscettibili di asportazione chirurgica.
Melanoma
Il melanoma è un tumore maligno che si sviluppa a partire dai melanociti, si ritiene che nella maggior parte dei casi origini nel contesto di lesioni pigmentate (nei) preesistenti. La prognosi di questa malattia varia a seconda dello stadio in cui è effettuata la diagnosi.
Di fronte alla diagnosi certa di melanoma, l’exeresi chirurgica può non essere eseguita in una seduta ambulatoriale a causa della necessità di effettuare un intervento più lungo e demolitivo. Molte volte si giunge alla diagnosi attraverso l’esame microscopico dopo l’asportazione di una lesione cutanea sospetta, in questi casi si rende solitamente necessario il ricorso ad un secondo intervento chirurgico per rimuovere una quantità di tessuto più ampia (radicalizzazione dell’intervento).
Cisti sebacea
Le cisti sebacee sono delle patologie che colpiscono alcune ghiandole cutanee (ghiandole sebacee), appaiono come tumefazioni rotondeggianti dalle quali spesso può fuoriuscire materiale untuoso e maleodorante. Possono infiammarsi e diventare molto dolenti. Le zone più colpite sono rappresentate da dorso e dal cuio capelluto. L’exeresi chirurgica non presenta di solito difficoltà e può essere effettuata sul cuoio capelluto anche senza l’obbligo di radere a zero un’ampia area.
Corpo estraneo
La presenza di piccoli corpi estranei è molto comune nella cute e nel tessuto sottocutaneo. Di solito sono costituiti da frammenti di vetro, schegge di legno o spine di vegetali che possono penetrare nei tegumenti (più frequentemente nelle regioni del volto e degli arti superiori). La presenza di questo materiale estraneo fa sì che l’organismo cerchi di isolarlo, rivestendolo di una capsula di materiale fibroso (granuloma da corpo estraneo).
A volte la presenza del corpo estraneo è totalmente asintomatica ed è percepibile soltanto con la palpazione in cui si manifesta come un piccolo nodulo di consistenza dura. In alcuni casi, specialmente se situato in zone ricche di terminazioni nervose, nelle adiacenze di piani ossei o superfici articolari, il corpo estraneo può provocare dolore e richiedere quindi un’asportazione chirurgica.
La rimozione del corpo estraneo è di norma un intervento effettuabile in anestesia locale ed in breve tempo, l’unica difficoltà può essere rappresentata talvolta dalle piccole dimensioni dello stesso che ne rendono difficile la percezione e l’individuazione.
Basalioma
Il basalioma o epitelioma basocellulare rappresenta il più frequente tumore maligno della pelle. Si localizza più frequentemente a livello del volto. Fortunatamente la malignità di questa neoplasia è espressa soltanto come invasione locale e sono rarissime le metastasi a distanza. Laddove è possibile la migliore terpia è rappresentata dall’escissione chirurgica.
Unghia incarnita
L’onicocriptosi, comunemente indicata con il termine unghia incarnita, è una patologia che colpisce più frequentemente il primo dito del piede: l’alluce.
Spesso è causata da errata esecuzione dell’igiene del piede o dall’utilizzo di calzature troppo strette che causano un trauma ripetuto in questa zona. Nelle fasi iniziali la malattia può regredire sollevando i margini ungueali e sottoponendosi a frequenti pediluvi. Nei casi più avanzati è necessario un piccolo intervento chirurgico condotto in anestesia locale. Lo scopo dell’intervento è quello di asportare il granuloma, che sovente accompagna l’onicocriptosi di vecchia data, ed una piccola parte di unghia insieme alla corrispondente matrice ungueale. In alcune ,non frequenti, circostanze può rendersi necessaria l’asportazione totale dell’unghia.
Verruca
La verruca volgare è una lesione che coinvolge frequentemente le regioni dorsali delle mani, palmoplantari di mani e viso ed il volto. Fa un’origine infettiva lagata ad un virus del tipo Papova. Il trattamento è molto variabile e può andare dall’utilizzo di caustici, alla termocauterizzazione con laser, alla diatermocoaculazione. Va distinta dalla verruca volgare la verruca seborroica che rappresenta un tumore benigno della cute.
Molte lesioni anti estetiche, tumori cutanei o brutte cicatrici possono essere trattati con interventi chirurgici ambulatoriali. In ambiente ambulatoriale si praticano interventi veloci, eseguiti in anestesia locale che consentono tempi di recupero molto veloci.
ABLAZIONE DI LESIONI CUTANEE ANTIESTETICHE
L’asportazione di molte lesioni cutanee prive di significato patologico e quindi benigne (angioma ,xantelasma,cheratiti seborroica,verruca volgare,nevo ,fibroma) può essere eseguita in modo non chirurgico e quindi senza dover fare incisioni o mettere punti di sutura. Attraverso la diatermocoagulazione con bisturi elettrico, lo shaving o l’ablazione laser è possibile nella maggior parte dei casi eliminare la lesione antiestetica con un singolo trattamento, senza lasciare alcun segno visibile
ASPORTAZIONE DI LESIONI CUTANEE BENIGNE
Lesioni antiestetiche quali il neo semplice, il grosso neo congenito, il lipoma o la cisti sebacea, pur generalmente prive di significato patologico (e quindi benigne), possono essere asportate chirurgicamente per motivi estetici. A seconda della dimensione originaria della lesione può essere sufficiente un singolo intervento di chirurgia plastica o può esserne necessario più d’uno a distanza di tempo. Nella maggior parte dei casi il risultato è una cicatrice lineare estetica
ASPORTAZIONE DI TUMORI CUTANEI MALIGNII tumori della pelle (es: carcinoma squamoso o spinalioma; carcinoma basocellulare o basalioma;nevo displastico; melanoma maligno; sarcoma;etc..) devono essere asportati chirurgicamente per una corretta radicalità. L’esame istologico (ossia lo studio al microscopio del tumore della pelle) dà inoltre la certezza diagnostica, la descrizione del grado di malignità e consente di impostare eventuali successive terapie e/o controlli. L’asportazione chirurgica di questi tumori cutanei richiede una tecnica accurata e radicale. La chiusura del difetto creato dall’asportazione può essere ottenuta, in mani capaci, con una sutura lineare molto estetica. Le cicatrici sono generalmente molto poco visibili (specie nel volto) e collocate lungo pieghe e rughe naturali della pelle. Per tumori della pelle di dimensioni maggiori l’asportazione richiede tecniche di chirurgia plastica più complesse come la rotazione di lembi di pelle o l’utilizzo di innesti cutanei.
CORREZIONE CICATRICI
Una brutta cicatrice (esito di trauma o di intervento chirurgico) può esserlo per diversi motivi. Lacicatrice ipertrofica è rilevata rispetto alla superficie della pelle (nei casi più gravi si parla di cheloide). La cicatrice diastasata invece e molto larga in quanto la ferita è guarita sotto tensione.
La brutta cicatrice può essere trattata efficacemente entro i primi 6-12 mesi attraverso opportune infiltrazioni di cortisone che consentono un assottigliamento cutaneo e un ammorbidimento del cordone cicatriziale. Le cicatrici di vecchia data, ormai stabilizzate, possono essere trattate solo attraverso l’asportazione chirurgica e l’esecuzione di una nuova sutura estetica. Nei casi più complessi si può ricorrere a tecniche chirurgiche più complesse (plastica a “Z”, plastica a “W”) o al resurfacing tramite la dermoabrasione.
Gli interventi
MEDICINA ESTETICA
ACIDO IALURONICO - TRATTAMENTO ANTIRUGHE
L’acido ialuronico è uno dei componenti principali del nostro tessuto connettivo; ha lo scopo di tenere unite le cellule e di donare alla pelle un aspetto compatto, giovanile e ben idratato.
Col passare degli anni la quantità di acido ialuronico presente tra le cellule diminuisce, i tessuti perdono di tono, si cominciano a verificare cedimenti dei tessuti e a formarsi le rughe.
Le rughe sono di due tipologie: statiche e dinamiche.
Le rughe statiche sono quelle dovute all'invecchiamento e impoverimento di acido ialuronico nel sottocute. Si chiamano statiche perché sono presenti anche se la mimica del viso non è attiva. Queste rughe possono essere migliorate mediante iniezioni di fillers a base di acido ialuronico.
Le zone maggiormente interessate dalle rughe statiche sono la regione degli zigomi e delle guance, la regione perioculare, quella dei solchi naso-genieni e delle labbra.
Le rughe dinamiche sono quelle invece che sono dovute alla mimica del volto e sono trattate preferibilmente con la tossina botulinica.
L'acido ialuronico utilizzato nei trattamenti di medicina estetica viene sintetizzato in laboratorio con tecniche molto complesse e all'avanguardia.
Esistono sul mercato due famiglie di fillers a base di acido ialuronico:
• L’ acido ialuronico di origine aviaria
• L’ acido ialuronico di origine batterica Streptococcus equi detto anche NASHA (Non-Animal Stabilized Hyaluronic Acid)
Molte aziende producono fillers a base di acido ialuronico. Questo materiale è temporaneo (cioè dura solo alcuni mesi), quindi è completamente riassorbibile, anche se è stato dimostrato da molti lavori scientifici che i pazienti che usano costantemente questi filler hanno un beneficio permanente nel tessuto connettivo per la neoformazione di nuove fibre elastiche e collagene.
La qualità e la durata del prodotto varia anche in funzione del quantitativo di ialuronato (aggregante) e del numero complessivo di molecole di acido ialuronico presenti in 1 ml. Tante più molecole di acido ialuronico sono presenti e tanto più bassa è la percentuale di ialuronato, tanto migliore sarà la resa e la durata del filler. Una fiala di acido ialuronico può avere una durata di 1-2 mesi, 5-6 mesi oppure 1-2 anni.
Le aziende leader in questo settore sono:
• Allergan con i prodotti: Juvederm Hydrate, Juvederm ultra 2, Juvederm ultra 3, Juvederm ultra 4, Juvederm smile, Juvederm Voluma, Juvederm Volift, Juvederm Volbella e il nuovissimo Volite;
• Galderma: Restylane, RestylaneLyft, Restylane Fynesse, Restylane Refyne, Restylane SubQ, Restylane Volyme, Restylane Lips, Restylane Defyne, Restylane Kysse, Restylane Vital e Vital Light;
• l’azienda svizzera Theosyal®: varie linee di acido ialuronico fra cui First lines, Touch up, Global action, Deep lines, Ultra deep, Ultimate, Redensity, Kiss;
Merz: Belotero Hydro, Belotero Soft, Belotero Balance, Belotero Intense, Belotero Volume.
Esistono molte altre aziende sul mercato, ma noi utilizziamo solo i migliori prodotti per garantire al paziente la massima sicurezza e il massimo risultato.
La medicina estetica ha fatto dell’acido ialuronico un suo grande alleato: essendo una molecola naturale, l’acido ialuronico si è dimostrato biocompatibile e molto efficace nel trattamento delle rughe.
Questo prodotto naturale è infatti capace di integrarsi perfettamente nel derma e di ridare al volto e alla labbra quella freschezza e giovinezza che, col tempo, sono andate perdute.
TRATTAMENTI CON L'ACIDO IALURONICO
Noi consigliamo di effettuare dei trattamenti con filler a base di acido ialuronico quando il paziente desidera riempire le rughe statiche del volto, aumentare il volume e la turgidità delle labbra, rimodellare zigomi, guance e mento, ridare tono generale al volto o correggere cicatrici lasciate dall'acne.L’iniezione di acido ialuronico si esegue in corrispondenza delle aree da trattare mediante una piccola siringa munita di un ago sottilissimo che provoca un piccolo fastidio quasi impercettibile, anche perché, all'interno della fiala, è presente dell’anestetico locale.
RISULTATI
L'acido ialuronico permette di ottenere un risultato pressoché immediato e molto soddisfacente. Gli effetti di questo tipo di trattamento non sono permanenti e hanno una durata variabile dai 2 mesi a 1 o 2 anni. Raramente possono verificarsi piccole ecchimosi e lividi nella zona trattata che permangono per 2-3 giorni. Trascorso il periodo di riassorbimento è possibile ripetere il trattamento periodicamente e mantenere quindi il risultato costante nel tempo*.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
BIOSTIMOLAZIONE - RIVITALIZZAZIONE
DEI TESSUTI
BIOSTIMOLAZIONE
La biostimolazione è una tecnica molto utilizzata nell'ambito della medicina estetica moderna in quanto consente di attivare un processo di biorivitalizzazione dei tessuti trattati, in modo particolare delle guance, del mento, della zona perioculare, del collo e del decolleté, attraverso iniezioni nel sottocute di sostanze rivitalizzanti come:
La biostimolazione permette di recuperare la tonicità del volto e del decolleté attraverso piccole iniezioni indolori eseguite in ambulatorio.
Noi ci avvaliamo di questo metodo sia nel trattamento di pazienti giovani (20-30 anni) che vogliono prevenire l’invecchiamento cutaneo, sia nel trattamento di pazienti che hanno superato i 40 anni e la cui pelle è più segnata dall'età e dal fotoinvecchiamento.
RISULTATI
La biostimolazione conferisce alla pelle una maggiore luminosità, compattezza e turgidità fin dal giorno successivo al trattamento. Raramente compaiono ecchimosi e gonfiore nelle aree trattate ma, qualora questo succedesse, si tratta solo di una piccola complicanza destinata a scomparire in pochissimi giorni*.
Il trattamento non ha un effetto permanente e può essere ripetuto una volta ogni 3 mesi per 3-6 volte al massimo. Nella fase successiva "di mantenimento" si potrà effettuare una seduta ogni 6 mesi.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
PEELING TRATTAMENTI DI ESFOLIAZIONE DELLA PELLE
Il peeling è un trattamento di medicina estetica che si basa sull'azione di uno o più agenti chimici esfolianti che levigano la pelle del viso e ne migliorano la compattezza, conferendole un aspetto visibilmente più giovane e luminoso.
I peelings sono indicati per il trattamento delle rughe e delle macchie presenti nel viso e nelle mani, per migliorare gli esiti da acne, per ridare tono alla pelle e per contrastare gli effetti dell’invecchiamento e della gravità.
TIPI DI PEELING
A seconda dei prodotti utilizzati (acido glicolico, acido lattico, fenolo, ecc.), si parla di peeling superficiali, intermedi o profondi.
Dopo avervi visitato, vi indicheremo la tipologia di peeling più adatta al vostro tipo di pelle e quali inestetismi è possibile correggere.
Noi utilizziamo peelings "superficiali" per rimuovere lo strato corneo (ovvero lo strato più superficiale della pelle), per eliminare le rughe più sottili e le piccole macchie, nonché per rendere la pelle più liscia e luminosa. Il trattamento non necessita di alcuna anestesia e deve essere ripetuto a distanza di qualche giorno per un totale di 4-6 sedute. E' possibile ripetere il trattamento ogni 6 mesi*.
I peelings "intermedi" agiscono sia sullo strato corneo che sul derma superficiale, rimuovendo le macchie e le cheratosi e attenuando le rughe medie e profonde, attraverso un processo di esfoliazione che si completa in una settimana. Anche questo trattamento non richiede alcuna anestesia e garantisce un risultato di lunga durata*.
Noi consigliamo peelings "profondi" (Fenolo) solo nei casi in cui l’invecchiamento cutaneo sia molto importante e solo dopo aver verificato che la pelle della paziente sia adatta a questo tipo di trattamento. Questi peelings, infatti, agiscono in profondità eliminando le rughe più profonde, le cicatrici, gli esiti da acne e le macchie più estese. Il trattamento si effettua in anestesia locale con sedazione, in day hospital o con una notte di ricovero in clinica. Al termine è prevista l’applicazione di una fasciatura compressiva per contenere il naturale gonfiore successivo al trattamento. Anche il decorso postoperatorio è più lungo in quanto per ottenere l’effetto desiderato si dovrà attendere la completa desquamazione della pelle, che solitamente avviene nell'arco di 7-10 giorni. Il risultato è duraturo* e può essere paragonato ad un "lifting non chirurgico".
RISULTATI
I risultati estetici e la loro durata variano a seconda della qualità della pelle, dei difetti da correggere e del tipo di peeling praticato. Con tutti i peelings è possibile ottenere un ringiovanimento della pelle e un miglioramento più o meno importante delle rughe e delle imperfezioni della cute*. Consigliamo di ripetere il trattamento a distanza di tempo per mantenere un viso luminoso, giovane e levigato.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
-TOSSINA BOTULINICA
TRATTAMENTO DELLE RUGHE E IPERIDROSICA
La tossina botulinica è una neurotossina prodotta in laboratorio e derivante dal batterio Clostridium Botulinum. E' assolutamente sicura e non pericolosa in quanto completamente disattivata e privata di tutti gli effetti collaterali. I trattamenti medico-estetici a base di tossina botulinica hanno generalmente lo scopo di attenuare per un periodo massimo di circa 6 mesi* le rughe d’espressione (rughe dinamiche), andando ad agire direttamente sui muscoli mimici, impedendo il rilascio temporaneo dell’acetilcolina, una sostanza che il nostro organismo produce e utilizza al fine di trasferire gli impulsi nervosi dalle fibre nervose alle strutture muscolari.
Noi raccomandiamo di utilizzare tossine botuliniche di prima qualità quali: Botox®, Botox
Cosmetic®, Vistabex®, Vistabel®, Dysport®, Azzalure®, Bocouture®, Xeomin®, PurTox®,
NeuroBloc®, Myobloc®, anche se alcuni di questi prodotti non sono ancora autorizzati in Italia.
TRATTAMENTI CHE SI ESEGUONO CON LA TOSSINA BOTULINICA
I trattamenti che noi eseguiamo servendoci della tossina botulinica hanno, nella maggior parte dei casi, lo scopo di attenuare le rughe della parte superiore del volto e del terzo medio.
La tossina botulinica si è rivelata anche particolarmente efficace nel trattamento dell’iperidrosi, ossia l'eccessiva sudorazione di ascelle, mani e piedi*.
RISULTATI
In entrambi i casi (trattamento delle rughe e dell’iperidrosi), i risultati sono ottimi e hanno una durata temporanea che oscilla dai 3 ai 6 mesi a seconda della capacità di riassorbimento del paziente. Al termine di questo periodo, il paziente può scegliere di ripetere il trattamento e garantirsi, quindi, il perdurare del risultato ottenuto*.
L'iniezione della tossina botulinica non necessita di anestesia ed è praticamente indolore*: l’infiltrazione si esegue, infatti, con una siringa dall'ago sottilissimo direttamente nelle aree da trattare.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
CHIRURGIA ESTETICA
ADDOMINOPLASTICA
CHIRURGIA DELL'ADDOME
L’addominoplastica è un intervento di chirurgia estetica consigliato nei casi di mancanza di tonicità dell’addome allo scopo di recuperare un profilo snello. Questo tipo di operazione consente di rimuovere la cute e il grasso in eccesso dalla parte inferiore e superiore dell’addome nonché di tonificare i muscoli della parete addominale migliorando così l’aspetto di una pancia rilassata.
CHI PUO' OPERARSI
L’intervento di addominoplastica è particolarmente richiesto da donne che, a causa dell’età avanzata, di una o più gravidanze, di un dimagrimento drastico o di interventi chirurgici precedenti nella regione addominale, presentano un rilevante accumulo di grasso a livello della pancia o un'eccessiva lassità dei muscoli della parete addominale e una perdita di elasticità cutanea, che non è possibile migliorare né con la dieta né con l'esercizio fisico. L’intervento di addominoplastica non sostituisce in ogni caso un sano regime alimentaree uno stile di vita equilibrato in cui lo sport è assolutamente necessario. Ai pazienti in sovrappeso è quindi consigliato di raggiungere il loro peso forma e solo successivamente di affrontare l'operazione.
VISITA PRE-OPERATORIA
La visita pre-operatoria è assolutamente necessaria perché si possa conoscere il vostro quadro clinico e accertarsi, quindi, che siate in buona salute e possiate affrontare l’intervento. Gli esami di norma consigliati devono escludere la presenza di problemi di coagulazione o di cicatrizzazione e alterazioni, quali la pressione alta, che potrebbero influire sul risultato finale dell'operazione. La visita pre-operatoria vi permetterà inoltre di concordare col chirurgo il tipo di intervento più adatto a voi: qualora, infatti, il tono muscolare e l'elasticità della pelle siano buoni e si desideri rimuovere un accumulo di grasso localizzato nella sola regione addominale, potrebbe essere sufficiente praticare una liposuzione o una liposcultura. Se il deposito di grasso e l'eccesso di pelle sono circoscritti alla zona al di sotto dell'ombelico, è possibile praticare un intervento chirurgico meno complesso denominato miniaddominoplastica. Qualora, invece, l'adipe in eccesso sia localizzato anche nella parte superiore dell'addome e sui fianchi, si dovrà procedere ad un'addominoplastica completa, talvolta unita ad una liposuzione. Se, infine, il deposito di grasso e l'eccesso di pelle si trovano non solo nella regione anteriore dell'addome e sui fianchi, ma anche nella parte posteriore dorsale (generalmente a causa di un'obesità patologica) si renderà necessario eseguire un'addominoplastica circonferenziale.
INTERVENTO DI ADDOMINOPLASTICA
L'addominoplastica è un intervento relativamente doloroso con una durata variabile da una a tre ore. Si esegue generalmente in anestesia generale e il paziente viene ricoverato in clinica per due giorni. Gli interventi meno complessi quali piccole addominoplastiche, miniaddominoplastiche o piccole liposuzioni si eseguono, invece, in regime di day hospital e in anestesia locale o locoregionale*.
DECORSO POST-OPERATORIO
Affinché non ci siano complicazioni di nessun tipo, viene raccomandato ai pazienti di stare a riposo con le gambe flesse e la schiena sollevata per le 48 ore successive all'operazione e di indossare una guaina e delle calze compressive per circa 30 giorni. La normale attività quotidiana, evitando ogni tipo di sforzi, può essere ripresa a partire dal terzo giorno dopo l’intervento. A quattro settimane dall'intervento è possibile riprendere anche l’attività sportiva*.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
LIFTING DEL VISO
Tecnica di chirurgia estetica più praticata al mondo dopo quella di liposuzione. Permette il rimodellamento facciale per eliminare rughe, avvallamenti, migliorare una pelle cadente dando tono e vigore a tutto il volto. La procedura è altamente invasiva e viene pratica da un chirurgo plastico che si serve di un equipe medica e di un’anestetista.
Gli effetti del lifting del viso sono permanentianche se ovviamente il decadimento fisico decorre nuovamente dal momento in cui si termina la procedura chirurgica. Oggi vi descriveremo come avviene l’operazione , quale è la sua durata, quale inestetismi cutanei migliora, chi sono i candidati ideali ed i prezzi di un lifting facciale.
Il candidato ideale per un liftingI migliori candidati per il ringiovanimento facciale hanno innanzitutto un’aspettativa realistica di quello che possono ottenere e sono disposti a seguire le istruzioni pre e post-operatorie fornite dai loro chirurghi plastici. Non c’è un’età minima ma sarebbe meglio interessarsi a questa procedura passati i 40-45 anni. Possono sottoporsi all’ intervento sia uomini che donne.
Dopo una consulenza faccia a faccia il medico può indicare come e dove intervenire, sconsigliando o rimandando anche l’intervento se non fosse necessario o se una procedura alternativa potrebbe essere preferibile.
I candidati ideali per l’intervento presentano alcuni tratti importanti. Di seguito è riportato un elenco :
Sembra strano, ma la procedura chirurgica di lifting consiste proprio in questo intervento, ovvero uno “scollamento” della pelle e anche dei muscoli della fronte e di quelli posti alla radice del naso che vengono poi portati verso l’alto e ancorati al cuoio capelluto. Vedi : http://www.liftingviso.com/che-cose-un-lifting-viso/
Il lifting può essere totale o parziale, ovvero può concentrarsi su tutto il volto o solo su una sua parte, ad esempio sulla fronte, sulla parte bassa, in questi ultimi casi parliamo di miniliting.
Prima dell’operazione devono essere fatte una serie di analisi, al pari di quello che avviene per un’operazione chirurgica sia per l’anestesia, si per l’atto operatorio in sè. Quindi analisi sangue, urine, lastra al torace, elettrocardiogramma ecc per valutare la funzionalità del cuore, del fegato, dei reni, assetto della coagulazione del sangue. L’anestesia, nella maggiorparte dei casi, è totale.
Il decorso post operatorio non è cortissimo. Nei primi due giorni si sta a casa fermi, con la testa fasciata. Dopo si possono riprendere le “normali” attività senza fare docce o bagni. Dopo 10 giorni si rimuovono i punti di sutura e si dovrebbe avere un volto più normale senza ecchimosi e lividi tipici dei primi giorni. Dopo un mese si è completamente in grado anche di tornare ad attività sportive
MINILIFTING DEL VISO
Il Minilifting è la tecnica meno invasiva, rispetto al normale procedimento di Lifting al Viso, per combattere i primi segni del tempo.
Viene attuato intervenendo chirurgicamente su alcune zone del volto nelle quali si sono concentrati i primi segni dell’invecchiamento. E’ così possibile sollevare la regione degli zigomi, o quella del sopracciglio, eliminare i tessuti rilassati ai lati della bocca e rimettere in tensione la regione del collo (che troppo spesso presenta antiestetici rilassamenti). Le Cicatrici sono realmente poco visibili perché vengono ben nascoste al davanti o al didietro dell’orecchio.
Il Minilifting è davvero uno degli interventi maggiormente richiesti recentemente, perché consente correzioni durature ed è poco invasivo; è riservato ai pazienti più giovani, i quali riescono ad effettuare piccole correzioni senza grandi sacrifici. Il recupero postoperatorio è molto più rapido ed è veramente difficile che gli altri si accorgano della chirurgia effettuata.
PRE-OPERATORIOPrima dell’intervento di Minilifting sono necessarie un’attenta valutazione delle aree da trattare e la selezione delle metodologie e degli strumenti da utilizzare.
INTERVENTO DI MINILIFTINGIl vantaggio del Minilifting è che può interessare anche solo alcune zone del viso. Secondo le esigenze è possibile effettuare un Minilifting alla Fronte, un Miniliftingagli Zigomi, un Minilifting al Collo. L’intervento più comune è sicuramente il Miniliftingalle Guance. L’intervento è solitamente realizzato in anestesia locale.
POST-OPERATORIOUna leggera medicazione con cerotti di carta è necessaria per le prime 24 ore, mentre 8-10 giorni sono richiesti per il ritorno alla vita sociale.
LIFTING ENDOSCOPICO
Il Lifting Endoscopico è un intervento meno invasivo e più accurato del lifting facciale tradizionale, consigliato per recuperare i volumi e per ripristinare l’aspetto tridimensionale del volto. La tecnica del Lifting Endoscopico è frutto di nuove tecnologie di chirurgia estetica che hanno rivoluzionato gli interventi di lifting facciale.
PRE-OPERATORIOPrima di sottoporsi all’intervento di Lifting Endoscopico è necessaria una accurata valutazione da parte del chirurgo dell’espressività del sopracciglio e dello zigomo, che devono essere assolutamente rispettate per conseguire un risultato realmente naturale. Con la visita vengono individuate le parti del viso sulle quali intervenire e le modalità d’intervento. Questo sollevamento non richiede la rimozione della pelle in eccesso, ma mira a ripristinare i volumi del volto. Il risultato ottimale del Lifting Endoscopico si ottiene soprattutto al sopracciglio, che assume una conformazione più giovanile, ed agli zigomi, che appaiono maggiormente voluminosi. Anche l’espressività degli occhi sarà migliorata grazie alla riduzione delle fastidiosissime occhiaie.
INTERVENTO DI LIFTING ENDOSCOPICOIl Lifting Endoscopico viene solitamente eseguito in anestesia locale con sedazione e non prevede degenza in clinica. La durata dell’intervento può variare da 1 a 2 ore. Esso viene effettuato attraverso tre piccole incisioni da circa 1 centimetro nascoste tra i capelli.
POST-OPERATORIODopo l’intervento di Lifting Endoscopico è consigliabile indossare per qualche giorno una leggera fasciatura elastica intorno alla fronte a mo’ di copertura delle incisioni. Dopo quattro giorni è possibile eseguire lo shampoo, mentre per la rimozione dei punti di sutura bisognerà aspettare almeno una settimana. Pur essendo poco invasivo, il Lifting Endoscopicogarantisce un effetto naturale.
LIPOFILLING DEL VOLTO
RIMODELLAMENTO DEI VOLUMI DEL VOLTOIl Lipofilling e una delle ultime frontiere in chirurgia plastica estetica e consiste nell’iniezione delle proprie cellule adipose prelevate da un’altra zona del corpo. Scopo del Lipofilling al Viso è quello di ridare il volume e la rotondità ad un volto troppo magro, e restituire la freschezza ad un volto dall’aspetto non più giovane, sfruttando le potenzialità rigenerative delle cellule staminali adipose. Grazie a questo innovativo intervento di chirurgia plastica estetica di Lipofilling al Viso, il volto riacquisterà forme morbide e lineamenti armonici.
Pre-operatorio
Durante la visita pre-operatoria il chirurgo valuta la struttura del volto, definendo l’obiettivo finale.
Lipofilling al Viso
L’Intervento di Lipofilling al Viso viene effettuato in anestesia locale con sedazione; comincia solitamente con l’estrazione di cellule adipose da varie parti del corpo (addome, cosce) tramite micro-lipoaspirazione. Una volta prelevate le cellule vengono purificate, eliminando gli eccessi di liquidi, ed innestate nella zona da trattare tramite una cannula inserita in micro incisioni.
Post-operatorio
Un po’ di gonfiore e qualche piccolo livido sono normali nei primi giorni dopo l’intervento di Lipofilling al Viso. E’ possibile riprendere le normali attività sociali nell’arco di due giorni.
LIPOSUZIONE
ELIMINAZIONE DEL GRASSO IN ECCESSOLa Liposuzione è l’intervento di Chirurgia Plastica Estetica che rimuove dal corpo il grasso in eccesso. Si effettua in diverse parti del corpo: viso, mento, collo, fianchi, glutei, ginocchia, addome e cosce. La Liposuzione è per eccellenza la prima chirurgia in grado di correggere il profilo corporeo senza incisioni nè tagli.
L’INTERVENTO
L’intervento di Liposuzione si effettua con l’utilizzo di cannule che, inserite mediante microincisioni praticate dal chirurgo nei punti strategici della zona da trattare, collegate ad una siringa o ad un aspiratore, provvedono a rimuovere il grasso. L’intervento di Liposuzione, di solito abbinato a trattamenti di lifting, si effettua in anestesia generale o locale a seconda della zona da trattare. Infatti, nei casi in cui le quantità di tessuto adiposo eliminato siano consistenti, si consiglia di eseguire anche un lifting della zona, così da rimuovere la cute in eccesso e stirare i tessuti ed ottenere un ringiovanimento della zona trattata.
IL POST-OPERATORIODopo aver effettuato l’intervento di Liposuzione, sarà necessario indossare una guaina contenitiva per i primi sette giorni. Ecchimosi ed indolenzimento delle zone trattate saranno del tutto normali. E’ importante ricordare che una volta asportate le cellule adipose tramite Liposuzione, esse non si riformeranno più nelle zone trattate. In caso di aumento di peso, saranno le cellule restanti ad aumentare di volume.
MENTOPLASTICA ADDITIVA E RIDUTTIVA.Un mento non perfetto rischia di compromettere l’intera armonia dei tratti somatici del volto. Tre sono in casi in cui si interviene chirurgicamente: 1. un mento troppo sporgente: parliamo di Mentoplastica Riduttiva – 2. un mento piatto o sfuggente: parliamo di Mentoplastica Additiva – 3.presenza di doppio mento: parliamo di Lipoaspirazione o di Lifting
PRE-OPERATORIOPer la buona uscita dell’intervento di Mentoplastica, durante la prima visita, il chirurgo valuta l’anatomia ed i rapporti armonici del mento con il resto del volto. Visita accuratamente la parte interessata e sceglie le modalità di intervento più adatte al caso.
MENTOPLASTICA ADDITIVAL’intervento di Mentoplastica Additiva si effettua se il mento, assente o poco prominente, provoca uno squilibrio nel profilo del volto. L’inserimento di una protesi viene eseguito in anestesia locale e dura circa 45 minuti. Un medicazione elastica è consigliata per circa 7 giorni.
MENTOPLASTICA ADDITIVA CON LIPOFILLINGNei casi in cui non si voglia eseguire un intervento di Mentoplastica Additiva, è possibile optare per un intervento di Lipofilling. In tal caso il chirurgo procede ad un piccolo prelievo di grasso da altre zone del corpo che viene utilizzato a sua volta come volumizzante per la regione del mento. Grazie al Lipofilling è possibile ottenere comunque un aumento di volume naturale della zona, eliminando asimmetrie e inestetismi evidenti.
MENTOPLASTICA RIDUTTIVALa Mentoplastica Riduttiva viene eseguita praticando un rimodellamento della mandibola al fine di ridurne la sporgenza. L’intervento può durare da 1 a 3 ore ed è abbastanza delicato, pertanto è consigliabile la degenza di una notte.
LIPOSUZIONE E LIFTING DEL DOPPIO MENTOAccumulo di grasso e rilassamento cutaneo sono le prime cause che determinano la formazione del doppio mento. Per questo intervenire chirurgicamente vuol dire operare, nel primo caso, una liposuzione che elimini l’eccesso di adipe, nel secondo caso, intervenire sui muscoli e sulla pelle della regione con interventi di lifting sulla zona del collo.
POST-OPERATORIOGli interventi di Mentoplastica sono tutti eseguibili in Day Hospital. Per 4-5 giorni è necessario portare una piccola fasciatura elastica con lievi gonfiori che svaniscono nel giro di 1-2 settimane.
Rinosettoplastica
La rinosettoplastica è uno degli interventi di chirurgia estetica più desiderati per migliorare non solo il proprio aspetto ma anche e soprattutto la respirazione nasale. Chi si sottopone a un intervento chirurgico di rinosettoplastica non lo fa per il solo desiderio di un naso più bello ma sempre più frequentemente per concomitanti disturbi respiratori.
MG, Metodo Globale, fonde in un unico intervento il miglioramento dell’aspetto e delle prestazioni respiratorie, ritenendo superata la dicotomia fra chirurgia funzionale e chirurgia estetica ma preferendo quindi parlare di rinosettoplastica globale. A sua volta il Metodo è la funzione di tre diverse metodologie chirurgiche. Prima tra tutte, la MIT, turbinoplastica inferiore modificata, che dà una risposta prevedibile, stabile e definitiva a chi soffre di disturbi nasali.
La MIT cura problematiche che affliggono un’enormità di persone: dalla banale roncopatia (russamento) alle ben più gravi apnee notturne, fino all’impiego regolare dei vasocostrittori nasali, un vero e proprio abuso che rappresenta per questi pazienti l’unico modo per decongestionare i turbinati inferiori ipertrofici comportando però il rischio di sviluppare alterazioni delle mucose nasali e, in alcuni casi, ipertensione sanguigna.
Nel metodo Gottarelli la MIT viene abbinata alla rinosettoplastica strutturale di Dean Toriumi e alla FVTR di John B. Tebbets, con la regolarizzazione e la centralizzazione della piramide eseguite nel modo meno traumatico, più conservativo e rispettoso dell’anatomia possibile. La tecnica di frattura “a legno verde”, infatti, limita il trauma e dà immediata stabilità, mobilizzando le ossa nasali fuori asse ma evitando il rischio di restringere eccessivamente il dorso. Il progetto estetico, realizzato insieme al paziente attraverso l’utilizzo di tecniche computerizzate di rinoscultura 3D personalizzate, fa sì che il naso sia globalmente inserito nell’insieme del volto e armoniosamente integrato rispetto alle sue proporzioni.
Prima dell’intervento è indispensabile l’esecuzione di una tomografia computerizzata (TAC) dei seni paranasali attraverso cui valutare correttamente tutte le strutture anatomiche che condizionano una buona respirazione. Il ricovero non raggiunge le 24 ore, la durata dell’intervento oscilla fra i 60 ed i 90 minuti. Da qui inizia il decorso post operatorio senza tamponi e senza dolore grazie all’innesto di piccoli dispositivi cartilaginei di sostegno e di una guida che impediscono alla cartilagine di ritornare alla pregressa deviazione (memoria elastica del setto). Il paziente porterà dei cerottini ed uno splint di plastica per sette giorni.
L’attività lavorativa potrà riprendere già dal terzo giorno, le attività sportive dopo sette giorni. Il naso sarà solido come prima dopo circa un mese. Il rischio di recidive è definitivamente scongiurato. MG permette di portare un intervento senz’altro complesso a livelli di grande prevedibilità di risultato, senza dolore postoperatorio, senza l’applicazione di tamponi, con un ricovero brevissimo e in tutta sicurezza. Per la sua versatilità e per la solidità che presenta grazie al largo uso di autoinnesti cartilaginei che vanno a rinforzare il naso dove è deviato e più debole, la rinosettoplastica globale rappresenta quanto di meglio oggi si possa fare per curare il naso.
Riassumendo
Durata dell’intervento:da 1 a 2 ore.
Anestesia:prevalentemente la generale.
Tipo di ricovero: in day hospital, con possibilità di una notte di degenza.
Ritorno al sociale: Dopo 15 giorni si potranno riprendere gradualmente le normali occupazioni.
Esposizione al sole: almeno 40-60 giorni, con nulla osta del chirurgo.
Otoplastica
L’otoplastica è l’intervento per la correzione delle cosiddette "orecchie a sventola".
Si può eseguire dai 6 anni in poi, quando la cartilagine dell’orecchio ha terminato il suo periodo di accrescimento e prima che il bambino inizi a frequentare la scuola. In tal modo si evitano complessi che possono causare problemi già nel periodo pre adolescenziale. Non c’è un limite massimo di età, infatti molte persone si sottopongono a questo intervento anche a 50 anni e oltre.
Nella otoplastica le incisioni sono assolutamente invisibili in quanto nascoste dietro il padiglione auricolare.
In cosa consiste l’intervento di otoplastica?
L’intervento prevede anestesia locale, senza nessun fastidio per il paziente oppure si può abbinare, su richiesta, una maggiore sedazione.
Dura circa da 40 ai 60 minuti per entrambe le orecchie, dopodiché il paziente può tornare a casa con una leggera fasciatura compressiva dell’orecchio
La medicazione deve essere periodicamente controllata e cambiata anche per monitorare l’iter del postoperatorio.
PostoperatorioIl paziente, dopo 3 giorni, potrà ritornare a lavoro evitando urti alle orecchie e dopo 20/30 gg potrà svolgere attività sportiva ed indossare il casco (da moto per es.).
Dopo tre giorni si toglie la fasciatura durante il giorno e si continua a mettere una protezione solo per la notte per altre 2-3 settimane. Nella settimana successiva vengono rimossi i punti dietro l’orecchio. Le prime due settimane sono da evitare sforzi e attività sportive in genere.
Riassumendo
Durata dell’intervento: tra 60 e 90 minuti.
Anestesia: anestesia locale e/o sedazione farmacologica.
Tipo di ricovero: in day hospital, con ritorno a casa dopo qualche ora dalla fine dell’intervento. Nel caso dei bambini vi è anche la possibilità di una notte di degenza.
Ritorno al sociale: qualche giorno di riposo. Nei bambini la ripresa della scuola è indicata dopo
non meno di 15 giorni. Attività sportive solo dopo uno o due mesi dall’intervento.
Esposizione al sole: dopo un mese, per evitare che l’eccessivo calore aumenti il gonfiore e ritardi
la guarigione dell’ematoma.
BLEFAROPLASTICA
Con il termine blefaroplastica si intende l’intervento chirurgico destinato a correggere gli eccessi cutanei e-o adiposi della regione palpebrale.
E’ un intervento indicato nei casi di eccesso cutaneo e sottocutaneo della palpebra. Può essere superiore,
inferiore o completo. Durante l’intervento si può aggiungere il trattamento, a fini estetici , del bordo dell’orbita.
La finalità principale di questa chirurgia è la correzione degli inestetismi delle palpebre che sono caratterizzati principalmente da:
La blefaroplastica può pertanto essere denominata superiore se è eseguita nelle palpebre superiori, inferiore se eseguita in quelle inferiori e supero-inferiore se eseguita in entrambe. Questi difetti conferiscono allo sguardo un aspetto “stanco” e fanno apparire l’individuo più vecchio. In molti casi le borse delle palpebre inferiori non recidivano, ma con il passare del tempo la cute diventa più lassa, più ridondante e potrebbe essere necessario in un tempo variabile tra i 5-10 anni successivi un’ulteriore riduzione della cute.
La blefaroplastica, di solito viene effettuata in anestesia locale, può talvolta richiedere una sedazione o l’anestesia generale, con un ricovero di 1 giorno. Il tipo e la frequenza delle medicazioni, così come l’epoca della rimozione dei punti, dipendono dal singolo caso clinico e dalla tecnica impiegata. L’esito dell’intervento è apprezzabile fin dall’inizio, anche se un poco alterato dall’inevitabile gonfiore ed ecchimosi post-operatorie, tende a stabilizzarsi nel giro di alcune settimane. L’intervento non interferisce minimamente con le capacità visive.
Prima dell’intervento di Blefaroplastica
L’intervento ha la durata di circa una – due ore a seconda dell’estensione della procedura necessaria a realizzare la correzione desiderata. Prima dell’intervento il chirurgo procede all’esecuzione dei disegni preoperatori definendo le linee d’incisione e la quantità di cute da asportare. Il disegno viene eseguito in modo che la cicatrice finale possa cadere in una normale piega cutanea quando l’occhio è aperto. Nella blefaroplastica superiore dopo l’infiltrazione dell’anestetico locale con aggiunta di adrenalina per ridurre il sanguinamento, si esegue l’escissione della cute in eccesso. Successivamente, divaricando le fibre muscolari del muscolo sottostante si isola e si rimuove il grasso in eccesso. Nella blefaroplastica inferiore dopo l’infiltrazione di anestetico e adrenalina si incide la cute al di sotto delle ciglia, si raggiungono le logge adipose e si asporta il grasso in eccesso. Può essere necessaria una minima resezione di cute.
Riassumendo
Durata dell’intervento: 45-60 minuti.
Anestesia: locale o sedazione farmacologica.
Tipo di ricovero: in day hospital.
La cheiloplasticaObiettiviGeneralmente si tratta dell'aumento di volume e del modellamento della forma delle labbra (superiore e inferiore).
Meno frequentemente è richiesta una riduzione di volume oppure la correzione di postumi cicatriziali dopo traumi o interventi chirurgici.
Tecniche
Addominoplastica


Chirurgia estetica dell’addome
L’addominoplastica è la risposta giusta per restituire al pazienteuna regione addominale esteticamente piacevole. Attenzione che non si tratta di perdita di peso, ma di appiattimento della parete addominale grazie alla rimozione di grassoe cute in eccesso. Non è quindi un rimedio contro l’obesità, ma un rimodellamento della zona addominale. Per il solo eccesso di grasso non si interviene con l’addominoplastica.Fondamentale che il peso corporeo sia, infatti, stabile da tempo.
Per chi è indicata l’addominoplatica?
Per coloro che hanno riscontrato un cedimento consistente della cute a livello addominale dovuto principalmente a gravidanza, perdite di peso importanti e invecchiamento cutaneo. Le donne, infatti, sono i soggetti che più frequentemente ricorrono a questa soluzione estetica. Non vi è un’età idonea, ma vi ricorrono più frequentemente pazientisopra i 40 anni.
Come avviene l’intervento?
Il chirurgo, operando in anestesia generale,incide orizzontalmente nella parte sopra il pube,taglio che potrebbe estendersi anche lateralmente lungo i fianchi in base al tessuto da asportare. Successivamenteprocederà allo scollamento del grasso e della cute dal piano muscolare fino al margine costale inferiore. Si asportano poi i tessuti in eccesso e si sposta inferiormente il lembo scollato.Si sutura, lasciando lo spazio per l’uscita dei drenaggi in alcuni casi.
Ci sono rischi di effetti collaterali?
Dopo l’operazione, l’addome potrebbe risultare gonfio, dolente e con qualche ematoma, il tutto risolvibile con l’assunzione di terapie farmacologiche domiciliari per pochi giorni.
Con che risultati?
L’intervento di addominoplastica è definitivo. Importante, però, è che il paziente non aumenti sensibilmente di peso.
Cosa succede nella fase post operatoria?
I drenaggi e i bendaggi saranno rimossi entro i primi giorni. Si dovrà indossareper circa un meseuna apposita guaina contenitiva. Si consiglia un riposo di almeno due settimane con ripresa cautelativa delle varie attività, compresa quella sessuale e si suggerisce di dormire in posizione supina. Lo sport potrà essere praticato dopo alcuni mesi. Per l’esposizione al sole attendere almeno 30-40 giorni. La qualità delle cicatrici è molto soggettiva; andranno tenute sotto controllo per i 10-12 mesi successivi all’intervento per fare in modo che risultino, alla fine, il meno visibili possibile.
Che precauzioni vanno seguite nel pre operatorio?
Nella fase preparatoria dell’addominoplastica, il chirurgo prescriverà gli esami clinici necessari e valuterà attentamente le condizioni fisiche del paziente e le sue aspettative.Necessaria anche la visita con l’anestesista. Vanno sospesi fumo e farmaci anticoagulanti o antiaggregantinei giorni antecedenti l’intervento.
Riassumendo
Durata intervento: Da 2 fino a 4 ore per asportazioni cospicue.
Ritorno al sociale: gradualmente, dopo un paio di settimane. Per attività sportive o più intense, almeno dopo due-tre mesi dall’intervento.
Anestesia: generale.
Esposizione al sole: da evitare l’esposizione per i 30 giorni successivi all’intervento.
Tipo di ricovero: con anestesia generale, almeno una notti di degenza.
GLUTEOPLASTICA
La gluteoplastica è un intervento di chirurgia estetica che permette di rimodellare forma e volume dei glutei, rendendoli più armonici con il resto della figura, più tonici, alti e sodi.
L’intervento permette di ottenere risultati estetici molto piacevoli e duraturi, anche se comunque il normale processo di invecchiamento porta anche la zona glutea a piegarsi al passare del tempo.
Detta anche: rimodellamento dei glutei, chirurgia dei glutei, gluteo plastica, lifting dei glutei.
INDICAZIONI ALLA GLUTEO PLASTICA– Volume dei glutei non proporzionati al resto del corpo, sia in eccesso che in difetto.
– Glutei ipotonici e cadenti.
– Correzione di tessuti poco tonici, vittime della gravità a causa di eccessivi dimagrimenti o dell’età o dell’ipotonia del muscolo.
– Correzione di asimmetrie del gluteo.
VISITA CHIRURGICADurante la visita chirurgica verrà valutata la conformazione anatomica della paziente e scelta la tecnica chirurgica più adatta al caso.
Trattandosi di un intervento di chirurgia piuttosto complesso sia i rischi che le modalità di intervento verranno spiegati in modo chiaro ed esauriente, ed allo stesso modo anche il risultato che potrà essere ottenuto.
Per evitare ogni forma di complicanza è consigliato seguire alla lettera le indicazioni del chirurgo sia prima che dopo l’intervento.
Verranno illustrate le precauzioni ed i comportamenti da adottare prima dell’intervento e dopo, indagato lo stato di salute e gli eventuali rischi per complicanze.
INTERVENTOA seconda del tipo di intervento, esso può essere eseguito in anestesia locale: peridurale con sedazione o in anestesia generale.
La durata dell’intervento è variabile, da 1 a 3 ore.
Anche il periodo di degenza varia dal regime di day hospital al ricovero per un paio di giorni.
GLUTEO PLASTICA CON PROTESIIndicata per pazienti con un tessuto adiposo non particolarmente rappresentato e non utilizzabile per il rimodellamento del gluteo.
Vengono utilizzate protesi in gel coesivo di silicone, particolarmente resistenti in quanto devono essere in grado di sopportare il peso del corpo.
Vengono praticate due incisioni verticali all’interno delle natiche, pertanto saranno nascoste dalle stesse forme anatomiche.
Verrà formata una tasca all’interno della quale si inserirà la protesi:
La protesi può essere collocata:
– all’interno del muscolo gluteo.
– al di sotto della fascia muscolare.
– al di sopra del muscolo.
L’utilizzo di protesi permette di avere un’idea precisa del risultato che può essere ottenuto, sia per quanto riguarda forma e volume, ma anche per la morbidezza al tatto.
L’intervento di gluteo plastica può essere eseguito in associazione ad altri interventi di chirurgia plastica, come addominoplastica, liposcultura, chirurgia del seno.
È consigliato sottoporsi all’intervento al termine di un dimagrimento, per ottimizzare il risultato ed evitare di dover sottoporsi ad ulteriori interventi per ritoccare il risultato.
GLUTEOPLASTICA CON LIPOFILLINGPuò essere eseguito sia in anestesia locale: peridurale o generale.
È l’intervento di chirurgia più indicato per il rimodellamento del gluteo in pazienti con un tessuto adiposo molto rappresentato.
Il vantaggio è quello di poter utilizzare soltanto tessuto omologo, che non crea nessun tipo di reazione avversa, ma l’organismo tende a degradare una parte del tessuto adiposo impiantato, pertanto il volume tenderà a ridursi con il tempo, in percentuale variabile, ma indicativamente più o meno pari al 30%.
Viene aspirato mediante tecnica di liposuzione il volume di grasso dalle regioni da trattare (addome cosce, fianchi).
In seguito la quantità necessaria al rimodellamento del gluteo viene appositamente trattata e reimpiantata con micro cannule sia all’interno dello spessore del muscolo che al di sotto della cute con micro innesti.
La quantità necessaria varia dai 300 ai 600 cc di tessuto adiposo.
DOPO L’INTERVENTOPROTESI
Al termine dell’intervento verranno posizionati i drenaggi e applicate le medicazioni.
È indicato il riposo a letto per 48 ore.
Evitare le iniezioni intramuscolari che possono danneggiare le protesi.
Il recupero è abbastanza veloce, la paziente deve evitare tutte le posizioni che possono spostare la protesi e compromettere il risultato definitivo.
Il periodo di riposo è breve ed entro 15 giorni, si può ritornare alle normali attività, ma evitare l’esercizio fisico.
L’attività fisica potrà essere ripresa, previo permesso medico dopo 6 settimane.
LIPOFILLING
Il decorso post operatorio è molto più agevole ed il ritorno al sociale è possibile già dopo 7 giorni.
Per 4-6 settimane tenere una guaina compressiva.
Dopo un mese potrà essere ripresa anche l’attività sportiva.
CHIRURGIA PLASTICA DEI POLPACCI E DELLE CAVIGLIE
Caviglie troppo spesse e polpacci troppo grossi o troppo snelli non sono generalmente dovuti a cattiva alimentazione ma alla conformazione genetica della persona.
E’ possibile quindi che una ragazza magra abbia purtroppo delle caviglie o dei polpacci troppo grossi oppure che un culturista non riesca a sviluppare in maniera armonica la parte più bassa delle proprie gambe.
Fortunatamente i chirurghi del nostro istituto in molti casi potranno porre rimedio e rimodellare queste delicate aree del corpo.
Liposuzione Caviglie e PolpacciAttraverso l’inserimento di una sottilissima cannula sarà possibile aspirare il tessuto adiposo in eccesso nella caviglia o nel polpaccio eccessivamente grosso.
Risultati significativi possono essere ottenuti hanno quando vi è un adeguato grado di elasticità cutanea che permetta alla cute di adattarsi ai nuovi volumi: motivo per cui nella visita pre-operatoria verranno valutati attentamente spessore ed elasticità cutanea.
L’intervento di liposuzione permetterà al paziente di avere un corpo più definito ed armonico, l’intera figura risulterà più slanciata.
Precisiamo inoltre che i risultati sono legati anche a fattori come stile di vita, quali alimentazione e vita sedentaria, sbalzi ponderali ed invecchiamento.
Di regola, le brevissimi incisioni di pochi mm praticate per poter inserire la cannula che aspirerà il grasso sono esteticamente non evidenti perché particolarmente sottili e nascoste nelle pieghe cutanee.
MASTOPLASTICA ADDITIVA AUMENTO DEL SENOCOS'E' LA MASTOPLASTICA ADDITIVA?La mastoplastica additiva, è l’intervento di chirurgia estetica più frequentemente richiesto. Il motivo risiede probabilmente nel fatto che questa tipologia di intervento chirurgico consente a tante donne, soprattutto giovani, di superare il complesso di un seno piccolo o asimmetrico, migliorando l'armonia delle proprie forme e, al contempo, ritrovando stima e fiducia in se stesse.
CHI PUO' OPERARSI?La mastoplastica additiva è un'operazione particolarmente indicata per quelle donne che hanno un seno piccolo e desiderano aumentarne il volume; per coloro che hanno un seno cadente (per conformazione naturale o a causa di un drastico dimagrimento, di una gravidanza o dell’allattamento) e desiderano risollevarlo e renderlo più voluminoso; per le donne che soffrono di un’asimmetria mammaria o di qualsiasi altra malformazione e vivono questa anomalia come un vero e proprio disagio sociale.
Per sottoporsi all'intervento di chirurgia di aumento del seno è necessario aver compiuto 18 anni, a meno che l'operazione sia richiesta per ovviare ad una malformazione congenita (come, ad esempio, il seno tuberoso) o acquisita.
IN CHE COSA CONSISTE LA VISITA PRE-OPERATORIA?La visita precedente l'intervento rappresenta un momento molto importante perché permette al chirurgo di comprendere i desideri e le aspettative della paziente e di concordare con lei il risultato estetico che è possibile ottenere.
In occasione di tale incontro, infatti, il Chirurgo Plastico illustrerà le più moderne tecniche chirurgiche utilizzate nella mastoplastica additiva e sarà in grado di consigliare la tipologia di protesi più adatta a raggiungere il risultato desiderato.
Tutte le protesi utilizzate sono protesi di silicone di ultima generazione prodotte dalle migliori aziende farmaceutiche (Allergan, Mentor e Silimed). Solo queste protesi, infatti, sono garantite per tutta la vitadella paziente* e vanno incontro ad un numero minore di complicanze.
Oggigiorno, infatti, non è più necessario sostituire le protesi dopo 10 anni dall'impianto a meno che la paziente desideri cambiare la forma e/o il volume del proprio seno o siano insorte rare complicanze quali la contrattura capsulare, ossia il rigetto della protesi da parte dell’organismo.
Le protesi mammarie possono essere di forma anatomica (“a goccia”) oppure rotonda (protesi piu’ tradizionali) e di volume variabile da un minimo di 100 cc. a oltre 700 cc.
IN CHE COSA CONSISTE L'INTERVENTO DI MASTOPLASTICA ADDITIVA?L’intervento di mastoplastica additiva è un’intervento di chirurgia plastica che dura in media 30-60 minuti e si esegue in anestesia locale con sedazione (ciò significa che la paziente è sveglia, ma non sente dolore) oppure in anestestia totale, in regime di day hospital e più raramente con ricovero in clinica per una o due notti*.
Tecnicamente, l'operazione di mastoplastica additiva prevede l’inserimento della protesi attraverso piccole incisioni nel contorno dell’areola, o nella piega sottomammaria o nella regione ascellare. La protesi può essere posizionata al di sotto del muscolo grande pettorale, o al di sotto della ghiandola mammaria o in una posizione intermedia (tecnica denominata “Dual plane”). Le piccole incisioni risulteranno quasi invisibili ad occhio nudo.
QUAL E' IL DECORSO POST-OPERATORIO?Al termine dell’intervento, è richiesto alla paziente di indossare un reggiseno contenitivo e di stare a completo riposo per almeno 48 ore. Il gonfiore e le ecchimosi che potranno comparire sono assolutamente normali e scompariranno dopo pochi giorni. Gradualmente la paziente potrà ritornare alle proprie attività quotidiane e lavorative. L'attività sportiva potrà essere ripresa dopo circa 3-4 settimane dall'operazione*.
Il risultato che si ottiene con l’intervento di mastoplastica additiva è di norma molto apprezzato dalle pazienti perché, si ottiene un senomolto naturale e armonioso.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
MASTOPLASTICA RIDUTTIVA RIDUZIONE DEL SENOCOS'E' LA MASTOPLASTICA RIDUTTIVA?La mastoplastica riduttiva è forse il primo intervento nella storia della chirurgia estetica del seno e, a tutt'oggi, è quello per il quale esistono il maggior numero di tecniche e varianti. L’intervento di mastoplastica riduttiva si pratica allo scopo di ridurre il volume del seno, sia per motivi estetici che funzionali.
Un seno troppo grande, infatti, può essere causa di numerosi disagi come forti mal di schiena, difetti posturali, limitazioni nell'attività sportiva e/o problemi di natura psicologica aventi ripercussioni sulla vita sociale e sessuale della paziente.
La mastoplastica riduttiva consente di porre fine a queste problematiche, regalando alla paziente un seno più piccolo e tonico che le permetterà di vivere in armonia con se stessa e con gli altri.
CHI PUO' OPERARSI?Le pazienti che di norma si rivolgono al Chirurgo Plastico per un'operazione di mastoplastica riduttiva sono donne il cui seno troppo voluminoso e cadente causa loro dolore alla schiena, problemi respiratori o dolori al seno dovuti al suo peso eccessivo o che vivono un disagio psicologico dovuto alla non accettazione del proprio fisico o alle limitazioni che un seno troppo grande può comportare in alcuni ambiti lavorativi e sportivi.
Non esistono limiti di età per sottoporsi a questo tipo di operazione chirurgica. Anche le ragazze che non hanno ancora raggiunto la maggiore età possono sottoporsi ad un intervento di riduzione del seno purché la ghiandola mammaria abbia raggiunto il suo completo sviluppo.
IN CHE COSA CONSISTE LA VISITA PRE-OPERATORIA?La visita rappresenta il momento d’incontro tra i desideri della paziente e le concrete possibilità di realizzarli. Durante la visita il Chirurgo Plastico grazie alla sua lunga esperienza e professionalità, potrà illustrarvi le più moderne tecniche di chirurgia estetica atte a risolvere la vostra problematica.
Durante la visita, infatti, il Chirurgo Plastico valuterà la forma del seno e del capezzolo per concordare con voi la tecnica chirurgica più idonea per ridurne il volume e, nei casi di un seno cadente e svuotato, per dargli una forma più tonica e giovanile. In tal caso, oltre alla mastoplastica, potrebbe essere necessario praticare una mastopessi o un lipofilling.
Nel corso della visita, inoltre, il Chirurgo Plastico farà un’attenta anamnesi per conoscere le vostre condizioni di salute e vi consiglierà esami specifici, come la mammografia, da effettuare prima dell’intervento.
IN CHE COSA CONSISTE L'INTERVENTO DI MASTOPLASTICA RIDUTTIVA?L’intervento di mastoplastica è un intervento estremamente personalizzato: ogni seno è differente da un altro e, conseguentemente, anche il volume da ridurre e la forma da raggiungere è piuttosto variabile. Questi fattori influenzano la durata dell’intervento chirurgico che, normalmente, viene eseguito in un’ora e mezzo, ma può talvolta durare anche tre ore*.
Tutti gli interventi vengono eseguiti in anestesia generale e in regime di day hospital o con una notte di ricovero in clinica.
Durante l'operazione, il chirurgo pratica tre incisioni: la prima attorno all'areola, la seconda dall'areola fino alla piega sottomammaria e la terza lungo la piega sottomammaria. Le tre incisioni permetteranno di eliminare il tessuto in eccesso e di riposizionare l’areola.
Le cicatrici originate da queste tre incisioni saranno permanenti, ma sia il reggiseno sia il costume di bagno le nasconderanno adeguatamente.
Di regola, la mastoplastica riduttiva non preclude un futuro allattamento*.
QUAL E' IL DECORSO POST-OPERATORIO?Il decorso post-operatorio previsto per un'operazione chirurgica di mastoplastica riduttiva prevede assoluto riposo per i primi 2 giorni, durante i quali il seno sarà bendato e sostenuto da un particolare reggiseno contenitivo, e successiva ripresa della normale attività quotidiana e lavorativa dopo circa una settimana.Si consiglia di non guidare per i primi 3-4 giorni e di sospendere l’attività sportiva per un mese. Il risultato estetico sarà apprezzabile fin dai primi giorni, ma la forma definitiva del seno si potrà ammirare solo a distanza di 3-6 mesi, dopo i normali processi di guarigione dei tessuti*.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
MASTOPESSI RISOLLEVAMENTO DEL SENOCOS'E' LA MASTOPESSI?La mastopessi è un intervento di chirurgia plastica che ha la scopo di risollevare il seno cadente eliminando il tessuto cutaneo in eccesso e riportando la mammella nella sua posizione originaria. Comunemente noto anche come lifting del seno, questo tipo di operazione chirurgica corregge gli inestetismi causati da una o più gravidanze, da un dimagrimento eccessivamente rapido o dal naturale invecchiamento, consentendo al seno di tornare ad essere più compatto e sollevato.
Il Chirurgo Plastico consiglia spesso di associare a questa metodica l'impianto di protesi mammarie che permettono di ridare pienezza e volume al seno, conferendogli un aspetto più tonico e giovanile.
CHI PUO' OPERARSI?Non vi sono limiti di età per sottoporsi alla mastopessi, ma è consigliato rimandare l’intervento se si ha in programma di avere un figlio. La gravidanza e l’allattamento, infatti, potrebbero compromettere i risultati di questo intervento chirurgico e riportare il seno ad una “caduta” verso il basso. Inoltre, è preferibile sempre attendere il completo sviluppo del seno, che avviene al termine della fase adolescenziale, onde evitare il rischio, seppure raro, di mastopessi "precoci".
La mastopessi è particolarmente indicata per le donne che hanno un seno piccolo e, quindi, non particolarmente soggetto alla forza di gravità. Coloro che hanno un seno abbondante rischierebbero di vedere vanificati gli effetti dell'operazione a causa della gravità di cui un seno grande risente. In tali casi, infatti, è più indicato un intervento di mastoplastica riduttiva associato a mastopessi.
IN CHE COSA CONSISTE LA VISITA PRE-OPERATORIA?La visita pre-operatoria permette al Professore di valutare la vostra conformazione fisica, i vostri desideri e le vostre aspettative, al fine di concordare con lui il risultato da raggiungere e definire la procedura chirurgica più adatta al vostro caso. Qualora, infatti, il seno abbia perso totalmente il suo volume, la mastopessi potrebbe non essere sufficiente e si renderebbe quindi necessario l’utilizzo di una protesi mammaria di sostegno o, eventualmente, di un pò di lipofilling.
Durante la visita, il Chirurgo Plastico avrà cura, inoltre, di valutare le vostre condizioni di salute e di prescrivervi gli opportuni esami (ad esempio la mammografia) al fine di avere un quadro clinico completo.
IN CHE COSA CONSISTE L'INTERVENTO DI MASTOPESSI?La mastopessi è un intervento molto personalizzato e quindi, come tale, può avere una durata variabile, da un minimo di un’ora e mezzo fino ad un massimo di 3 ore. L'operazione viene normalmente eseguita in anestesia generale con una notte di ricovero. Nel caso di piccole mastopessi, l’anestesista e il chirurgo potrebbero concordare di eseguire l’intervento chirurgico in anestesia locale con sedazione e in regime di day-hospital*.
Le cicatrici conseguenti all'intervento saranno permanenti, ma rimarranno comunque sempre nascoste all'interno del reggiseno o del costume da bagno.
QUAL E' IL DECORSO POST-OPERATORIO?Il Chirurgo Plastico consiglia alle proprie pazienti un assoluto riposo nelle 48 ore successive all’intervento di mastopessi. Il gonfiore e le ecchimosi che potranno comparire sono del tutto normali e andranno attenuandosi con il passare dei giorni. Dopo il terzo giorno la paziente potrà tornare a svolgere le proprie attività quotidiane evitando, però, qualsiasi tipo di sforzo. Dopo 7-10 giorni dall'operazione sarà possibile riprendere il proprio lavoro, purché non eccessivamente faticoso, mentre per l’attività sportiva sarà opportuno attendere almeno 3-4 settimane. Il risultato della mastopessi è di norma molto soddisfacente, ma è bene sottolineare che la sua durata è condizionata dallo stile di vita della paziente, dal naturale invecchiamento dei tessuti e dagli effetti della gravità*.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
GINECOMASTIA CHIRURGIA DEL SENO MASCHILECOS'E' LA GINECOMASTIA?Dal greco ghynaiko- ‘gineco-’ e masthós ‘mammella’, questa parola composta significa letteralmente "uomo con mammelle da donna". Il termine ginecomastia indica infatti la presenza nell'uomo di una ghiandola mammaria ipersviluppata.
L'origine della ginecomastia è nella maggior parte dei casi sconosciuta e dipende di norma da tre fattori:
- uno sviluppo eccessivo del tessuto ghiandolare (si parla in questi casi di ginecomastia vera).
- uno sviluppo eccessivo sia del tessuto ghiandolare che del tessuto adiposo (si parla in questi casi di ginecomastia mista ed è sicuramente la forma più diffusa).
- uno sviluppo eccessivo del solo tessuto adiposo (si parla in questi casi di ginecomastia falsa).
CHI PUO' OPERARSI?L’intervento di ginecomastia può essere eseguito a qualunque età. Il Chirurgo Plastico consiglia comunque sempre di attendere la conclusione della fase puberale in cui, anche negli uomini, è normale l’ingrossamento della ghiandola mammaria. E' inoltre sconsigliato agli uomini affetti da obesità di ricorrere all'intervento chirurgico senza prima essersi sottoposti ad una dieta alimentare e aver quindi appurato se la ginecomastia è reale o se invece è data solo da un eccessivo accumulo di adipe.
IN CHE COSA CONSISTE LA VISITA PRE-OPERATORIA?Nel corso della visita pre-operatoria, il Chirurgo Plastico verificherà le condizioni di salute generali del paziente al fine di escludere la presenza di problemi cardiocircolatori, di coagulazione e cicatrizzazione nonché eventuali alterazioni quali la pressione alta. Durante la visita, inoltre, sarà cura del chirurgo illustrare al paziente l’intervento chirurgico più adatto alla sua situazione (valutando forma e dimensioni del seno, dell'areola e del capezzolo) al fine di raggiungere un risultato estetico che, oltre a migliorare l’aspetto fisico del paziente, gli consente spesso di superare anche difficoltà legate alla sfera privata e sociale.
IN CHE COSA CONSISTE L'INTERVENTO DI GINECOMASTIA?Nel corso dell'operazione chirurgica di ginecomastia il chirurgo praticherà generalmente un'incisione intorno all'areola e nella maggior parte dei casi viene anche associata una liposuzione della regione mammaria. L’intervento viene praticato di norma in regime di day hospital, in anestesia locale con sedazione o in anestesia generale. L'operazione dura 1 o 2 ore, non è doloroso e termina con una piccola medicazione*.
QUAL E' IL DECORSO POST-OPERATORIO?Nei due giorni successivi all'intervento il riposo è d’obbligo. Il paziente dovrà indossare un corpetto contenitivo per circa un mese. A partire dal terzo giorno il paziente potrà riprendere le sue normali attività evitando qualsiasi sforzo. Dopo una settimana, dieci giorni al massimo, sarà possibile riprendere l’attività lavorativa e dopo quattro settimane anche quella sportiva*.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
Chirurgia intima femminile
Ringiovanimento soft della vulva
I tessuti molli della regione vulvare e pubica possono dopo parto, invecchiamento fisiologico, dimagramento assumere un aspetto rilassato e atrofico, Ridare turgore alle parti intime è possibile anche senza ricorrere al bisturi.
Si possono riempire il monte di Venere, le grandi e piccole labbra, l’ostio vaginale, il clitoride G-spot attraverso micro-iniezioni di acido ialuronico a livello sottocutaneo e sottomucoso.
L’acido ialuronico è riassorbibile, è lo stesso che adoperiamo per il viso per volumizzare labbra e zigomi, oppure quello per riempire depressioni del corpo o sollevare i glutei. La tecnica prevede l’applicazione locale di una crema anestetica circa un’ora prima del trattamento, alcuni filler contengono l’anestetico locale. Sono necessari trattamenti periodici. Il risultato estetico è immediato.
Ringiovanimento chirurgico della vulva.
Per chirurgia intima si intende un variegato elenco di operazioni sui genitali esterni sia maschili che femminili.
Per la donna la chirurgia estetica intima rappresenta un modo per modificare e migliorare l’aspetto esteriore delle zone intime dal pube al perineo (monte di Venere, piccole e grandi labbra, clitoride, imene, ostio vaginale).
Ha una funzione intrinsecamente estetica, che in alcuni casi può ridurre alcuni disagi (come avere delle labbra ipertrofiche evidenti anche con slip e costumi da bagno oppure migliorare briglie aderenziali o condizioni di atrofia della mucosa vaginale) e può aiutare a ridare sicurezza nel piacere sessuale, dal punto di punto di vista più psicologico che funzionale.
Labioplastica
Riduzione delle piccole (interne) labbra: esistono tecniche diverse per ridimensionare e riportare i lembi ipertrofici e sporgenti ad una altezza corretta. È un intervento delicato che necessita di competenza.
A volte alcune donne chiedono di ridurre labbra che sono normali: la riduzione deve essere conservativa per lasciare alle piccole labbra la loro funzione di proteggere l’ingresso della vagina. Le incisioni non sono visibili. Operazione ambulatoriale, in anestesia locale.
Aumento delle grandi labbra.
Per invecchiamento e dopo parto queste labbra, che separano i genitali dalle cosce, possono ridursi di volume e turgore. Il lipofilling, il trasferimento del proprio tessuto adiposo mediante iniezioni di cannule di pochi millimetri migliorano forma e volume alle grandi labbra.
Riduzione delle grandi labbra.
Uno sviluppo eccessivo di queste labbra può creare disturbi fisici alle donne giovani. Chirurgicamente, con opportune incisioni, è possibile la riduzione di esse. È più raro delle condizioni precedenti.
Imenoplastica.
La ricostruzione dell’imene ha lo scopo di riparare le membrane mucose dell’ostio vaginale. Come? Riparando i resti dell’imene originale oppure ricreandone uno.
Aumento del punto G (G-spot).
Consiste nell’applicazione di grasso proprio (micro-lipofilling) o di materiale inerte sintetico come il filler a base di acido ialuronico. Può aumentare la sensibilità clitoridea ma è bene considerare prima una consulenza con uno specialista in sessuologia.
Vaginoplastica.
La vaginoplastica è un intervento che serve a ridurre un rilassamento della vagina e dilatazioni dell’ostio vaginale. È spesso correlato a problemi funzionali, come il prolasso e la incintinenza urinaria. È di competenza dello specialista in ginecologia e ostetricia.

Il CUP (Centro Unificato di Prenotazione) dell'ISME-ISTITUTO MEDICO EUROPEO di Palermo nasce con lo scopo di garantire al paziente un servizio efficiente per la prenotazione di prestazioni sanitarie.
Il servizio consente di stabilire una comunicazione efficace e diretta tra il paziente e le prestazioni specialistiche che la nostra strutture sanitaria offre
Cosa serve per fare una prenotazione?
•.☎️Telefonicamente Attraverso CUP 091324250
Lunedì e Venerdì
dalle ore 08:30 alle ore 20:00;
Sabato
dalle ore 09:00 alle ore 18:00.
Come si può annullare una prenotazione?Per annullare una prenotazione, almeno tre giorni prima dell'appuntamento, si può:

ISME - ISTITUTO MEDICO EUROPEO
Via Ruggero Settimo, 55 - 90139 Palermo
Tel: ☎️. 091324250
Cell: 📳 3292831438
Website:
www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com
www.istitutomedicoeuropeo.net
Email:
[email protected]
ISME - ISTITUTO MEDICO EUROPEO Convenzionato SSN Servizio Sanitario Nazionale
Via Ruggero Settimo, 55 - 90139 Palermo
Tel: 091.324250 - 091.6090823
Cell: 329.2831438-351.9373449
www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com www.istitutomedicoeuropeo.net www.istitutomedicoeuropeo.org
[email protected]
Allergologia Audiologia Chirurgia Ambulatoriale Chirurgia Generale Chirurgia Plastica Dermatologia Foniatria Ginecologia e Ostetricia Oculistica Otorinolaringoiatria
Servizio Sanitario Nazionale

Chirurgia Plastica Ricostruttiva ed Estetica Convenzionata SSN chirurgia plastica convenzionata palermo, chirurgia plastica palermo, Convenzioni SSN,visita chirurgia plastica convenzionata
L’ ISME Istituto Medico Europeo, si propone di fornire un servizio medico ad elevati standard di qualità e d’eccellenza anche in regime di convenzione SSN | SSR.
La struttura Medica è ubicata in una zona centralissima di Palermo,Via Ruggero Settimo 55 facilmente accessibile e fornita di parcheggi.
La chirurgia plastica è una delle branche medico specialistiche convenzionate con il SSN | SSR .
il laboratorio di chirurgia plastica è comunque disponibile anche a fornire prestazioni senza obbligo di prescrizione medica.
La visita di Chirurgia Plastica è un passaggio importante per chi deve o vuole sottoporsi a un intervento di chirurgia plastica, estetica o ricostruttiva (del viso, del corpo, del seno) o altri trattamenti estetici, perché permette di individuare come e dove intervenire, di esporre allo specialista le proprie richieste, le proprie attese e i propri dubbi, di conoscere le procedure chirurgiche, di ottenere risposte circa il comportamento da tenere dopo l’intervento, di essere consapevole dei rischi e dei risultati possibili.
La visita, che avviene avendo cura della riservatezza e della privacy del paziente, è utile anche per la pianificazione dei tempi, degli esami da svolgere e per l’inserimento del paziente nella lista d’attesa.
Nel corso della visita lo specialista indica e prescrive anche tutti gli esami preparatori a cui il paziente deve sottoporsi per garantire la sicurezza dell’intervento.
Il paziente viene accolto da un team di specialisti che in un primo momento raccoglie il maggior numero di informazioni sulla storia e sullo stile di vita dell’assistito: alimentazione, vizio del fumo, livello di attività fisica e di sedentarietà, malattie precedenti, eventuali patologie in corso, interventi precedenti, casi in famiglia di patologie simili, interventi precedenti, assunzione di farmaci.
Si passa poi alla visita approfondita e accurata per valutare l’entità e il grado del difetto. In questa fase lo specialista discute con il paziente le sue attese e i suoi dubbi, risponde alle sue domande e valuta le motivazioni psicologiche alla base della richiesta.
Successivamente vengono prescritti tutti i test di laboratorio utili (esami del sangue, esami radiologici, esami cardiologici) e altri eventuali per i pazienti che necessitano di approfondimenti diagnostici prima dell’intervento.
Non sono previste norme di preparazione, il paziente è invitato a portare con sé eventuali esami effettuati su richiesta del proprio medico curante e un promemoria in cui sono indicati tutti i farmaci che sta assumendo.
L’ISME ISTITUTO MEDICO EUROPEO dispone di un ambulatorio chirurgico costruito con impiantistica moderna ed attrezzato con apparecchiature di monitoraggio ed assistenza che lo rendono sicuro.
Questa struttura nasce per l’esecuzione della chirurgia ambulatoriale, la quale comprende procedure sia diagnostiche che terapeutiche che non richiedono ricovero post-operatorio.
Il chiurugo valuterà, caso per caso quando eseguiere interventi con la semplice anestesia locale.
Prima di ogni intervento chirurgico il paziente deve eseguire gli esami preoperatori che verranno poi valutati dal chirurgo.
Al termine della procedura chirurgica il paziente viene tenuto in osservazione per il tempo necessario e successivamente dimesso con le indicazioni terapeutiche domiciliari.
La chirurgia plastica a carico del S.S.N.
Servizio Sanitario Nazionale
897CP-VISITA GENERALE CHIRURGICA PLASTICA

La prestazione Visita Generale Chirurgica Plastica rientra nell'AREA DELLE VISITE SPECIALISTICHEe viene erogata in convenzione con il Servizio Sanitario Nazionale ( codice 897CP, tariffa € 20,66 e € 10 di ticket della ricetta ) negli ambulatori convenzionati con il SSN
8901CP - VISITA CHIRURGICA PLASTICA DI
CONTROLLO

La prestazione di Visita Chirurgica Plastica Di Controllo rientra nell'AREA DELLE VISITE SPECIALISTICHE e viene erogata in convenzione con il Servizio Sanitario Nazionale ( Codice 8901CP, tariffa € 12,91 ed € 10 di ticket della ricetta per i paganti Ticket e nessun costo di Tariffa e Ticket per gli Esenti Ticket ) negli ambulatori convenzionati con il SSN.
INTERVENTI DI CHIRURGIA PLASTICA AMBULATORIALE CONVENZIONATI SSN SERVIZIO SANITARIO NAZIONALE
•INFILTRAZIONE DI CHELOIDE
•RIMOZIONE ASPORTATIVA DI FERITA, INFEZIONE O USTIONE
•CHEMIOCHIRURGIA DELLA CUTE
•DERMOABRASIONE
•ASPORTAZIONE RADICALE DI LESIONE DELLA CUTE
•SUTURA ESTETICA DI FERITA DEL VOLTO
•SUTURA ESTETICA DI FERITA IN ALTRI DISTRETTI DEL CORPO
•ALTRA SUTURA ESTETICA DI FERITA IN ALTRI DISTRETTI DEL CORPO
•INNESTO CUTANEO, NAS
•INNESTO DI CUTE A PIENO SPESSORE NELLA MANO
•ALTRO INNESTO DI CUTE NELLA MANO
•ALLESTIMENTO E PREPARAZIONE DI LEMBI PEDUNCOLATI
•AVANZAMENTO DI LEMBO PEDUNCOLATO
•TRASFERIMENTO DI LEMBO PEDUNCOLATO SULLA MANO
•TRASFERIMENTO DI LEMBO PEDUNCOLATO IN ALTRE SEDI
•REVISIONE DI LEMBO PEDUNCOLATO
•CORREZIONE DI CICATRICE O BRIGLIA RETRATTILE DELLA CUTE
•VISITA CHIRURGIA PLASTICA DI CONTROLLO •VISITA GENERALE CHIRURGICA PLASTICA
•MEDICAZIONE DI USTIONI
INTERVENTI DI CHIRURGIA PLASTICA RICOSTRUTTIVA
CONVENZIONATI SSN
SERVIZIO SANITARIO NAZIONALE
La chirurgia plastica convenzionata o mutuabile comprende tutti gli interventi che possono essere eseguiti a carico del Sistema Sanitario Nazionale senza spese da parte del paziente. Perchè un intervento di chirurgia plastica possa essere mutuabile, ovvero in convenzione con il SSN occorre che si verifichino determinate condizioni, infatti non tutti gli interventi possono essere mutuabili.
Quando un intervento di chirurgia plastica è mutuabile
L’intervento per essere mutuabile dev’essere funzionale, ovvero modificare la funzione e la funzionalità dell’organo che erano compromesse prima dell’intervento.
Quando l’intervento non riguarda alcuna componenete funzionale, ma solamente l’estetica (senza quindi implicazioni patologiche o funzionali) l’intervento non è mutuabile.
Un esempio è quello della rinoplastica rispetto alla settoplastica.
L’intervento di settoplastica (correzione del setto nasale deviato con le conseguenti difficoltà respiratorie) è mutuabile, ma invece l’intervento di rinoplastica (correzione dei difetti estetici del naso) non lo è.
Solitamente gli interventi in convenzione con il SSN vengono eseguiti presso gli Ospedali pubblici o Policlinicioppure presso strutture private come l’ISTITUTO EUROPEO DI CHIRURGIA PLASTICA, struttura convenzionate con il Sistema Sanitario Nazionale
È possibile effettuare a carico del Servizio Sanitario Nazionale alcuni interventi che si avvalgono delle tecniche proprie della Chirurgia Estetica ma finalizzati a trattare condizioni conseguenti a incidenti, malattie o malformazioni, che determinino uno stato di malattia; in particolare:
• Blefaroplastica, qualora l’eccesso di cute palpebrale provochi una limitazione del campo visivo superiore al 60% (certificata da uno Specialista in Oculistica)
• Rinoplastica, qualora la deformità della piramide nasale sia conseguente a malformazioni congenite (es. labiopalatoschisi)
• Mastoplastica additiva, per la correzione di gravi deformità della mammella, congenite o post-traumatiche, per ricostruire la mammella post-mastectomia oppure per adeguare la mammella controlaterale nella ricostruzione mammaria
• Mastopessi, nei casi di ptosi di grado elevato in postumi di obesità ovvero per adeguare la mammella controlaterale nella ricostruzione mammaria
• Mastoplastica riduttiva, laddove vi siano problemi di statica vertebrale e di eccessivo carico articolare dovuti al peso delle mammelle, certificati da uno Specialista in Ortopedia o Fisiatria, in donne di peso corporeo nella norma (Body Mass Index inferiore o uguale a 35 oppure per adeguare la mammella controlaterale nella ricostruzione mammaria
• Addominoplastica, qualora sia presente un’erniazione della parete addominale, ovvero in presenza di un ampio grembiule cutaneo-adiposo sede di ulcere croniche o che rappresenti un’importante limitazione alla deambulazione, certificata da uno Specialista in Ortopedia o Fisiatria
• Lipoaspirazione, per il trattamento di lipomi, linfedemi e gravi lipodistrofie
• Lipofilling, per il trattamento di deformità postraumatiche, congenite o per il trattamento di radiodermiti croniche.
• Ricostruzione del capillizio, nei casi in cui l’alopecia non sia ordinariamente occultabile dai capelli residui e sia conseguente a traumi, ustioni o asportazione di neoplasie.
Chirurgia Plastica Ambulatoriale Convenzionata SSN
Servizio Sanitario Nazionale
La Chirurgia Plastica Ambulatoriale Convenzionata SSN Servizio Sanitario Nazionale,si occupa di risolvere patologie chirurgiche attraverso piccoli interventi della durata solitamente inferiore ai 30-40 min, eseguiti in anestesia locale, che non richiedono un ricovero. Il paziente infatti dopo circa un’ora può abbandonare la struttura sanitaria in cui l’intervento è stato eseguito.
Le patologie trattate in chirurgia ambulatoriale interessano per la maggior parte la cute ed il tessuto sottocutaneo, tra quelle di più frequente riscontro troviamo:
Lipoma
Neo
Melanoma
Cisti sebacea
Corpo estraneo
Basalioma
Unghia incarnita
Verruca
Lipoma
Il lipoma è un tumore benigno che origina dalle cellule adipose. Può essere isolato oppure in numero superiore ad uno, si parla in tal caso di lipomatosi multipla. Lipomi di dimensioni elevate presentano un rischio seppur molto basso di trasformazione maligna. L’asportazione del lipoma viene solitamente effettuata quando a causa della sede in cui si forma e delle dimensioni raggiunte determina disturbi o anomalie estetiche.
Neo
Per nei o nevi si intendono accumuli abnormi di cellule (dette melanociti) responsabili del colorito della nostra pelle. A seconda delle caratteristiche istologiche si distinguono nevi giunzionali, intradermici e composti. L’importanza dell’osservazione ed identificazione dei nei si spiega con la possibilità che alcuni di essi hanno di andare incontro a trasformazione maligna e svluppare dei melanomi.
Nella prevenzione dei tumori della cute è raccomandabile una visita specialistica dermatologica allo scopo di identificare le lesioni potezialmente pericolose e suscettibili di asportazione chirurgica.
Melanoma
Il melanoma è un tumore maligno che si sviluppa a partire dai melanociti, si ritiene che nella maggior parte dei casi origini nel contesto di lesioni pigmentate (nei) preesistenti. La prognosi di questa malattia varia a seconda dello stadio in cui è effettuata la diagnosi.
Di fronte alla diagnosi certa di melanoma, l’exeresi chirurgica può non essere eseguita in una seduta ambulatoriale a causa della necessità di effettuare un intervento più lungo e demolitivo. Molte volte si giunge alla diagnosi attraverso l’esame microscopico dopo l’asportazione di una lesione cutanea sospetta, in questi casi si rende solitamente necessario il ricorso ad un secondo intervento chirurgico per rimuovere una quantità di tessuto più ampia (radicalizzazione dell’intervento).
Cisti sebacea
Le cisti sebacee sono delle patologie che colpiscono alcune ghiandole cutanee (ghiandole sebacee), appaiono come tumefazioni rotondeggianti dalle quali spesso può fuoriuscire materiale untuoso e maleodorante. Possono infiammarsi e diventare molto dolenti. Le zone più colpite sono rappresentate da dorso e dal cuio capelluto. L’exeresi chirurgica non presenta di solito difficoltà e può essere effettuata sul cuoio capelluto anche senza l’obbligo di radere a zero un’ampia area.
Corpo estraneo
La presenza di piccoli corpi estranei è molto comune nella cute e nel tessuto sottocutaneo. Di solito sono costituiti da frammenti di vetro, schegge di legno o spine di vegetali che possono penetrare nei tegumenti (più frequentemente nelle regioni del volto e degli arti superiori). La presenza di questo materiale estraneo fa sì che l’organismo cerchi di isolarlo, rivestendolo di una capsula di materiale fibroso (granuloma da corpo estraneo).
A volte la presenza del corpo estraneo è totalmente asintomatica ed è percepibile soltanto con la palpazione in cui si manifesta come un piccolo nodulo di consistenza dura. In alcuni casi, specialmente se situato in zone ricche di terminazioni nervose, nelle adiacenze di piani ossei o superfici articolari, il corpo estraneo può provocare dolore e richiedere quindi un’asportazione chirurgica.
La rimozione del corpo estraneo è di norma un intervento effettuabile in anestesia locale ed in breve tempo, l’unica difficoltà può essere rappresentata talvolta dalle piccole dimensioni dello stesso che ne rendono difficile la percezione e l’individuazione.
Basalioma
Il basalioma o epitelioma basocellulare rappresenta il più frequente tumore maligno della pelle. Si localizza più frequentemente a livello del volto. Fortunatamente la malignità di questa neoplasia è espressa soltanto come invasione locale e sono rarissime le metastasi a distanza. Laddove è possibile la migliore terpia è rappresentata dall’escissione chirurgica.
Unghia incarnita
L’onicocriptosi, comunemente indicata con il termine unghia incarnita, è una patologia che colpisce più frequentemente il primo dito del piede: l’alluce.
Spesso è causata da errata esecuzione dell’igiene del piede o dall’utilizzo di calzature troppo strette che causano un trauma ripetuto in questa zona. Nelle fasi iniziali la malattia può regredire sollevando i margini ungueali e sottoponendosi a frequenti pediluvi. Nei casi più avanzati è necessario un piccolo intervento chirurgico condotto in anestesia locale. Lo scopo dell’intervento è quello di asportare il granuloma, che sovente accompagna l’onicocriptosi di vecchia data, ed una piccola parte di unghia insieme alla corrispondente matrice ungueale. In alcune ,non frequenti, circostanze può rendersi necessaria l’asportazione totale dell’unghia.
Verruca
La verruca volgare è una lesione che coinvolge frequentemente le regioni dorsali delle mani, palmoplantari di mani e viso ed il volto. Fa un’origine infettiva lagata ad un virus del tipo Papova. Il trattamento è molto variabile e può andare dall’utilizzo di caustici, alla termocauterizzazione con laser, alla diatermocoaculazione. Va distinta dalla verruca volgare la verruca seborroica che rappresenta un tumore benigno della cute.
Molte lesioni anti estetiche, tumori cutanei o brutte cicatrici possono essere trattati con interventi chirurgici ambulatoriali. In ambiente ambulatoriale si praticano interventi veloci, eseguiti in anestesia locale che consentono tempi di recupero molto veloci.
ABLAZIONE DI LESIONI CUTANEE ANTIESTETICHE
L’asportazione di molte lesioni cutanee prive di significato patologico e quindi benigne (angioma ,xantelasma,cheratiti seborroica,verruca volgare,nevo ,fibroma) può essere eseguita in modo non chirurgico e quindi senza dover fare incisioni o mettere punti di sutura. Attraverso la diatermocoagulazione con bisturi elettrico, lo shaving o l’ablazione laser è possibile nella maggior parte dei casi eliminare la lesione antiestetica con un singolo trattamento, senza lasciare alcun segno visibile
ASPORTAZIONE DI LESIONI CUTANEE BENIGNE
Lesioni antiestetiche quali il neo semplice, il grosso neo congenito, il lipoma o la cisti sebacea, pur generalmente prive di significato patologico (e quindi benigne), possono essere asportate chirurgicamente per motivi estetici. A seconda della dimensione originaria della lesione può essere sufficiente un singolo intervento di chirurgia plastica o può esserne necessario più d’uno a distanza di tempo. Nella maggior parte dei casi il risultato è una cicatrice lineare estetica
ASPORTAZIONE DI TUMORI CUTANEI MALIGNII tumori della pelle (es: carcinoma squamoso o spinalioma; carcinoma basocellulare o basalioma;nevo displastico; melanoma maligno; sarcoma;etc..) devono essere asportati chirurgicamente per una corretta radicalità. L’esame istologico (ossia lo studio al microscopio del tumore della pelle) dà inoltre la certezza diagnostica, la descrizione del grado di malignità e consente di impostare eventuali successive terapie e/o controlli. L’asportazione chirurgica di questi tumori cutanei richiede una tecnica accurata e radicale. La chiusura del difetto creato dall’asportazione può essere ottenuta, in mani capaci, con una sutura lineare molto estetica. Le cicatrici sono generalmente molto poco visibili (specie nel volto) e collocate lungo pieghe e rughe naturali della pelle. Per tumori della pelle di dimensioni maggiori l’asportazione richiede tecniche di chirurgia plastica più complesse come la rotazione di lembi di pelle o l’utilizzo di innesti cutanei.
CORREZIONE CICATRICI
Una brutta cicatrice (esito di trauma o di intervento chirurgico) può esserlo per diversi motivi. Lacicatrice ipertrofica è rilevata rispetto alla superficie della pelle (nei casi più gravi si parla di cheloide). La cicatrice diastasata invece e molto larga in quanto la ferita è guarita sotto tensione.
La brutta cicatrice può essere trattata efficacemente entro i primi 6-12 mesi attraverso opportune infiltrazioni di cortisone che consentono un assottigliamento cutaneo e un ammorbidimento del cordone cicatriziale. Le cicatrici di vecchia data, ormai stabilizzate, possono essere trattate solo attraverso l’asportazione chirurgica e l’esecuzione di una nuova sutura estetica. Nei casi più complessi si può ricorrere a tecniche chirurgiche più complesse (plastica a “Z”, plastica a “W”) o al resurfacing tramite la dermoabrasione.
Gli interventi
- MEDICINA ESTETICA
- Acido Ialuronico
- Acido Glicolico
- Biostimolazione
- Biorivitalizzazione
- Collagene
- Rimodellamento Labbra
- Lifting non Chirurgico
- Peeling Chimico
- Tossina Botulinica
- Dermoabrasione
- Ringiovanimento Laser CO2
- Skin Needling
- CHIRURGIA ESTETICA DEL VISO
- Blefaroplastica
- Lifting del Viso
- Minilifting del Viso
- LIFTING Endoscopico
- Lipofilling del Viso
- Protesi e Filler Zigomi Malaroplastica
- Labioplastica o Cheiloplastica
- Mentoplastica
- Otoplastica
- Profiloplastica (Naso,Bocca,Mento)
- Rinoplastica
- Rinoplastica con solo Rinofiller
- Rinosettoplastica
- Rimodellamento della Punnta Nasale
- Rimodellamento del Dorso Nasale
- CHIRURGIA ESTETICA DEL CORPO
- Addominoplastica
- Liposuzione
- Lipoaspirazione
- Liposcultura
- Lifting delle Braccia
- Lifting delle Gambe
- Gluteoplastica
- Torsoplastica
- Vaginoplastica
- Alluce Valgo
- Dita a Martello
- Rimodellamento Ombelico
- Rimodellamento delle Ginocchia
- Rimodellamento delle Caviglie
- Rimodellamento dei Polpacci
- CHIRURGIA ESTETICA DEL SENO
- Mastoplastica Additiva con Protesi
- Mastoplastica Additiva senza Protesi
- Mastoplastica Additiva Senza Cicatrici Visibili Endoscopica
- Mastopessi Rimodellamento Mammario
- Mastoplastica Riduttiva
- Ginecomastia
- Rimodellamento Capezzoli
- CHIRUGIA PLASTICA RICOSTRUTTIVA
- Chirurgia Intima
- Cicatrici
- Ricostruzione Mammaria
- Traumi
- Malformazioni
- Oncologia
- Ustioni
MEDICINA ESTETICA
ACIDO IALURONICO - TRATTAMENTO ANTIRUGHE
L’acido ialuronico è uno dei componenti principali del nostro tessuto connettivo; ha lo scopo di tenere unite le cellule e di donare alla pelle un aspetto compatto, giovanile e ben idratato.
Col passare degli anni la quantità di acido ialuronico presente tra le cellule diminuisce, i tessuti perdono di tono, si cominciano a verificare cedimenti dei tessuti e a formarsi le rughe.
Le rughe sono di due tipologie: statiche e dinamiche.
Le rughe statiche sono quelle dovute all'invecchiamento e impoverimento di acido ialuronico nel sottocute. Si chiamano statiche perché sono presenti anche se la mimica del viso non è attiva. Queste rughe possono essere migliorate mediante iniezioni di fillers a base di acido ialuronico.
Le zone maggiormente interessate dalle rughe statiche sono la regione degli zigomi e delle guance, la regione perioculare, quella dei solchi naso-genieni e delle labbra.
Le rughe dinamiche sono quelle invece che sono dovute alla mimica del volto e sono trattate preferibilmente con la tossina botulinica.
L'acido ialuronico utilizzato nei trattamenti di medicina estetica viene sintetizzato in laboratorio con tecniche molto complesse e all'avanguardia.
Esistono sul mercato due famiglie di fillers a base di acido ialuronico:
• L’ acido ialuronico di origine aviaria
• L’ acido ialuronico di origine batterica Streptococcus equi detto anche NASHA (Non-Animal Stabilized Hyaluronic Acid)
Molte aziende producono fillers a base di acido ialuronico. Questo materiale è temporaneo (cioè dura solo alcuni mesi), quindi è completamente riassorbibile, anche se è stato dimostrato da molti lavori scientifici che i pazienti che usano costantemente questi filler hanno un beneficio permanente nel tessuto connettivo per la neoformazione di nuove fibre elastiche e collagene.
La qualità e la durata del prodotto varia anche in funzione del quantitativo di ialuronato (aggregante) e del numero complessivo di molecole di acido ialuronico presenti in 1 ml. Tante più molecole di acido ialuronico sono presenti e tanto più bassa è la percentuale di ialuronato, tanto migliore sarà la resa e la durata del filler. Una fiala di acido ialuronico può avere una durata di 1-2 mesi, 5-6 mesi oppure 1-2 anni.
Le aziende leader in questo settore sono:
• Allergan con i prodotti: Juvederm Hydrate, Juvederm ultra 2, Juvederm ultra 3, Juvederm ultra 4, Juvederm smile, Juvederm Voluma, Juvederm Volift, Juvederm Volbella e il nuovissimo Volite;
• Galderma: Restylane, RestylaneLyft, Restylane Fynesse, Restylane Refyne, Restylane SubQ, Restylane Volyme, Restylane Lips, Restylane Defyne, Restylane Kysse, Restylane Vital e Vital Light;
• l’azienda svizzera Theosyal®: varie linee di acido ialuronico fra cui First lines, Touch up, Global action, Deep lines, Ultra deep, Ultimate, Redensity, Kiss;
Merz: Belotero Hydro, Belotero Soft, Belotero Balance, Belotero Intense, Belotero Volume.
Esistono molte altre aziende sul mercato, ma noi utilizziamo solo i migliori prodotti per garantire al paziente la massima sicurezza e il massimo risultato.
La medicina estetica ha fatto dell’acido ialuronico un suo grande alleato: essendo una molecola naturale, l’acido ialuronico si è dimostrato biocompatibile e molto efficace nel trattamento delle rughe.
Questo prodotto naturale è infatti capace di integrarsi perfettamente nel derma e di ridare al volto e alla labbra quella freschezza e giovinezza che, col tempo, sono andate perdute.
TRATTAMENTI CON L'ACIDO IALURONICO
Noi consigliamo di effettuare dei trattamenti con filler a base di acido ialuronico quando il paziente desidera riempire le rughe statiche del volto, aumentare il volume e la turgidità delle labbra, rimodellare zigomi, guance e mento, ridare tono generale al volto o correggere cicatrici lasciate dall'acne.L’iniezione di acido ialuronico si esegue in corrispondenza delle aree da trattare mediante una piccola siringa munita di un ago sottilissimo che provoca un piccolo fastidio quasi impercettibile, anche perché, all'interno della fiala, è presente dell’anestetico locale.
RISULTATI
L'acido ialuronico permette di ottenere un risultato pressoché immediato e molto soddisfacente. Gli effetti di questo tipo di trattamento non sono permanenti e hanno una durata variabile dai 2 mesi a 1 o 2 anni. Raramente possono verificarsi piccole ecchimosi e lividi nella zona trattata che permangono per 2-3 giorni. Trascorso il periodo di riassorbimento è possibile ripetere il trattamento periodicamente e mantenere quindi il risultato costante nel tempo*.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
BIOSTIMOLAZIONE - RIVITALIZZAZIONE
DEI TESSUTI
BIOSTIMOLAZIONE
La biostimolazione è una tecnica molto utilizzata nell'ambito della medicina estetica moderna in quanto consente di attivare un processo di biorivitalizzazione dei tessuti trattati, in modo particolare delle guance, del mento, della zona perioculare, del collo e del decolleté, attraverso iniezioni nel sottocute di sostanze rivitalizzanti come:
- acido ialuronico a bassa densità
- aminoacidi precursori del collagene, dell'elastina e dei glicosaminoglicani
- vitamine
- rimedi omeopatici
- PDRN (polidesossiribonucleotide)
- gel piastrinico. Il gel piastrinico di ricava dal plasma autologo ed è quindi un elemento assolutamente naturale. Come dice il nome stesso, questo gel è ricco di piastrine e, una volta iniettato nel derma, stimola la produzione di collagene. E' il collagene, poi, a conferire al nostro viso un aspetto più giovane e fresco.
La biostimolazione permette di recuperare la tonicità del volto e del decolleté attraverso piccole iniezioni indolori eseguite in ambulatorio.
Noi ci avvaliamo di questo metodo sia nel trattamento di pazienti giovani (20-30 anni) che vogliono prevenire l’invecchiamento cutaneo, sia nel trattamento di pazienti che hanno superato i 40 anni e la cui pelle è più segnata dall'età e dal fotoinvecchiamento.
RISULTATI
La biostimolazione conferisce alla pelle una maggiore luminosità, compattezza e turgidità fin dal giorno successivo al trattamento. Raramente compaiono ecchimosi e gonfiore nelle aree trattate ma, qualora questo succedesse, si tratta solo di una piccola complicanza destinata a scomparire in pochissimi giorni*.
Il trattamento non ha un effetto permanente e può essere ripetuto una volta ogni 3 mesi per 3-6 volte al massimo. Nella fase successiva "di mantenimento" si potrà effettuare una seduta ogni 6 mesi.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
PEELING TRATTAMENTI DI ESFOLIAZIONE DELLA PELLE
Il peeling è un trattamento di medicina estetica che si basa sull'azione di uno o più agenti chimici esfolianti che levigano la pelle del viso e ne migliorano la compattezza, conferendole un aspetto visibilmente più giovane e luminoso.
I peelings sono indicati per il trattamento delle rughe e delle macchie presenti nel viso e nelle mani, per migliorare gli esiti da acne, per ridare tono alla pelle e per contrastare gli effetti dell’invecchiamento e della gravità.
TIPI DI PEELING
A seconda dei prodotti utilizzati (acido glicolico, acido lattico, fenolo, ecc.), si parla di peeling superficiali, intermedi o profondi.
Dopo avervi visitato, vi indicheremo la tipologia di peeling più adatta al vostro tipo di pelle e quali inestetismi è possibile correggere.
Noi utilizziamo peelings "superficiali" per rimuovere lo strato corneo (ovvero lo strato più superficiale della pelle), per eliminare le rughe più sottili e le piccole macchie, nonché per rendere la pelle più liscia e luminosa. Il trattamento non necessita di alcuna anestesia e deve essere ripetuto a distanza di qualche giorno per un totale di 4-6 sedute. E' possibile ripetere il trattamento ogni 6 mesi*.
I peelings "intermedi" agiscono sia sullo strato corneo che sul derma superficiale, rimuovendo le macchie e le cheratosi e attenuando le rughe medie e profonde, attraverso un processo di esfoliazione che si completa in una settimana. Anche questo trattamento non richiede alcuna anestesia e garantisce un risultato di lunga durata*.
Noi consigliamo peelings "profondi" (Fenolo) solo nei casi in cui l’invecchiamento cutaneo sia molto importante e solo dopo aver verificato che la pelle della paziente sia adatta a questo tipo di trattamento. Questi peelings, infatti, agiscono in profondità eliminando le rughe più profonde, le cicatrici, gli esiti da acne e le macchie più estese. Il trattamento si effettua in anestesia locale con sedazione, in day hospital o con una notte di ricovero in clinica. Al termine è prevista l’applicazione di una fasciatura compressiva per contenere il naturale gonfiore successivo al trattamento. Anche il decorso postoperatorio è più lungo in quanto per ottenere l’effetto desiderato si dovrà attendere la completa desquamazione della pelle, che solitamente avviene nell'arco di 7-10 giorni. Il risultato è duraturo* e può essere paragonato ad un "lifting non chirurgico".
RISULTATI
I risultati estetici e la loro durata variano a seconda della qualità della pelle, dei difetti da correggere e del tipo di peeling praticato. Con tutti i peelings è possibile ottenere un ringiovanimento della pelle e un miglioramento più o meno importante delle rughe e delle imperfezioni della cute*. Consigliamo di ripetere il trattamento a distanza di tempo per mantenere un viso luminoso, giovane e levigato.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
-TOSSINA BOTULINICA
TRATTAMENTO DELLE RUGHE E IPERIDROSICA
La tossina botulinica è una neurotossina prodotta in laboratorio e derivante dal batterio Clostridium Botulinum. E' assolutamente sicura e non pericolosa in quanto completamente disattivata e privata di tutti gli effetti collaterali. I trattamenti medico-estetici a base di tossina botulinica hanno generalmente lo scopo di attenuare per un periodo massimo di circa 6 mesi* le rughe d’espressione (rughe dinamiche), andando ad agire direttamente sui muscoli mimici, impedendo il rilascio temporaneo dell’acetilcolina, una sostanza che il nostro organismo produce e utilizza al fine di trasferire gli impulsi nervosi dalle fibre nervose alle strutture muscolari.
Noi raccomandiamo di utilizzare tossine botuliniche di prima qualità quali: Botox®, Botox
Cosmetic®, Vistabex®, Vistabel®, Dysport®, Azzalure®, Bocouture®, Xeomin®, PurTox®,
NeuroBloc®, Myobloc®, anche se alcuni di questi prodotti non sono ancora autorizzati in Italia.
TRATTAMENTI CHE SI ESEGUONO CON LA TOSSINA BOTULINICA
I trattamenti che noi eseguiamo servendoci della tossina botulinica hanno, nella maggior parte dei casi, lo scopo di attenuare le rughe della parte superiore del volto e del terzo medio.
La tossina botulinica si è rivelata anche particolarmente efficace nel trattamento dell’iperidrosi, ossia l'eccessiva sudorazione di ascelle, mani e piedi*.
RISULTATI
In entrambi i casi (trattamento delle rughe e dell’iperidrosi), i risultati sono ottimi e hanno una durata temporanea che oscilla dai 3 ai 6 mesi a seconda della capacità di riassorbimento del paziente. Al termine di questo periodo, il paziente può scegliere di ripetere il trattamento e garantirsi, quindi, il perdurare del risultato ottenuto*.
L'iniezione della tossina botulinica non necessita di anestesia ed è praticamente indolore*: l’infiltrazione si esegue, infatti, con una siringa dall'ago sottilissimo direttamente nelle aree da trattare.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
CHIRURGIA ESTETICA
ADDOMINOPLASTICA
CHIRURGIA DELL'ADDOME
L’addominoplastica è un intervento di chirurgia estetica consigliato nei casi di mancanza di tonicità dell’addome allo scopo di recuperare un profilo snello. Questo tipo di operazione consente di rimuovere la cute e il grasso in eccesso dalla parte inferiore e superiore dell’addome nonché di tonificare i muscoli della parete addominale migliorando così l’aspetto di una pancia rilassata.
CHI PUO' OPERARSI
L’intervento di addominoplastica è particolarmente richiesto da donne che, a causa dell’età avanzata, di una o più gravidanze, di un dimagrimento drastico o di interventi chirurgici precedenti nella regione addominale, presentano un rilevante accumulo di grasso a livello della pancia o un'eccessiva lassità dei muscoli della parete addominale e una perdita di elasticità cutanea, che non è possibile migliorare né con la dieta né con l'esercizio fisico. L’intervento di addominoplastica non sostituisce in ogni caso un sano regime alimentaree uno stile di vita equilibrato in cui lo sport è assolutamente necessario. Ai pazienti in sovrappeso è quindi consigliato di raggiungere il loro peso forma e solo successivamente di affrontare l'operazione.
VISITA PRE-OPERATORIA
La visita pre-operatoria è assolutamente necessaria perché si possa conoscere il vostro quadro clinico e accertarsi, quindi, che siate in buona salute e possiate affrontare l’intervento. Gli esami di norma consigliati devono escludere la presenza di problemi di coagulazione o di cicatrizzazione e alterazioni, quali la pressione alta, che potrebbero influire sul risultato finale dell'operazione. La visita pre-operatoria vi permetterà inoltre di concordare col chirurgo il tipo di intervento più adatto a voi: qualora, infatti, il tono muscolare e l'elasticità della pelle siano buoni e si desideri rimuovere un accumulo di grasso localizzato nella sola regione addominale, potrebbe essere sufficiente praticare una liposuzione o una liposcultura. Se il deposito di grasso e l'eccesso di pelle sono circoscritti alla zona al di sotto dell'ombelico, è possibile praticare un intervento chirurgico meno complesso denominato miniaddominoplastica. Qualora, invece, l'adipe in eccesso sia localizzato anche nella parte superiore dell'addome e sui fianchi, si dovrà procedere ad un'addominoplastica completa, talvolta unita ad una liposuzione. Se, infine, il deposito di grasso e l'eccesso di pelle si trovano non solo nella regione anteriore dell'addome e sui fianchi, ma anche nella parte posteriore dorsale (generalmente a causa di un'obesità patologica) si renderà necessario eseguire un'addominoplastica circonferenziale.
INTERVENTO DI ADDOMINOPLASTICA
L'addominoplastica è un intervento relativamente doloroso con una durata variabile da una a tre ore. Si esegue generalmente in anestesia generale e il paziente viene ricoverato in clinica per due giorni. Gli interventi meno complessi quali piccole addominoplastiche, miniaddominoplastiche o piccole liposuzioni si eseguono, invece, in regime di day hospital e in anestesia locale o locoregionale*.
DECORSO POST-OPERATORIO
Affinché non ci siano complicazioni di nessun tipo, viene raccomandato ai pazienti di stare a riposo con le gambe flesse e la schiena sollevata per le 48 ore successive all'operazione e di indossare una guaina e delle calze compressive per circa 30 giorni. La normale attività quotidiana, evitando ogni tipo di sforzi, può essere ripresa a partire dal terzo giorno dopo l’intervento. A quattro settimane dall'intervento è possibile riprendere anche l’attività sportiva*.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
LIFTING DEL VISO
Tecnica di chirurgia estetica più praticata al mondo dopo quella di liposuzione. Permette il rimodellamento facciale per eliminare rughe, avvallamenti, migliorare una pelle cadente dando tono e vigore a tutto il volto. La procedura è altamente invasiva e viene pratica da un chirurgo plastico che si serve di un equipe medica e di un’anestetista.
Gli effetti del lifting del viso sono permanentianche se ovviamente il decadimento fisico decorre nuovamente dal momento in cui si termina la procedura chirurgica. Oggi vi descriveremo come avviene l’operazione , quale è la sua durata, quale inestetismi cutanei migliora, chi sono i candidati ideali ed i prezzi di un lifting facciale.
Il candidato ideale per un liftingI migliori candidati per il ringiovanimento facciale hanno innanzitutto un’aspettativa realistica di quello che possono ottenere e sono disposti a seguire le istruzioni pre e post-operatorie fornite dai loro chirurghi plastici. Non c’è un’età minima ma sarebbe meglio interessarsi a questa procedura passati i 40-45 anni. Possono sottoporsi all’ intervento sia uomini che donne.
Dopo una consulenza faccia a faccia il medico può indicare come e dove intervenire, sconsigliando o rimandando anche l’intervento se non fosse necessario o se una procedura alternativa potrebbe essere preferibile.
I candidati ideali per l’intervento presentano alcuni tratti importanti. Di seguito è riportato un elenco :
- elasticità della pelle : un buon candidato avrà la pelle che conserva parte della sua naturale elasticità e flessibilità. Questo è importante perché, durante la procedura, il chirurgo stringe la pelle del viso per ridurre la comparsa di rughe. Il successo della procedura chirurgica dipende anche dal tipo di cute del paziente che dovrà adattarsi al nuovo contorno viso.
- Una buona struttura ossea : un buon candidato non deve avere problemi ossei, soffrire ad esempio di osteoporosi perchè devono fornire sostegno.
- Aspettative giuste : il paziente deve essere concreto e realista, non deve pensare ad esempio di non presentare nemmeno una ruga a 60 anni. Si otterrebbe un effetto falsato, grottesco che non aiuta a ringiovanire.
- Buona salute generale : un buon candidato sarà generalmente sano, non deve presentare cardiopatie, meglio se non fumatore. Un lifting è una procedura invasiva che richiede tempi significativi per il recupero, quindi è essenziale che il paziente sia fisicamente preparato per la chirurgia.
Sembra strano, ma la procedura chirurgica di lifting consiste proprio in questo intervento, ovvero uno “scollamento” della pelle e anche dei muscoli della fronte e di quelli posti alla radice del naso che vengono poi portati verso l’alto e ancorati al cuoio capelluto. Vedi : http://www.liftingviso.com/che-cose-un-lifting-viso/

Il lifting può essere totale o parziale, ovvero può concentrarsi su tutto il volto o solo su una sua parte, ad esempio sulla fronte, sulla parte bassa, in questi ultimi casi parliamo di miniliting.
Prima dell’operazione devono essere fatte una serie di analisi, al pari di quello che avviene per un’operazione chirurgica sia per l’anestesia, si per l’atto operatorio in sè. Quindi analisi sangue, urine, lastra al torace, elettrocardiogramma ecc per valutare la funzionalità del cuore, del fegato, dei reni, assetto della coagulazione del sangue. L’anestesia, nella maggiorparte dei casi, è totale.
Il decorso post operatorio non è cortissimo. Nei primi due giorni si sta a casa fermi, con la testa fasciata. Dopo si possono riprendere le “normali” attività senza fare docce o bagni. Dopo 10 giorni si rimuovono i punti di sutura e si dovrebbe avere un volto più normale senza ecchimosi e lividi tipici dei primi giorni. Dopo un mese si è completamente in grado anche di tornare ad attività sportive
MINILIFTING DEL VISO
Il Minilifting è la tecnica meno invasiva, rispetto al normale procedimento di Lifting al Viso, per combattere i primi segni del tempo.
Viene attuato intervenendo chirurgicamente su alcune zone del volto nelle quali si sono concentrati i primi segni dell’invecchiamento. E’ così possibile sollevare la regione degli zigomi, o quella del sopracciglio, eliminare i tessuti rilassati ai lati della bocca e rimettere in tensione la regione del collo (che troppo spesso presenta antiestetici rilassamenti). Le Cicatrici sono realmente poco visibili perché vengono ben nascoste al davanti o al didietro dell’orecchio.
Il Minilifting è davvero uno degli interventi maggiormente richiesti recentemente, perché consente correzioni durature ed è poco invasivo; è riservato ai pazienti più giovani, i quali riescono ad effettuare piccole correzioni senza grandi sacrifici. Il recupero postoperatorio è molto più rapido ed è veramente difficile che gli altri si accorgano della chirurgia effettuata.
PRE-OPERATORIOPrima dell’intervento di Minilifting sono necessarie un’attenta valutazione delle aree da trattare e la selezione delle metodologie e degli strumenti da utilizzare.
INTERVENTO DI MINILIFTINGIl vantaggio del Minilifting è che può interessare anche solo alcune zone del viso. Secondo le esigenze è possibile effettuare un Minilifting alla Fronte, un Miniliftingagli Zigomi, un Minilifting al Collo. L’intervento più comune è sicuramente il Miniliftingalle Guance. L’intervento è solitamente realizzato in anestesia locale.
POST-OPERATORIOUna leggera medicazione con cerotti di carta è necessaria per le prime 24 ore, mentre 8-10 giorni sono richiesti per il ritorno alla vita sociale.
LIFTING ENDOSCOPICO
Il Lifting Endoscopico è un intervento meno invasivo e più accurato del lifting facciale tradizionale, consigliato per recuperare i volumi e per ripristinare l’aspetto tridimensionale del volto. La tecnica del Lifting Endoscopico è frutto di nuove tecnologie di chirurgia estetica che hanno rivoluzionato gli interventi di lifting facciale.
PRE-OPERATORIOPrima di sottoporsi all’intervento di Lifting Endoscopico è necessaria una accurata valutazione da parte del chirurgo dell’espressività del sopracciglio e dello zigomo, che devono essere assolutamente rispettate per conseguire un risultato realmente naturale. Con la visita vengono individuate le parti del viso sulle quali intervenire e le modalità d’intervento. Questo sollevamento non richiede la rimozione della pelle in eccesso, ma mira a ripristinare i volumi del volto. Il risultato ottimale del Lifting Endoscopico si ottiene soprattutto al sopracciglio, che assume una conformazione più giovanile, ed agli zigomi, che appaiono maggiormente voluminosi. Anche l’espressività degli occhi sarà migliorata grazie alla riduzione delle fastidiosissime occhiaie.
INTERVENTO DI LIFTING ENDOSCOPICOIl Lifting Endoscopico viene solitamente eseguito in anestesia locale con sedazione e non prevede degenza in clinica. La durata dell’intervento può variare da 1 a 2 ore. Esso viene effettuato attraverso tre piccole incisioni da circa 1 centimetro nascoste tra i capelli.
POST-OPERATORIODopo l’intervento di Lifting Endoscopico è consigliabile indossare per qualche giorno una leggera fasciatura elastica intorno alla fronte a mo’ di copertura delle incisioni. Dopo quattro giorni è possibile eseguire lo shampoo, mentre per la rimozione dei punti di sutura bisognerà aspettare almeno una settimana. Pur essendo poco invasivo, il Lifting Endoscopicogarantisce un effetto naturale.
LIPOFILLING DEL VOLTO
RIMODELLAMENTO DEI VOLUMI DEL VOLTOIl Lipofilling e una delle ultime frontiere in chirurgia plastica estetica e consiste nell’iniezione delle proprie cellule adipose prelevate da un’altra zona del corpo. Scopo del Lipofilling al Viso è quello di ridare il volume e la rotondità ad un volto troppo magro, e restituire la freschezza ad un volto dall’aspetto non più giovane, sfruttando le potenzialità rigenerative delle cellule staminali adipose. Grazie a questo innovativo intervento di chirurgia plastica estetica di Lipofilling al Viso, il volto riacquisterà forme morbide e lineamenti armonici.
Pre-operatorio
Durante la visita pre-operatoria il chirurgo valuta la struttura del volto, definendo l’obiettivo finale.
Lipofilling al Viso
L’Intervento di Lipofilling al Viso viene effettuato in anestesia locale con sedazione; comincia solitamente con l’estrazione di cellule adipose da varie parti del corpo (addome, cosce) tramite micro-lipoaspirazione. Una volta prelevate le cellule vengono purificate, eliminando gli eccessi di liquidi, ed innestate nella zona da trattare tramite una cannula inserita in micro incisioni.
Post-operatorio
Un po’ di gonfiore e qualche piccolo livido sono normali nei primi giorni dopo l’intervento di Lipofilling al Viso. E’ possibile riprendere le normali attività sociali nell’arco di due giorni.
LIPOSUZIONE
ELIMINAZIONE DEL GRASSO IN ECCESSOLa Liposuzione è l’intervento di Chirurgia Plastica Estetica che rimuove dal corpo il grasso in eccesso. Si effettua in diverse parti del corpo: viso, mento, collo, fianchi, glutei, ginocchia, addome e cosce. La Liposuzione è per eccellenza la prima chirurgia in grado di correggere il profilo corporeo senza incisioni nè tagli.
L’INTERVENTO
L’intervento di Liposuzione si effettua con l’utilizzo di cannule che, inserite mediante microincisioni praticate dal chirurgo nei punti strategici della zona da trattare, collegate ad una siringa o ad un aspiratore, provvedono a rimuovere il grasso. L’intervento di Liposuzione, di solito abbinato a trattamenti di lifting, si effettua in anestesia generale o locale a seconda della zona da trattare. Infatti, nei casi in cui le quantità di tessuto adiposo eliminato siano consistenti, si consiglia di eseguire anche un lifting della zona, così da rimuovere la cute in eccesso e stirare i tessuti ed ottenere un ringiovanimento della zona trattata.
IL POST-OPERATORIODopo aver effettuato l’intervento di Liposuzione, sarà necessario indossare una guaina contenitiva per i primi sette giorni. Ecchimosi ed indolenzimento delle zone trattate saranno del tutto normali. E’ importante ricordare che una volta asportate le cellule adipose tramite Liposuzione, esse non si riformeranno più nelle zone trattate. In caso di aumento di peso, saranno le cellule restanti ad aumentare di volume.
MENTOPLASTICA ADDITIVA E RIDUTTIVA.Un mento non perfetto rischia di compromettere l’intera armonia dei tratti somatici del volto. Tre sono in casi in cui si interviene chirurgicamente: 1. un mento troppo sporgente: parliamo di Mentoplastica Riduttiva – 2. un mento piatto o sfuggente: parliamo di Mentoplastica Additiva – 3.presenza di doppio mento: parliamo di Lipoaspirazione o di Lifting
PRE-OPERATORIOPer la buona uscita dell’intervento di Mentoplastica, durante la prima visita, il chirurgo valuta l’anatomia ed i rapporti armonici del mento con il resto del volto. Visita accuratamente la parte interessata e sceglie le modalità di intervento più adatte al caso.
MENTOPLASTICA ADDITIVAL’intervento di Mentoplastica Additiva si effettua se il mento, assente o poco prominente, provoca uno squilibrio nel profilo del volto. L’inserimento di una protesi viene eseguito in anestesia locale e dura circa 45 minuti. Un medicazione elastica è consigliata per circa 7 giorni.
MENTOPLASTICA ADDITIVA CON LIPOFILLINGNei casi in cui non si voglia eseguire un intervento di Mentoplastica Additiva, è possibile optare per un intervento di Lipofilling. In tal caso il chirurgo procede ad un piccolo prelievo di grasso da altre zone del corpo che viene utilizzato a sua volta come volumizzante per la regione del mento. Grazie al Lipofilling è possibile ottenere comunque un aumento di volume naturale della zona, eliminando asimmetrie e inestetismi evidenti.
MENTOPLASTICA RIDUTTIVALa Mentoplastica Riduttiva viene eseguita praticando un rimodellamento della mandibola al fine di ridurne la sporgenza. L’intervento può durare da 1 a 3 ore ed è abbastanza delicato, pertanto è consigliabile la degenza di una notte.
LIPOSUZIONE E LIFTING DEL DOPPIO MENTOAccumulo di grasso e rilassamento cutaneo sono le prime cause che determinano la formazione del doppio mento. Per questo intervenire chirurgicamente vuol dire operare, nel primo caso, una liposuzione che elimini l’eccesso di adipe, nel secondo caso, intervenire sui muscoli e sulla pelle della regione con interventi di lifting sulla zona del collo.
POST-OPERATORIOGli interventi di Mentoplastica sono tutti eseguibili in Day Hospital. Per 4-5 giorni è necessario portare una piccola fasciatura elastica con lievi gonfiori che svaniscono nel giro di 1-2 settimane.
Rinosettoplastica
La rinosettoplastica è uno degli interventi di chirurgia estetica più desiderati per migliorare non solo il proprio aspetto ma anche e soprattutto la respirazione nasale. Chi si sottopone a un intervento chirurgico di rinosettoplastica non lo fa per il solo desiderio di un naso più bello ma sempre più frequentemente per concomitanti disturbi respiratori.
MG, Metodo Globale, fonde in un unico intervento il miglioramento dell’aspetto e delle prestazioni respiratorie, ritenendo superata la dicotomia fra chirurgia funzionale e chirurgia estetica ma preferendo quindi parlare di rinosettoplastica globale. A sua volta il Metodo è la funzione di tre diverse metodologie chirurgiche. Prima tra tutte, la MIT, turbinoplastica inferiore modificata, che dà una risposta prevedibile, stabile e definitiva a chi soffre di disturbi nasali.
La MIT cura problematiche che affliggono un’enormità di persone: dalla banale roncopatia (russamento) alle ben più gravi apnee notturne, fino all’impiego regolare dei vasocostrittori nasali, un vero e proprio abuso che rappresenta per questi pazienti l’unico modo per decongestionare i turbinati inferiori ipertrofici comportando però il rischio di sviluppare alterazioni delle mucose nasali e, in alcuni casi, ipertensione sanguigna.
Nel metodo Gottarelli la MIT viene abbinata alla rinosettoplastica strutturale di Dean Toriumi e alla FVTR di John B. Tebbets, con la regolarizzazione e la centralizzazione della piramide eseguite nel modo meno traumatico, più conservativo e rispettoso dell’anatomia possibile. La tecnica di frattura “a legno verde”, infatti, limita il trauma e dà immediata stabilità, mobilizzando le ossa nasali fuori asse ma evitando il rischio di restringere eccessivamente il dorso. Il progetto estetico, realizzato insieme al paziente attraverso l’utilizzo di tecniche computerizzate di rinoscultura 3D personalizzate, fa sì che il naso sia globalmente inserito nell’insieme del volto e armoniosamente integrato rispetto alle sue proporzioni.
Prima dell’intervento è indispensabile l’esecuzione di una tomografia computerizzata (TAC) dei seni paranasali attraverso cui valutare correttamente tutte le strutture anatomiche che condizionano una buona respirazione. Il ricovero non raggiunge le 24 ore, la durata dell’intervento oscilla fra i 60 ed i 90 minuti. Da qui inizia il decorso post operatorio senza tamponi e senza dolore grazie all’innesto di piccoli dispositivi cartilaginei di sostegno e di una guida che impediscono alla cartilagine di ritornare alla pregressa deviazione (memoria elastica del setto). Il paziente porterà dei cerottini ed uno splint di plastica per sette giorni.
L’attività lavorativa potrà riprendere già dal terzo giorno, le attività sportive dopo sette giorni. Il naso sarà solido come prima dopo circa un mese. Il rischio di recidive è definitivamente scongiurato. MG permette di portare un intervento senz’altro complesso a livelli di grande prevedibilità di risultato, senza dolore postoperatorio, senza l’applicazione di tamponi, con un ricovero brevissimo e in tutta sicurezza. Per la sua versatilità e per la solidità che presenta grazie al largo uso di autoinnesti cartilaginei che vanno a rinforzare il naso dove è deviato e più debole, la rinosettoplastica globale rappresenta quanto di meglio oggi si possa fare per curare il naso.
Riassumendo
Durata dell’intervento:da 1 a 2 ore.
Anestesia:prevalentemente la generale.
Tipo di ricovero: in day hospital, con possibilità di una notte di degenza.
Ritorno al sociale: Dopo 15 giorni si potranno riprendere gradualmente le normali occupazioni.
Esposizione al sole: almeno 40-60 giorni, con nulla osta del chirurgo.
Otoplastica
L’otoplastica è l’intervento per la correzione delle cosiddette "orecchie a sventola".
Si può eseguire dai 6 anni in poi, quando la cartilagine dell’orecchio ha terminato il suo periodo di accrescimento e prima che il bambino inizi a frequentare la scuola. In tal modo si evitano complessi che possono causare problemi già nel periodo pre adolescenziale. Non c’è un limite massimo di età, infatti molte persone si sottopongono a questo intervento anche a 50 anni e oltre.
Nella otoplastica le incisioni sono assolutamente invisibili in quanto nascoste dietro il padiglione auricolare.
In cosa consiste l’intervento di otoplastica?
L’intervento prevede anestesia locale, senza nessun fastidio per il paziente oppure si può abbinare, su richiesta, una maggiore sedazione.
Dura circa da 40 ai 60 minuti per entrambe le orecchie, dopodiché il paziente può tornare a casa con una leggera fasciatura compressiva dell’orecchio
La medicazione deve essere periodicamente controllata e cambiata anche per monitorare l’iter del postoperatorio.
PostoperatorioIl paziente, dopo 3 giorni, potrà ritornare a lavoro evitando urti alle orecchie e dopo 20/30 gg potrà svolgere attività sportiva ed indossare il casco (da moto per es.).
Dopo tre giorni si toglie la fasciatura durante il giorno e si continua a mettere una protezione solo per la notte per altre 2-3 settimane. Nella settimana successiva vengono rimossi i punti dietro l’orecchio. Le prime due settimane sono da evitare sforzi e attività sportive in genere.
Riassumendo
Durata dell’intervento: tra 60 e 90 minuti.
Anestesia: anestesia locale e/o sedazione farmacologica.
Tipo di ricovero: in day hospital, con ritorno a casa dopo qualche ora dalla fine dell’intervento. Nel caso dei bambini vi è anche la possibilità di una notte di degenza.
Ritorno al sociale: qualche giorno di riposo. Nei bambini la ripresa della scuola è indicata dopo
non meno di 15 giorni. Attività sportive solo dopo uno o due mesi dall’intervento.
Esposizione al sole: dopo un mese, per evitare che l’eccessivo calore aumenti il gonfiore e ritardi
la guarigione dell’ematoma.
BLEFAROPLASTICA
Con il termine blefaroplastica si intende l’intervento chirurgico destinato a correggere gli eccessi cutanei e-o adiposi della regione palpebrale.
E’ un intervento indicato nei casi di eccesso cutaneo e sottocutaneo della palpebra. Può essere superiore,
inferiore o completo. Durante l’intervento si può aggiungere il trattamento, a fini estetici , del bordo dell’orbita.
La finalità principale di questa chirurgia è la correzione degli inestetismi delle palpebre che sono caratterizzati principalmente da:
- Eccesso e ptosi (caduta) di cute
- Protrusione del grasso situato nelle logge retropalpebrali
La blefaroplastica può pertanto essere denominata superiore se è eseguita nelle palpebre superiori, inferiore se eseguita in quelle inferiori e supero-inferiore se eseguita in entrambe. Questi difetti conferiscono allo sguardo un aspetto “stanco” e fanno apparire l’individuo più vecchio. In molti casi le borse delle palpebre inferiori non recidivano, ma con il passare del tempo la cute diventa più lassa, più ridondante e potrebbe essere necessario in un tempo variabile tra i 5-10 anni successivi un’ulteriore riduzione della cute.
La blefaroplastica, di solito viene effettuata in anestesia locale, può talvolta richiedere una sedazione o l’anestesia generale, con un ricovero di 1 giorno. Il tipo e la frequenza delle medicazioni, così come l’epoca della rimozione dei punti, dipendono dal singolo caso clinico e dalla tecnica impiegata. L’esito dell’intervento è apprezzabile fin dall’inizio, anche se un poco alterato dall’inevitabile gonfiore ed ecchimosi post-operatorie, tende a stabilizzarsi nel giro di alcune settimane. L’intervento non interferisce minimamente con le capacità visive.
Prima dell’intervento di Blefaroplastica
- Informare il chirurgo di qualsiasi eventuale trattamento con farmaci (soprattutto cortisonici, contraccettivi, antipertensivi, cardioattivi, anticoagulanti, ipoglicemizzanti, antibiotici, tranquillanti, sonniferi, eccitanti, ecc.)
- Sospendere l’assunzione di medicinali contenenti acido acetilsalicilico (es. Alka Seltzer, Ascriptin, Aspirina, Bufferin, Cemerit, Vivin C, ecc.) almeno una settimana prima
- Eliminare o ridurre il fumo almeno una settimana prima dell’intervento.
- Segnalare immediatamente l’insorgenza di raffreddore, mal di gola, tosse, malattie della pelle
- Praticare un accurato bagno di pulizia completo; lavare i capelli; rimuovere lo smalto delle unghie delle mani e dei piedi, non fare make up del viso.
- Procurarsi un paio di occhiali da sole, utili per mascherare le inevitabili ecchimosi perioculari
- Segnalare la presenza di patologie oculari (per es. glaucoma), nel caso è necessario avere il nullaosta dell’oculista.
- Non assumere cibi dalla mezzanotte, si possono assumere liquidi chiari (the, acqua) fino a 6 ore prima dell’intervento.
L’intervento ha la durata di circa una – due ore a seconda dell’estensione della procedura necessaria a realizzare la correzione desiderata. Prima dell’intervento il chirurgo procede all’esecuzione dei disegni preoperatori definendo le linee d’incisione e la quantità di cute da asportare. Il disegno viene eseguito in modo che la cicatrice finale possa cadere in una normale piega cutanea quando l’occhio è aperto. Nella blefaroplastica superiore dopo l’infiltrazione dell’anestetico locale con aggiunta di adrenalina per ridurre il sanguinamento, si esegue l’escissione della cute in eccesso. Successivamente, divaricando le fibre muscolari del muscolo sottostante si isola e si rimuove il grasso in eccesso. Nella blefaroplastica inferiore dopo l’infiltrazione di anestetico e adrenalina si incide la cute al di sotto delle ciglia, si raggiungono le logge adipose e si asporta il grasso in eccesso. Può essere necessaria una minima resezione di cute.
Riassumendo
Durata dell’intervento: 45-60 minuti.
Anestesia: locale o sedazione farmacologica.
Tipo di ricovero: in day hospital.
La cheiloplasticaObiettiviGeneralmente si tratta dell'aumento di volume e del modellamento della forma delle labbra (superiore e inferiore).
Meno frequentemente è richiesta una riduzione di volume oppure la correzione di postumi cicatriziali dopo traumi o interventi chirurgici.
Tecniche
- Non chirurgicheRiempimento con materiali iniettabili, biocompatibili, idealmente inerti, biodegradabili o permanenti, non rilascianti nel tempo sostanze tossiche per i tessuti organiciI cosiddetti "filler materials" sono:
- Riassorbibili(Acido ialuronico e collagene, il primo col vantaggio di essere anallergico, vantaggio acquisito per il collagene solamente di recente con l'ultima generazione innovativa), ripetibili nel tempo, impiantabili superficialmente nel derma, utilizzati per riempire solchi e labbra ed attenuare le rughe d'espressione e senili con un ulteriore effetto tonificante e ristrutturante per la pelle, senza complicanze tardive.
- PermanentiImpiantabili profondamente al di sotto del derma o della mucosa, utilizzabili per riempire solchi, labbra, depressioni, zigomi. Il silicone iniettabile non si usa più da anni e può provocare infiammazioni croniche talvolta irrimediabili.
- Riassorbibili(Acido ialuronico e collagene, il primo col vantaggio di essere anallergico, vantaggio acquisito per il collagene solamente di recente con l'ultima generazione innovativa), ripetibili nel tempo, impiantabili superficialmente nel derma, utilizzati per riempire solchi e labbra ed attenuare le rughe d'espressione e senili con un ulteriore effetto tonificante e ristrutturante per la pelle, senza complicanze tardive.
- Chirurgiche
- Innesti di tessuto proprioPorzioni nastriformi di derma e fascia temporale, ad esempio, vengono inserite all'interno delle labbra mediante incisioni agli angoli della bocca lunghe 3 millimetri circa. Può restare un segno nella sede di prelievo.
In alternativa microinnesti di grasso, tecnica nota come "lipofilling", prelevati con piccole cannule da zone donatrici e iniettati con una siringa nella zona da riempire. - Impianto di materiale sinteticoStrisce di PoliTetraFluoroEtilene vengono inserite all'interno delle labbra mediante incisioni agli angoli della bocca lunghe 3 millimetri circa. In alternativa derma liofilizzato e sterilizzato da cadavere.
- Avanzamento di lembi di mucosaUtile in casi particolari ma desueta negli ultimi anni.
- Innesti di tessuto proprioPorzioni nastriformi di derma e fascia temporale, ad esempio, vengono inserite all'interno delle labbra mediante incisioni agli angoli della bocca lunghe 3 millimetri circa. Può restare un segno nella sede di prelievo.
Addominoplastica


Chirurgia estetica dell’addome
L’addominoplastica è la risposta giusta per restituire al pazienteuna regione addominale esteticamente piacevole. Attenzione che non si tratta di perdita di peso, ma di appiattimento della parete addominale grazie alla rimozione di grassoe cute in eccesso. Non è quindi un rimedio contro l’obesità, ma un rimodellamento della zona addominale. Per il solo eccesso di grasso non si interviene con l’addominoplastica.Fondamentale che il peso corporeo sia, infatti, stabile da tempo.
Per chi è indicata l’addominoplatica?
Per coloro che hanno riscontrato un cedimento consistente della cute a livello addominale dovuto principalmente a gravidanza, perdite di peso importanti e invecchiamento cutaneo. Le donne, infatti, sono i soggetti che più frequentemente ricorrono a questa soluzione estetica. Non vi è un’età idonea, ma vi ricorrono più frequentemente pazientisopra i 40 anni.
Come avviene l’intervento?
Il chirurgo, operando in anestesia generale,incide orizzontalmente nella parte sopra il pube,taglio che potrebbe estendersi anche lateralmente lungo i fianchi in base al tessuto da asportare. Successivamenteprocederà allo scollamento del grasso e della cute dal piano muscolare fino al margine costale inferiore. Si asportano poi i tessuti in eccesso e si sposta inferiormente il lembo scollato.Si sutura, lasciando lo spazio per l’uscita dei drenaggi in alcuni casi.
Ci sono rischi di effetti collaterali?
Dopo l’operazione, l’addome potrebbe risultare gonfio, dolente e con qualche ematoma, il tutto risolvibile con l’assunzione di terapie farmacologiche domiciliari per pochi giorni.
Con che risultati?
L’intervento di addominoplastica è definitivo. Importante, però, è che il paziente non aumenti sensibilmente di peso.
Cosa succede nella fase post operatoria?
I drenaggi e i bendaggi saranno rimossi entro i primi giorni. Si dovrà indossareper circa un meseuna apposita guaina contenitiva. Si consiglia un riposo di almeno due settimane con ripresa cautelativa delle varie attività, compresa quella sessuale e si suggerisce di dormire in posizione supina. Lo sport potrà essere praticato dopo alcuni mesi. Per l’esposizione al sole attendere almeno 30-40 giorni. La qualità delle cicatrici è molto soggettiva; andranno tenute sotto controllo per i 10-12 mesi successivi all’intervento per fare in modo che risultino, alla fine, il meno visibili possibile.
Che precauzioni vanno seguite nel pre operatorio?
Nella fase preparatoria dell’addominoplastica, il chirurgo prescriverà gli esami clinici necessari e valuterà attentamente le condizioni fisiche del paziente e le sue aspettative.Necessaria anche la visita con l’anestesista. Vanno sospesi fumo e farmaci anticoagulanti o antiaggregantinei giorni antecedenti l’intervento.
Riassumendo
Durata intervento: Da 2 fino a 4 ore per asportazioni cospicue.
Ritorno al sociale: gradualmente, dopo un paio di settimane. Per attività sportive o più intense, almeno dopo due-tre mesi dall’intervento.
Anestesia: generale.
Esposizione al sole: da evitare l’esposizione per i 30 giorni successivi all’intervento.
Tipo di ricovero: con anestesia generale, almeno una notti di degenza.
GLUTEOPLASTICA
La gluteoplastica è un intervento di chirurgia estetica che permette di rimodellare forma e volume dei glutei, rendendoli più armonici con il resto della figura, più tonici, alti e sodi.
L’intervento permette di ottenere risultati estetici molto piacevoli e duraturi, anche se comunque il normale processo di invecchiamento porta anche la zona glutea a piegarsi al passare del tempo.
Detta anche: rimodellamento dei glutei, chirurgia dei glutei, gluteo plastica, lifting dei glutei.
INDICAZIONI ALLA GLUTEO PLASTICA– Volume dei glutei non proporzionati al resto del corpo, sia in eccesso che in difetto.
– Glutei ipotonici e cadenti.
– Correzione di tessuti poco tonici, vittime della gravità a causa di eccessivi dimagrimenti o dell’età o dell’ipotonia del muscolo.
– Correzione di asimmetrie del gluteo.
VISITA CHIRURGICADurante la visita chirurgica verrà valutata la conformazione anatomica della paziente e scelta la tecnica chirurgica più adatta al caso.
Trattandosi di un intervento di chirurgia piuttosto complesso sia i rischi che le modalità di intervento verranno spiegati in modo chiaro ed esauriente, ed allo stesso modo anche il risultato che potrà essere ottenuto.
Per evitare ogni forma di complicanza è consigliato seguire alla lettera le indicazioni del chirurgo sia prima che dopo l’intervento.
Verranno illustrate le precauzioni ed i comportamenti da adottare prima dell’intervento e dopo, indagato lo stato di salute e gli eventuali rischi per complicanze.
INTERVENTOA seconda del tipo di intervento, esso può essere eseguito in anestesia locale: peridurale con sedazione o in anestesia generale.
La durata dell’intervento è variabile, da 1 a 3 ore.
Anche il periodo di degenza varia dal regime di day hospital al ricovero per un paio di giorni.
GLUTEO PLASTICA CON PROTESIIndicata per pazienti con un tessuto adiposo non particolarmente rappresentato e non utilizzabile per il rimodellamento del gluteo.
Vengono utilizzate protesi in gel coesivo di silicone, particolarmente resistenti in quanto devono essere in grado di sopportare il peso del corpo.
Vengono praticate due incisioni verticali all’interno delle natiche, pertanto saranno nascoste dalle stesse forme anatomiche.
Verrà formata una tasca all’interno della quale si inserirà la protesi:
La protesi può essere collocata:
– all’interno del muscolo gluteo.
– al di sotto della fascia muscolare.
– al di sopra del muscolo.
L’utilizzo di protesi permette di avere un’idea precisa del risultato che può essere ottenuto, sia per quanto riguarda forma e volume, ma anche per la morbidezza al tatto.
L’intervento di gluteo plastica può essere eseguito in associazione ad altri interventi di chirurgia plastica, come addominoplastica, liposcultura, chirurgia del seno.
È consigliato sottoporsi all’intervento al termine di un dimagrimento, per ottimizzare il risultato ed evitare di dover sottoporsi ad ulteriori interventi per ritoccare il risultato.
GLUTEOPLASTICA CON LIPOFILLINGPuò essere eseguito sia in anestesia locale: peridurale o generale.
È l’intervento di chirurgia più indicato per il rimodellamento del gluteo in pazienti con un tessuto adiposo molto rappresentato.
Il vantaggio è quello di poter utilizzare soltanto tessuto omologo, che non crea nessun tipo di reazione avversa, ma l’organismo tende a degradare una parte del tessuto adiposo impiantato, pertanto il volume tenderà a ridursi con il tempo, in percentuale variabile, ma indicativamente più o meno pari al 30%.
Viene aspirato mediante tecnica di liposuzione il volume di grasso dalle regioni da trattare (addome cosce, fianchi).
In seguito la quantità necessaria al rimodellamento del gluteo viene appositamente trattata e reimpiantata con micro cannule sia all’interno dello spessore del muscolo che al di sotto della cute con micro innesti.
La quantità necessaria varia dai 300 ai 600 cc di tessuto adiposo.
DOPO L’INTERVENTOPROTESI
Al termine dell’intervento verranno posizionati i drenaggi e applicate le medicazioni.
È indicato il riposo a letto per 48 ore.
Evitare le iniezioni intramuscolari che possono danneggiare le protesi.
Il recupero è abbastanza veloce, la paziente deve evitare tutte le posizioni che possono spostare la protesi e compromettere il risultato definitivo.
Il periodo di riposo è breve ed entro 15 giorni, si può ritornare alle normali attività, ma evitare l’esercizio fisico.
L’attività fisica potrà essere ripresa, previo permesso medico dopo 6 settimane.
LIPOFILLING
Il decorso post operatorio è molto più agevole ed il ritorno al sociale è possibile già dopo 7 giorni.
Per 4-6 settimane tenere una guaina compressiva.
Dopo un mese potrà essere ripresa anche l’attività sportiva.
CHIRURGIA PLASTICA DEI POLPACCI E DELLE CAVIGLIE
Caviglie troppo spesse e polpacci troppo grossi o troppo snelli non sono generalmente dovuti a cattiva alimentazione ma alla conformazione genetica della persona.
E’ possibile quindi che una ragazza magra abbia purtroppo delle caviglie o dei polpacci troppo grossi oppure che un culturista non riesca a sviluppare in maniera armonica la parte più bassa delle proprie gambe.
Fortunatamente i chirurghi del nostro istituto in molti casi potranno porre rimedio e rimodellare queste delicate aree del corpo.
Liposuzione Caviglie e PolpacciAttraverso l’inserimento di una sottilissima cannula sarà possibile aspirare il tessuto adiposo in eccesso nella caviglia o nel polpaccio eccessivamente grosso.
Risultati significativi possono essere ottenuti hanno quando vi è un adeguato grado di elasticità cutanea che permetta alla cute di adattarsi ai nuovi volumi: motivo per cui nella visita pre-operatoria verranno valutati attentamente spessore ed elasticità cutanea.
L’intervento di liposuzione permetterà al paziente di avere un corpo più definito ed armonico, l’intera figura risulterà più slanciata.
Precisiamo inoltre che i risultati sono legati anche a fattori come stile di vita, quali alimentazione e vita sedentaria, sbalzi ponderali ed invecchiamento.
Di regola, le brevissimi incisioni di pochi mm praticate per poter inserire la cannula che aspirerà il grasso sono esteticamente non evidenti perché particolarmente sottili e nascoste nelle pieghe cutanee.
MASTOPLASTICA ADDITIVA AUMENTO DEL SENOCOS'E' LA MASTOPLASTICA ADDITIVA?La mastoplastica additiva, è l’intervento di chirurgia estetica più frequentemente richiesto. Il motivo risiede probabilmente nel fatto che questa tipologia di intervento chirurgico consente a tante donne, soprattutto giovani, di superare il complesso di un seno piccolo o asimmetrico, migliorando l'armonia delle proprie forme e, al contempo, ritrovando stima e fiducia in se stesse.
CHI PUO' OPERARSI?La mastoplastica additiva è un'operazione particolarmente indicata per quelle donne che hanno un seno piccolo e desiderano aumentarne il volume; per coloro che hanno un seno cadente (per conformazione naturale o a causa di un drastico dimagrimento, di una gravidanza o dell’allattamento) e desiderano risollevarlo e renderlo più voluminoso; per le donne che soffrono di un’asimmetria mammaria o di qualsiasi altra malformazione e vivono questa anomalia come un vero e proprio disagio sociale.
Per sottoporsi all'intervento di chirurgia di aumento del seno è necessario aver compiuto 18 anni, a meno che l'operazione sia richiesta per ovviare ad una malformazione congenita (come, ad esempio, il seno tuberoso) o acquisita.
IN CHE COSA CONSISTE LA VISITA PRE-OPERATORIA?La visita precedente l'intervento rappresenta un momento molto importante perché permette al chirurgo di comprendere i desideri e le aspettative della paziente e di concordare con lei il risultato estetico che è possibile ottenere.
In occasione di tale incontro, infatti, il Chirurgo Plastico illustrerà le più moderne tecniche chirurgiche utilizzate nella mastoplastica additiva e sarà in grado di consigliare la tipologia di protesi più adatta a raggiungere il risultato desiderato.
Tutte le protesi utilizzate sono protesi di silicone di ultima generazione prodotte dalle migliori aziende farmaceutiche (Allergan, Mentor e Silimed). Solo queste protesi, infatti, sono garantite per tutta la vitadella paziente* e vanno incontro ad un numero minore di complicanze.
Oggigiorno, infatti, non è più necessario sostituire le protesi dopo 10 anni dall'impianto a meno che la paziente desideri cambiare la forma e/o il volume del proprio seno o siano insorte rare complicanze quali la contrattura capsulare, ossia il rigetto della protesi da parte dell’organismo.
Le protesi mammarie possono essere di forma anatomica (“a goccia”) oppure rotonda (protesi piu’ tradizionali) e di volume variabile da un minimo di 100 cc. a oltre 700 cc.
IN CHE COSA CONSISTE L'INTERVENTO DI MASTOPLASTICA ADDITIVA?L’intervento di mastoplastica additiva è un’intervento di chirurgia plastica che dura in media 30-60 minuti e si esegue in anestesia locale con sedazione (ciò significa che la paziente è sveglia, ma non sente dolore) oppure in anestestia totale, in regime di day hospital e più raramente con ricovero in clinica per una o due notti*.
Tecnicamente, l'operazione di mastoplastica additiva prevede l’inserimento della protesi attraverso piccole incisioni nel contorno dell’areola, o nella piega sottomammaria o nella regione ascellare. La protesi può essere posizionata al di sotto del muscolo grande pettorale, o al di sotto della ghiandola mammaria o in una posizione intermedia (tecnica denominata “Dual plane”). Le piccole incisioni risulteranno quasi invisibili ad occhio nudo.
QUAL E' IL DECORSO POST-OPERATORIO?Al termine dell’intervento, è richiesto alla paziente di indossare un reggiseno contenitivo e di stare a completo riposo per almeno 48 ore. Il gonfiore e le ecchimosi che potranno comparire sono assolutamente normali e scompariranno dopo pochi giorni. Gradualmente la paziente potrà ritornare alle proprie attività quotidiane e lavorative. L'attività sportiva potrà essere ripresa dopo circa 3-4 settimane dall'operazione*.
Il risultato che si ottiene con l’intervento di mastoplastica additiva è di norma molto apprezzato dalle pazienti perché, si ottiene un senomolto naturale e armonioso.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
MASTOPLASTICA RIDUTTIVA RIDUZIONE DEL SENOCOS'E' LA MASTOPLASTICA RIDUTTIVA?La mastoplastica riduttiva è forse il primo intervento nella storia della chirurgia estetica del seno e, a tutt'oggi, è quello per il quale esistono il maggior numero di tecniche e varianti. L’intervento di mastoplastica riduttiva si pratica allo scopo di ridurre il volume del seno, sia per motivi estetici che funzionali.
Un seno troppo grande, infatti, può essere causa di numerosi disagi come forti mal di schiena, difetti posturali, limitazioni nell'attività sportiva e/o problemi di natura psicologica aventi ripercussioni sulla vita sociale e sessuale della paziente.
La mastoplastica riduttiva consente di porre fine a queste problematiche, regalando alla paziente un seno più piccolo e tonico che le permetterà di vivere in armonia con se stessa e con gli altri.
CHI PUO' OPERARSI?Le pazienti che di norma si rivolgono al Chirurgo Plastico per un'operazione di mastoplastica riduttiva sono donne il cui seno troppo voluminoso e cadente causa loro dolore alla schiena, problemi respiratori o dolori al seno dovuti al suo peso eccessivo o che vivono un disagio psicologico dovuto alla non accettazione del proprio fisico o alle limitazioni che un seno troppo grande può comportare in alcuni ambiti lavorativi e sportivi.
Non esistono limiti di età per sottoporsi a questo tipo di operazione chirurgica. Anche le ragazze che non hanno ancora raggiunto la maggiore età possono sottoporsi ad un intervento di riduzione del seno purché la ghiandola mammaria abbia raggiunto il suo completo sviluppo.
IN CHE COSA CONSISTE LA VISITA PRE-OPERATORIA?La visita rappresenta il momento d’incontro tra i desideri della paziente e le concrete possibilità di realizzarli. Durante la visita il Chirurgo Plastico grazie alla sua lunga esperienza e professionalità, potrà illustrarvi le più moderne tecniche di chirurgia estetica atte a risolvere la vostra problematica.
Durante la visita, infatti, il Chirurgo Plastico valuterà la forma del seno e del capezzolo per concordare con voi la tecnica chirurgica più idonea per ridurne il volume e, nei casi di un seno cadente e svuotato, per dargli una forma più tonica e giovanile. In tal caso, oltre alla mastoplastica, potrebbe essere necessario praticare una mastopessi o un lipofilling.
Nel corso della visita, inoltre, il Chirurgo Plastico farà un’attenta anamnesi per conoscere le vostre condizioni di salute e vi consiglierà esami specifici, come la mammografia, da effettuare prima dell’intervento.
IN CHE COSA CONSISTE L'INTERVENTO DI MASTOPLASTICA RIDUTTIVA?L’intervento di mastoplastica è un intervento estremamente personalizzato: ogni seno è differente da un altro e, conseguentemente, anche il volume da ridurre e la forma da raggiungere è piuttosto variabile. Questi fattori influenzano la durata dell’intervento chirurgico che, normalmente, viene eseguito in un’ora e mezzo, ma può talvolta durare anche tre ore*.
Tutti gli interventi vengono eseguiti in anestesia generale e in regime di day hospital o con una notte di ricovero in clinica.
Durante l'operazione, il chirurgo pratica tre incisioni: la prima attorno all'areola, la seconda dall'areola fino alla piega sottomammaria e la terza lungo la piega sottomammaria. Le tre incisioni permetteranno di eliminare il tessuto in eccesso e di riposizionare l’areola.
Le cicatrici originate da queste tre incisioni saranno permanenti, ma sia il reggiseno sia il costume di bagno le nasconderanno adeguatamente.
Di regola, la mastoplastica riduttiva non preclude un futuro allattamento*.
QUAL E' IL DECORSO POST-OPERATORIO?Il decorso post-operatorio previsto per un'operazione chirurgica di mastoplastica riduttiva prevede assoluto riposo per i primi 2 giorni, durante i quali il seno sarà bendato e sostenuto da un particolare reggiseno contenitivo, e successiva ripresa della normale attività quotidiana e lavorativa dopo circa una settimana.Si consiglia di non guidare per i primi 3-4 giorni e di sospendere l’attività sportiva per un mese. Il risultato estetico sarà apprezzabile fin dai primi giorni, ma la forma definitiva del seno si potrà ammirare solo a distanza di 3-6 mesi, dopo i normali processi di guarigione dei tessuti*.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
MASTOPESSI RISOLLEVAMENTO DEL SENOCOS'E' LA MASTOPESSI?La mastopessi è un intervento di chirurgia plastica che ha la scopo di risollevare il seno cadente eliminando il tessuto cutaneo in eccesso e riportando la mammella nella sua posizione originaria. Comunemente noto anche come lifting del seno, questo tipo di operazione chirurgica corregge gli inestetismi causati da una o più gravidanze, da un dimagrimento eccessivamente rapido o dal naturale invecchiamento, consentendo al seno di tornare ad essere più compatto e sollevato.
Il Chirurgo Plastico consiglia spesso di associare a questa metodica l'impianto di protesi mammarie che permettono di ridare pienezza e volume al seno, conferendogli un aspetto più tonico e giovanile.
CHI PUO' OPERARSI?Non vi sono limiti di età per sottoporsi alla mastopessi, ma è consigliato rimandare l’intervento se si ha in programma di avere un figlio. La gravidanza e l’allattamento, infatti, potrebbero compromettere i risultati di questo intervento chirurgico e riportare il seno ad una “caduta” verso il basso. Inoltre, è preferibile sempre attendere il completo sviluppo del seno, che avviene al termine della fase adolescenziale, onde evitare il rischio, seppure raro, di mastopessi "precoci".
La mastopessi è particolarmente indicata per le donne che hanno un seno piccolo e, quindi, non particolarmente soggetto alla forza di gravità. Coloro che hanno un seno abbondante rischierebbero di vedere vanificati gli effetti dell'operazione a causa della gravità di cui un seno grande risente. In tali casi, infatti, è più indicato un intervento di mastoplastica riduttiva associato a mastopessi.
IN CHE COSA CONSISTE LA VISITA PRE-OPERATORIA?La visita pre-operatoria permette al Professore di valutare la vostra conformazione fisica, i vostri desideri e le vostre aspettative, al fine di concordare con lui il risultato da raggiungere e definire la procedura chirurgica più adatta al vostro caso. Qualora, infatti, il seno abbia perso totalmente il suo volume, la mastopessi potrebbe non essere sufficiente e si renderebbe quindi necessario l’utilizzo di una protesi mammaria di sostegno o, eventualmente, di un pò di lipofilling.
Durante la visita, il Chirurgo Plastico avrà cura, inoltre, di valutare le vostre condizioni di salute e di prescrivervi gli opportuni esami (ad esempio la mammografia) al fine di avere un quadro clinico completo.
IN CHE COSA CONSISTE L'INTERVENTO DI MASTOPESSI?La mastopessi è un intervento molto personalizzato e quindi, come tale, può avere una durata variabile, da un minimo di un’ora e mezzo fino ad un massimo di 3 ore. L'operazione viene normalmente eseguita in anestesia generale con una notte di ricovero. Nel caso di piccole mastopessi, l’anestesista e il chirurgo potrebbero concordare di eseguire l’intervento chirurgico in anestesia locale con sedazione e in regime di day-hospital*.
Le cicatrici conseguenti all'intervento saranno permanenti, ma rimarranno comunque sempre nascoste all'interno del reggiseno o del costume da bagno.
QUAL E' IL DECORSO POST-OPERATORIO?Il Chirurgo Plastico consiglia alle proprie pazienti un assoluto riposo nelle 48 ore successive all’intervento di mastopessi. Il gonfiore e le ecchimosi che potranno comparire sono del tutto normali e andranno attenuandosi con il passare dei giorni. Dopo il terzo giorno la paziente potrà tornare a svolgere le proprie attività quotidiane evitando, però, qualsiasi tipo di sforzo. Dopo 7-10 giorni dall'operazione sarà possibile riprendere il proprio lavoro, purché non eccessivamente faticoso, mentre per l’attività sportiva sarà opportuno attendere almeno 3-4 settimane. Il risultato della mastopessi è di norma molto soddisfacente, ma è bene sottolineare che la sua durata è condizionata dallo stile di vita della paziente, dal naturale invecchiamento dei tessuti e dagli effetti della gravità*.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
GINECOMASTIA CHIRURGIA DEL SENO MASCHILECOS'E' LA GINECOMASTIA?Dal greco ghynaiko- ‘gineco-’ e masthós ‘mammella’, questa parola composta significa letteralmente "uomo con mammelle da donna". Il termine ginecomastia indica infatti la presenza nell'uomo di una ghiandola mammaria ipersviluppata.
L'origine della ginecomastia è nella maggior parte dei casi sconosciuta e dipende di norma da tre fattori:
- uno sviluppo eccessivo del tessuto ghiandolare (si parla in questi casi di ginecomastia vera).
- uno sviluppo eccessivo sia del tessuto ghiandolare che del tessuto adiposo (si parla in questi casi di ginecomastia mista ed è sicuramente la forma più diffusa).
- uno sviluppo eccessivo del solo tessuto adiposo (si parla in questi casi di ginecomastia falsa).
CHI PUO' OPERARSI?L’intervento di ginecomastia può essere eseguito a qualunque età. Il Chirurgo Plastico consiglia comunque sempre di attendere la conclusione della fase puberale in cui, anche negli uomini, è normale l’ingrossamento della ghiandola mammaria. E' inoltre sconsigliato agli uomini affetti da obesità di ricorrere all'intervento chirurgico senza prima essersi sottoposti ad una dieta alimentare e aver quindi appurato se la ginecomastia è reale o se invece è data solo da un eccessivo accumulo di adipe.
IN CHE COSA CONSISTE LA VISITA PRE-OPERATORIA?Nel corso della visita pre-operatoria, il Chirurgo Plastico verificherà le condizioni di salute generali del paziente al fine di escludere la presenza di problemi cardiocircolatori, di coagulazione e cicatrizzazione nonché eventuali alterazioni quali la pressione alta. Durante la visita, inoltre, sarà cura del chirurgo illustrare al paziente l’intervento chirurgico più adatto alla sua situazione (valutando forma e dimensioni del seno, dell'areola e del capezzolo) al fine di raggiungere un risultato estetico che, oltre a migliorare l’aspetto fisico del paziente, gli consente spesso di superare anche difficoltà legate alla sfera privata e sociale.
IN CHE COSA CONSISTE L'INTERVENTO DI GINECOMASTIA?Nel corso dell'operazione chirurgica di ginecomastia il chirurgo praticherà generalmente un'incisione intorno all'areola e nella maggior parte dei casi viene anche associata una liposuzione della regione mammaria. L’intervento viene praticato di norma in regime di day hospital, in anestesia locale con sedazione o in anestesia generale. L'operazione dura 1 o 2 ore, non è doloroso e termina con una piccola medicazione*.
QUAL E' IL DECORSO POST-OPERATORIO?Nei due giorni successivi all'intervento il riposo è d’obbligo. Il paziente dovrà indossare un corpetto contenitivo per circa un mese. A partire dal terzo giorno il paziente potrà riprendere le sue normali attività evitando qualsiasi sforzo. Dopo una settimana, dieci giorni al massimo, sarà possibile riprendere l’attività lavorativa e dopo quattro settimane anche quella sportiva*.
* La durata dell'intervento, i tempi di guarigione, i tempi di recupero post operatorio e il risultato possono variare da paziente a paziente.
Chirurgia intima femminile
Ringiovanimento soft della vulva
I tessuti molli della regione vulvare e pubica possono dopo parto, invecchiamento fisiologico, dimagramento assumere un aspetto rilassato e atrofico, Ridare turgore alle parti intime è possibile anche senza ricorrere al bisturi.
Si possono riempire il monte di Venere, le grandi e piccole labbra, l’ostio vaginale, il clitoride G-spot attraverso micro-iniezioni di acido ialuronico a livello sottocutaneo e sottomucoso.
L’acido ialuronico è riassorbibile, è lo stesso che adoperiamo per il viso per volumizzare labbra e zigomi, oppure quello per riempire depressioni del corpo o sollevare i glutei. La tecnica prevede l’applicazione locale di una crema anestetica circa un’ora prima del trattamento, alcuni filler contengono l’anestetico locale. Sono necessari trattamenti periodici. Il risultato estetico è immediato.
Ringiovanimento chirurgico della vulva.
Per chirurgia intima si intende un variegato elenco di operazioni sui genitali esterni sia maschili che femminili.
Per la donna la chirurgia estetica intima rappresenta un modo per modificare e migliorare l’aspetto esteriore delle zone intime dal pube al perineo (monte di Venere, piccole e grandi labbra, clitoride, imene, ostio vaginale).
Ha una funzione intrinsecamente estetica, che in alcuni casi può ridurre alcuni disagi (come avere delle labbra ipertrofiche evidenti anche con slip e costumi da bagno oppure migliorare briglie aderenziali o condizioni di atrofia della mucosa vaginale) e può aiutare a ridare sicurezza nel piacere sessuale, dal punto di punto di vista più psicologico che funzionale.
Labioplastica
Riduzione delle piccole (interne) labbra: esistono tecniche diverse per ridimensionare e riportare i lembi ipertrofici e sporgenti ad una altezza corretta. È un intervento delicato che necessita di competenza.
A volte alcune donne chiedono di ridurre labbra che sono normali: la riduzione deve essere conservativa per lasciare alle piccole labbra la loro funzione di proteggere l’ingresso della vagina. Le incisioni non sono visibili. Operazione ambulatoriale, in anestesia locale.
Aumento delle grandi labbra.
Per invecchiamento e dopo parto queste labbra, che separano i genitali dalle cosce, possono ridursi di volume e turgore. Il lipofilling, il trasferimento del proprio tessuto adiposo mediante iniezioni di cannule di pochi millimetri migliorano forma e volume alle grandi labbra.
Riduzione delle grandi labbra.
Uno sviluppo eccessivo di queste labbra può creare disturbi fisici alle donne giovani. Chirurgicamente, con opportune incisioni, è possibile la riduzione di esse. È più raro delle condizioni precedenti.
Imenoplastica.
La ricostruzione dell’imene ha lo scopo di riparare le membrane mucose dell’ostio vaginale. Come? Riparando i resti dell’imene originale oppure ricreandone uno.
Aumento del punto G (G-spot).
Consiste nell’applicazione di grasso proprio (micro-lipofilling) o di materiale inerte sintetico come il filler a base di acido ialuronico. Può aumentare la sensibilità clitoridea ma è bene considerare prima una consulenza con uno specialista in sessuologia.
Vaginoplastica.
La vaginoplastica è un intervento che serve a ridurre un rilassamento della vagina e dilatazioni dell’ostio vaginale. È spesso correlato a problemi funzionali, come il prolasso e la incintinenza urinaria. È di competenza dello specialista in ginecologia e ostetricia.

Il CUP (Centro Unificato di Prenotazione) dell'ISME-ISTITUTO MEDICO EUROPEO di Palermo nasce con lo scopo di garantire al paziente un servizio efficiente per la prenotazione di prestazioni sanitarie.
Il servizio consente di stabilire una comunicazione efficace e diretta tra il paziente e le prestazioni specialistiche che la nostra strutture sanitaria offre
Cosa serve per fare una prenotazione?
- Richiesta del Medico di Medicina Generale
- Tessera sanitaria regionale
- Documento di identità valido
- Numero di telefono cellulare
•.☎️Telefonicamente Attraverso CUP 091324250
Lunedì e Venerdì
dalle ore 08:30 alle ore 20:00;
Sabato
dalle ore 09:00 alle ore 18:00.
- Mediante Whatsapp al numero 📳3292831438, inviando i documenti sopra indicati
- Agli sportelli del CUP, dal Lunedì al Venerdì dalle ore 09:00 alle 13:00 e dalle ore 15:00 alle ore 20:00.Sabato dalle ore 09:00 alle ore 13:00.
- Inviando una email all'indirizzo [email protected], inviando i documenti sopra indicati.
- Utilizzando il format modulo di richiesta prestazione medica del Sito,per prenotare online.
Come si può annullare una prenotazione?Per annullare una prenotazione, almeno tre giorni prima dell'appuntamento, si può:
- Inviare una richiesta mediante Whatsapp al numero 📳3292831438
- Telefonare al CUP ☎️091324250 dal Lunedì al Venerdì dalle ore 08:30 alle ore 20:00;Sabato dalle ore 09:00 alle ore 18:00.
- Recarsi agli sportelli del CUP, dal Lunedì al Venerdì dalle ore 09:00 alle 13:00 e dalle ore 15:00 alle ore 20:00;Sabato dalle ore 09:00 alle ore 13:00.
- Inviare una email all'indirizzo [email protected],indicando il codice della prenotazione e allegando documento di identità.

ISME - ISTITUTO MEDICO EUROPEO
Via Ruggero Settimo, 55 - 90139 Palermo
Tel: ☎️. 091324250
Cell: 📳 3292831438
Website:
www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com
www.istitutomedicoeuropeo.net
Email:
[email protected]
ISME - ISTITUTO MEDICO EUROPEO Convenzionato SSN Servizio Sanitario Nazionale
Via Ruggero Settimo, 55 - 90139 Palermo
Tel: 091.324250 - 091.6090823
Cell: 329.2831438-351.9373449
www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com www.istitutomedicoeuropeo.net www.istitutomedicoeuropeo.org
[email protected]
Allergologia Audiologia Chirurgia Ambulatoriale Chirurgia Generale Chirurgia Plastica Dermatologia Foniatria Ginecologia e Ostetricia Oculistica Otorinolaringoiatria
DERMATOLOGIA
E
VENEREOLOGIA
Convenzionata SSN
Servizio Sanitario Nazionale

L’ambulatorio di dermatologia dell’ISME ISTITUTO MEDICO EUROPEO, Convenzionato SSN Servizio Sanitario Nazionale,si occupa delle malattie dermatologiche a carico della pelle e dei tessuti connessi. Sebbene alcune patologie riguardino esclusivamente la pelle, molte alterazioni cutaneepossono essere la manifestazione di patologie di altri tessuti o organi. Il dermatologo oggi è quindi un medico con conoscenze interdisciplinari che collabora con altri specialisti per la gestione dei pazienti.
La Dermatologia è una branca medico-chirurgica che si occupa della diagnosi e del trattamento delle malattie della pelle.
In particolare la diagnostica avviene mediante visita clinica, con valutazione di patologia cutanea infettiva, infiammatoria, autoimmune, allergica. La patologia melanocitaria e neoplastica si avvale dell’approfondimento diagnostico mediante dermatoscopia; le lesioni cutanee suscettibili di trattamento possono essere asportate mediantechirurgia, laser terapia, crioterapiaetrattamento radiobisturi.
Presso il nostro Istituto è presente inoltre un Servizio di Dermoallergologia, che rappresenta uno dei settori più importanti della disciplina dermatologica sia da un punto di vista epidemiologico sia sociale.
Vengono studiate e affrontate le malattie allergiche cutanee di più frequente riscontro e che spesso rappresentano motivo di estremo disagio per il paziente.
Dermatite allergico/irritative da contatto, dermatite atopica e orticaria vengono affrontate attraverso una attenta valutazione anamnestica, diagnosticate attraverso l’osservazione delle varie fasi cliniche e con l’utilizzo di tests allergologici mirati.
Il paziente verrà accolto e valutato, supportato con adeguata terapia locale e generale, informato sulle norme ed abitudini che potranno migliorare la sua qualità di vita ed indirizzato ad un adeguato follow up.
Servizi di dermatologia
PATOLOGIE TRATTATE
PROCEDURE ESEGUITE

897DE-VISITA GENERALE DERMATOLOGICA

La prestazione Visita Generale Dermatologica rientra nell'AREA DELLE VISITE SPECIALISTICHEe viene erogata in convenzione con il Servizio Sanitario Nazionale ( codice 897DE, tariffa € 20,66 e € 10 di ticket della ricetta ) negli ambulatori convenzionati con il SSN
8901DE - VISITA DERMATOLOGICA DI
CONTROLLO

La prestazione di Visita Dermatologica Di Controllo rientra nell'AREA DELLE VISITE SPECIALISTICHE e viene erogata in convenzione con il Servizio Sanitario Nazionale ( Codice 8901DE, tariffa € 12,91 ed € 10 di ticket della ricetta per i paganti Ticket e nessun costo di Tariffa e Ticket per gli Esenti Ticket ) negli ambulatori convenzionati con il SSN.
PRESTAZIONI SPECIALISTICHE DI DERMOSIFILOPATIA CONVENZIONATE S.S.N. SERVIZIO SANITARIO NAZIONALEISME - Istituto Medico Europeo
Branca 6 - Dermosifilopatia
•RICERCA DEL TREPONEMA AL PARABOLOIDE
•ASPORTAZIONE O DEMOLIZIONE DI LESIONE DEL PENE
•ASPORTAZIONE DI CONDILOMI VAGINALI
•ASPORTAZIONE CONDILOMI VULVARI E PERINEALI
•ALTRI INTERVENTI SULL' APPARATO GENITALE FEMMINILE
•BIOPSIA DELLA CUTE E DEL TESSUTO SOTTOCUTANEO
•ELASTOMETRIA
•SEBOMETRIA
•CORNEOMETRIA
•MISURA DELLA PERDITA TRANSEPIDERMICA DI ACQUA (TEWL)
•RIMOZIONE ASPORTATIVA DI FERITA, INFEZIONE O USTIONE
•CHEMIOCHIRURGIA DELLA CUTE
•DERMOABRASIONE
•ASPORTAZIONE O DEM. LOCALE DI LESIONE O TESSUTO CUTANEO E SOTTOC., MEDIANTE
CRIOTERAPIA
•ASPORTAZIONE O DEMOLIZIONE LOCALE DI LESIONE O TESSUTO CUTANEO E SOTTOCUTANEO
•ASPORTAZIONE O DEM. LOCALE DI LESIONE O TESSUTO CUTANEO E
SOTTOC.-CAUTERIZZAZIONE O FOLGORAZIONE •VISITA DERMATOLOGICA DI CONTROLLO
•OSSERVAZIONE DERMATOLOGICA IN EPILUMINESCENZA
•OSSERVAZIONE DERMATOLOGICA IN EPIDIASCOPIA
•VALUTAZIONE DELLA SOGLIA DI SENSIBILITA' VIBRATORIA
•VISITA GENERALE DERMATOLOGICA
•ESAME ALLERGOLOGICO STRUMENTALE PER ORTICARIE FISICHE
•INDAGINI FOTOBIOLOGICHE PER FOTODERMATOSI [FOTO PATCH TEST]
•INDAGINI FOTOBIOLOGICHE PER FOTODERMATOSI [FOTOTEST]
•SCREENING ALLERGOLOGICO PER INALANTI (Fino a 7 allergeni)
•TEST EPICUTANEI A LETTURA RITARDATA [PATCH TEST] (Fino a 20 allergeni)
•TEST PERCUTANEI E INTRACUTANEI A LETTURA IMMEDIATA (Fino a 12 allergeni)
•TERAPIA A LUCE ULTRAVIOLETTA (Ciclo di 6 sedute)
Nomenclatore dal 01/06/2015
CHIRURGIA DERMATOLOGICA
Convenzionata SSN
Servizio Sanitario Nazionale La Chirurgia Dermatologica, nota anche come Dermochirurgia, si occupa del trattamento a fini curativi o prettamente estetici delle malattie e dei difetti della pelle non risolvibili con i soli farmaci o le terapie meno invasive.
DOVE PUÒ INTERVENIRE LA DERMOCHIRURGIA
Grazie ai metodi e alle tecniche di dermochirurgia è possibile asportare dalla cute:
I Chirurghi Dermatologi dell’ISME ISTITUTO MEDICO EUROPEO,Convenzionato SSN Servizio Sanitario Nazionale,sono in grado di tarare opportunamente l’azione chirurgica in relazione alla sede, alla tipologia e ai rapporti anatomici delle lesioni da trattare, eliminandole completamente nel modo più adeguato ed efficace.
L’IMPORTANZA DI UNA CORRETTA DIAGNOSI,partendo dal presupposto che per una diagnosi sicura al 100% è necessario l’esame istologico definitivo, sarebbe opportuno approfondire ogni neoformazione minimamente sospetta.
Presso l’ISME ISTITUTO MEDICO EUROPEO, Convenzionato SSN Servizio Sanitario Nazionale,è possibile eseguire sia la biopsia incisionale sia la biopsia escissionale.
La biopsia incisionale si pratica a scopo diagnostico su lesioni di una certa dimensione e consiste nel praticare, previa anestesia locale, un’incisione ellittica che passando per il bordo della lesione permetta di asportare una porzione della lesione stessa e una porzione del tessuto immediatamente prossimo.
La biopsia escissionale consiste invece nella completa rimozione della lesione. Interessa un margine di cute compreso solitamente tra i 2 e i 5 millimetri e il tessuto sottocutaneo corrispondente. L’incisione è generalmente a losanga, centrata sulla neoformazione.
L’ELIMINAZIONE DI NEOPLASIE CUTANEE BENIGNE E MALIGNE
La Dermochirugia interviene in un’ampia casistica di neoplasie benigne della cute, classificabili a seconda del loro aspetto clinico, del loro aspetto istologico e di altri fattori non correlati direttamente alla lesione ma al paziente. Tra le forme più comuni, vi sono la cheratosi seborroica, il pilomatricoma, il tricoepitelioma, il siringoma, il cilindroma, il dermatofibroma e il granuloma piogenico.
L’asportazione chirurgica può essere effettuata in tutti casi. Alcune di queste lesioni, data la loro natura superficiale, possono essere tuttavia asportate anche mediante ablazione con laser a CO2 o Erbium.
Lesioni come la cheratosi attinica e il morbo di Bowen classificate sulla carta come benigne sono tuttavia lesioni pre-cancerose certe o addirittura neoplasie intraepiteliali e devono, quindi, essere necessariamente asportate.
Neoplasie cutanee maligne vere e proprie trattate in Istituto sono il basilioma, il carcinoma spinocellulare, il morbo di Paget, il dermatofibrosarcoma, l’angiosarcoma, la leucoplachia e il cheratoacantoma.
L’ambulatorio di Dermochirurgia, effettua interventi chirurgici Convenzionati SSN Servizio Sanitario Nazionale , in regime di Chirurgia Ambulatoriale, per l’asportazione di neoplasie cutanee, nonché di lesioni neviche sospette ed inoltre biopsie cutanee; tutto lo strumentario utilizzato, quando non monouso, viene sterilizzato dal servizio di sterilizzazione dell’ISME ISTITUTO MEDICO EUROPEO e conservato fino all’uso in buste sigillate sottovuoto.
L’ambulatorio di Nevoscopia svolge un importante ruolo di screening delle lesioni pigmentate della cute per la diagnosi precoce del melanoma.
PREVENZIONE DEL MELANOMA
Per il riconoscimento precoce dei tumori cutanei e in particolare del melanoma è opportuno eseguire visite dermatologiche periodiche. Ogni giorno, all’ISME ISTITUTO MEDICO EUROPEO,specialisti dermatologi, con l'ausilio di appositi strumenti, visitano pazienti a rischio di sviluppare un tumore cutaneo.
In particolare, il paziente viene sottoposto all'esame videodermatoscopico che permette di:
individuare i melanomi nelle prime fasi di sviluppo
registrare (mappatura) e confrontare le immagini dei nevi nelle visite successive in modo da riconoscere ogni piccolo cambiamento e programmare per tempo l'asportazione chirurgica di possibili iniziali melanoma
Skin Cancer Day
Per informare ed educare alla prevenzione dei tumori cutanei l’ISME Cancer Center propone lo Skin Cancer Day. Si tratta di una giornata in cui la SkinCC promuove visite dermatologiche convenzionate SSN e un percorso informativo con importanti consigli per la prevenzione.
Le lesioni asportate chirurgicamente e le biopsie vengono consegnate al paziente,che si prenderà cura di farle recapitare ad un Servizio di Anatomia Patologica,preferibilmente convenzionato SSN.
Il relativo referto sarà comunicato al paziente dal
Servizio di Anatomia Patologica,che ha ricevuto il pezzo anatomico.
A sua volta il paziente avuto il referto Anatomo Patlologico,lo comunichera’alla nostra Struttura che si prenderà cura del prosieguo terapeutico.
LINEE GUIDA DI DERMATOLOGIA E VENEREOLOGIAhttp://www.sidemast.org/download/sidemast_20140609163719.pdf
OCULISTICA CONVENZIONATA SSN
SERVIZIO SANITARIO NAZIONALE
SPECIALIZZAZIONI OCULISTICHE IN CONVENZIONE SSN
SERVIZIO SANITARIO NAZIONALE
Esami del campo visivo e visite specialistiche in CONVENZIONE SSN SERVIZIO SANITARIO NAZIONALE
Presso l’ISME ISTITUTO MEDICO EUROPEO si effettuano in CONVENZIONE SSN SERVIZIO SANITARIO NAZIONALE le seguenti prestazioni:
Visita oculistica completa con Tonometria
Pachimetria ad ultrasuoni e a" soffio"
Retinografo COBRA (cso) per esame del fundus oculi a pupilla normale
OCT spectralis della retina (maculare) e del nervo ottico (Heidelberg)
Topografia corneale pachimetrica Sirius
Asportazione/rimozione di corpi estranei corneali e anomalie degli annessi oculari
Campo visivo Binoculare (Eastermann) secondo il Decreto Ministeriale del Ministero dei Trasporti (variazione della Legge del Luglio 2011) per il conseguimento della certificazione dell'idoneità alla guida in particolari patologie dell'occhio (monocolo, diabete mellito, glaucoma avanzato, ecc).
Luce pulsata per sindrome occhio secco previo test sull'osmolaritá del film lacrimale
Blefariti croniche
Ocufit per trattamento presbiopia iniziale
Cross-linking per trattamento cheratocono
Per la misurazione del tono oculare sono a disposizione tre tipi di metodiche diverse compresa la tonometria Pascal (utile nel post chirurgia refrattiva).
Vengono visitati anche bambini da 0 a 12 anni.
Per invio esami o informazioni scrivici [email protected]
Chirurgia refrattiva
Presso l’OCULISTICA dell’ISME ISTITUTO MEDICO EUROPEO di Palermo si effettuano in CONVENZIONE SSN SERVIZIO SANITARIO NAZIONALE tutti gli esami e le visite oculistiche specifiche per valutare l’idoneità del paziente all’intervento di chirurgia refrattiva, per la risoluzione di problematiche legate alla refrazione quali:
miopia,
ipermetropia,
astigmatismo
Si eseguono anche valutazioni circa eventuali ritrattamenti e opacizzazioni corneali.
Per ricevere maggiori informazioni o per prenotare una visita telefonare allo 091324250 o inviare una Email a [email protected] riceverete una risposta nel più breve tempo possibile.
ISME ISTITUTO MEDICO EUROPEO
CONVENZIONATO SSN
SERVIZIO SANITARIO NAZIONALE
90139 Palermo Via Ruggero Settimo 55
☎️ 091324250 📳 3292831438

Il CUP (Centro Unificato di Prenotazione) dell'ISME-ISTITUTO MEDICO EUROPEO di Palermo nasce con lo scopo di garantire al paziente un servizio efficiente per la prenotazione di prestazioni sanitarie.
Il servizio consente di stabilire una comunicazione efficace e diretta tra il paziente e le prestazioni specialistiche che la nostra strutture sanitaria offre
Cosa serve per fare una prenotazione?
•.☎️Telefonicamente Attraverso CUP 091324250
Lunedì e Venerdì
dalle ore 08:30 alle ore 20:00;
Sabato
dalle ore 09:00 alle ore 18:00.
Come si può annullare una prenotazione?Per annullare una prenotazione, almeno tre giorni prima dell'appuntamento, si può:

ISME - ISTITUTO MEDICO EUROPEO
Via Ruggero Settimo, 55 - 90139 Palermo
Tel: ☎️. 091324250 - 091.6090823
Cell: 📳 3292831438-351.9373449
Website:
www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com
www.istitutomedicoeuropeo.net
Email:
[email protected]
ISME - ISTITUTO MEDICO EUROPEO Convenzionato SSN Servizio Sanitario Nazionale
Via Ruggero Settimo, 55 - 90139 Palermo
Tel: 091.324250 -091.6090823
Cell: 329.2831438-351.9373449
www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com www.istitutomedicoeuropeo.net www.istitutomedicoeuropeo.org
[email protected]
Allergologia Audiologia Chirurgia Ambulatoriale Chirurgia Generale Chirurgia Plastica Dermatologia Foniatria Ginecologia e Ostetricia Oculistica Otorinolaringoiatria
E
VENEREOLOGIA
Convenzionata SSN
Servizio Sanitario Nazionale

L’ambulatorio di dermatologia dell’ISME ISTITUTO MEDICO EUROPEO, Convenzionato SSN Servizio Sanitario Nazionale,si occupa delle malattie dermatologiche a carico della pelle e dei tessuti connessi. Sebbene alcune patologie riguardino esclusivamente la pelle, molte alterazioni cutaneepossono essere la manifestazione di patologie di altri tessuti o organi. Il dermatologo oggi è quindi un medico con conoscenze interdisciplinari che collabora con altri specialisti per la gestione dei pazienti.
La Dermatologia è una branca medico-chirurgica che si occupa della diagnosi e del trattamento delle malattie della pelle.
In particolare la diagnostica avviene mediante visita clinica, con valutazione di patologia cutanea infettiva, infiammatoria, autoimmune, allergica. La patologia melanocitaria e neoplastica si avvale dell’approfondimento diagnostico mediante dermatoscopia; le lesioni cutanee suscettibili di trattamento possono essere asportate mediantechirurgia, laser terapia, crioterapiaetrattamento radiobisturi.
Presso il nostro Istituto è presente inoltre un Servizio di Dermoallergologia, che rappresenta uno dei settori più importanti della disciplina dermatologica sia da un punto di vista epidemiologico sia sociale.
Vengono studiate e affrontate le malattie allergiche cutanee di più frequente riscontro e che spesso rappresentano motivo di estremo disagio per il paziente.
Dermatite allergico/irritative da contatto, dermatite atopica e orticaria vengono affrontate attraverso una attenta valutazione anamnestica, diagnosticate attraverso l’osservazione delle varie fasi cliniche e con l’utilizzo di tests allergologici mirati.
Il paziente verrà accolto e valutato, supportato con adeguata terapia locale e generale, informato sulle norme ed abitudini che potranno migliorare la sua qualità di vita ed indirizzato ad un adeguato follow up.
Servizi di dermatologia
- Patch test: è un esame diagnostico che il dermatologo esegue nello studio delle dermatiti da contatto, ambientali e professionali.
- Diagnosi delle lesioni pigmentate (nevi, cheratosi seborroiche, melanomi) e non pigmentate (carcinomi basocellulari ecc.). Il dermatologo utilizza il dermoscopio in epiluminescenza manuale ma anche un’apparecchiatura piuttosto sofisticata che è il videodermoscopio. Si tratta di uno strumento digitale dotato di microtelecamera che proietta su di uno schermo, dopo averla ingrandita, l’immagine ad esempio di un nevo che viene esaminato nel dettaglio per stabilirne le caratteristiche. Sulla base di alcuni parametri il dermatologo può decidere per l’eventuale asportazione chirurgica, anche tramite chirurgia laser, o il monitoraggio nel tempo.
- Terapia fotodinamica (PDT): è una terapia non invasiva per il trattamento di cheratosi attiniche e carcinomi basocellulari superficiali della cute. Risulta particolarmente indicata per il trattamento delle neoplasie cutanee più ampie. È utile inoltre in presenza di lesioni numerose, nei cosiddetti “pazienti fragili” che richiederebbero particolari attenzioni per l’intervento chirurgico, nel trattamento di zone di cui si sottolinea l’importanza del risultato estetico (viso,scollato).
- Percorso Acne: accompagna il paziente in modo completo durante tutte le fasi della patologia, dalla diagnosi fino alla gestione delle cicatrici, attraverso un approccio integrato e multidisciplinare.
- Epiluminescenza
- Epiluminescenza: che cos’è?L’Epiluminescenza, è un esame semplice, rapido e indolore di fondamentale importanza sia per prevenire i tumori cutanei che per prevenzione con una mappatura dei nei.L’apparecchiatura utilizzata è il Fotofinder dermoscope (inserire link alla scheda tecnica), sistema leader mondiale per la microscopia in Epiluminescenza digitale e la mappatura dei nevi, che fornisce immagini che consentono di individuare caratteristiche del nevo non visibili ad occhio nudo durante la visita clinica e che possono essere archiviate e confrontate nel tempo con quelle dei controlli successivi.
Epiluminescenza: come si esegue?L’Epiluminescenza si esegue appoggiando il dermatoscopio digitale sulla cute e visualizzando la lesione sospetta sullo schermo del computer che, essendo munito di un particolare software di gestione dei dati, consente di creare una cartella personalizzata nella quale si raccolgono i dati anamnestici e una mappa delle lesioni neviche atipiche.
Di ogni nevo viene memorizzata l’immagine clinica e dermatoscopica che sarà facilmente confrontabile con altre immagini della stessa lesione raccolte nei controlli successivi, così da valutare ogni minima modificazione. - CrioterapiaCrioterapia: che cos’è?La Crioterapia è una metodica efficace per il trattamento di lesioni cutanee superficiali di natura benigna e premaligna. Questa pratica consiste nel raffreddamento rapido, con il quale si provoca un danno tessutale molto preciso e controllabile tanto che si ottiene sempre un distacco dermo-epidermico senza danno al derma e quindi una guarigione senza cicatrice.
Crioterapia: principali indicazioniLe patologie di interesse dermatologico trattate con la Crioterapia sono le verruche e per ogni lesione è necessaria una valutazione preliminare attenta sul numero, dimensioni, spessore e localizzazione. Tali elementi consentono all’operatore un giudizio sui tempi e sulle modalità di congelamento.
Per ogni verruca piccola si ipotizzano 3 sedute di crioterapia a distanza di 7-14 giorni, per verruche di dimensioni maggiori si ipotizzano 5-6 sedute.
Gli inconvenienti del trattamento crioterapico sono piuttosto rari e il vantaggio è l’assoluta assenza di anestesia e cicatrici.
PATOLOGIE TRATTATE
- Acne
- Alopecia
- Dermatite atopica
- Dermatiti autoimmuni
- Dermatiti infettive
- Dermatosi infiammatorie (acne,eczemi,psoriasi,rosacea)
- Dermatite seborroica
- Eczemi
- Malattie sessualmente trasmesse (Sifilide, Condilomi, Balanopostiti) e Dermatologia genitale
- Mappatura dei nevi e prevenzione del melanoma
- Orticaria
- Patologie Annessi cutanei (capelli e unghie)
- Prurito
- Psoriasi
- Rosacea
- Tumori Cutanei
- Vitiligine
PROCEDURE ESEGUITE

- Visita generale Dermatologica
- Visita Dermatologica di controllo
- Visita generale Allergologica
- Visita specialistica Malattie Sessualmente Trasmesse
- Chirurgia Dermatologica
- Dermatologia Pediatrica
- Trattamento neoformazioni cutanee tramite Asportazione Chirurgica (asportazione di nei e di altre neoformazioni,lipomi,cisti,basali imi,epiteliomi,biopsie su cute e mucose,cheloidi,cicatrici ipertrofiche,cheratiti attiniche,trattamento di verruche)
- Chirurgia non abrasiva (Plexr):trattamento acne attiva,blefaroplastica non chirurgica,cicatrici post-acneiche,discheratosi,fibromi,nei,xantelasmi,verruche,trattamento di macchie)
- Dermatoscopia
- Diatermocoagulazione
- Crioterapia
- Laser Terapia
- Test allergologici
- Patch test
- Prick Test
- Medicina Estetica (filler,tossina botulinica,peeling chimico,biorivitalizzazione,meeting)
- Filler
- Ringiovanimento viso e corpo
- Laser terapia vascolare e chirurgico
- Tricologia
897DE-VISITA GENERALE DERMATOLOGICA

La prestazione Visita Generale Dermatologica rientra nell'AREA DELLE VISITE SPECIALISTICHEe viene erogata in convenzione con il Servizio Sanitario Nazionale ( codice 897DE, tariffa € 20,66 e € 10 di ticket della ricetta ) negli ambulatori convenzionati con il SSN
8901DE - VISITA DERMATOLOGICA DI
CONTROLLO

La prestazione di Visita Dermatologica Di Controllo rientra nell'AREA DELLE VISITE SPECIALISTICHE e viene erogata in convenzione con il Servizio Sanitario Nazionale ( Codice 8901DE, tariffa € 12,91 ed € 10 di ticket della ricetta per i paganti Ticket e nessun costo di Tariffa e Ticket per gli Esenti Ticket ) negli ambulatori convenzionati con il SSN.
PRESTAZIONI SPECIALISTICHE DI DERMOSIFILOPATIA CONVENZIONATE S.S.N. SERVIZIO SANITARIO NAZIONALEISME - Istituto Medico Europeo
Branca 6 - Dermosifilopatia
•RICERCA DEL TREPONEMA AL PARABOLOIDE
•ASPORTAZIONE O DEMOLIZIONE DI LESIONE DEL PENE
•ASPORTAZIONE DI CONDILOMI VAGINALI
•ASPORTAZIONE CONDILOMI VULVARI E PERINEALI
•ALTRI INTERVENTI SULL' APPARATO GENITALE FEMMINILE
•BIOPSIA DELLA CUTE E DEL TESSUTO SOTTOCUTANEO
•ELASTOMETRIA
•SEBOMETRIA
•CORNEOMETRIA
•MISURA DELLA PERDITA TRANSEPIDERMICA DI ACQUA (TEWL)
•RIMOZIONE ASPORTATIVA DI FERITA, INFEZIONE O USTIONE
•CHEMIOCHIRURGIA DELLA CUTE
•DERMOABRASIONE
•ASPORTAZIONE O DEM. LOCALE DI LESIONE O TESSUTO CUTANEO E SOTTOC., MEDIANTE
CRIOTERAPIA
•ASPORTAZIONE O DEMOLIZIONE LOCALE DI LESIONE O TESSUTO CUTANEO E SOTTOCUTANEO
•ASPORTAZIONE O DEM. LOCALE DI LESIONE O TESSUTO CUTANEO E
SOTTOC.-CAUTERIZZAZIONE O FOLGORAZIONE •VISITA DERMATOLOGICA DI CONTROLLO
•OSSERVAZIONE DERMATOLOGICA IN EPILUMINESCENZA
•OSSERVAZIONE DERMATOLOGICA IN EPIDIASCOPIA
•VALUTAZIONE DELLA SOGLIA DI SENSIBILITA' VIBRATORIA
•VISITA GENERALE DERMATOLOGICA
•ESAME ALLERGOLOGICO STRUMENTALE PER ORTICARIE FISICHE
•INDAGINI FOTOBIOLOGICHE PER FOTODERMATOSI [FOTO PATCH TEST]
•INDAGINI FOTOBIOLOGICHE PER FOTODERMATOSI [FOTOTEST]
•SCREENING ALLERGOLOGICO PER INALANTI (Fino a 7 allergeni)
•TEST EPICUTANEI A LETTURA RITARDATA [PATCH TEST] (Fino a 20 allergeni)
•TEST PERCUTANEI E INTRACUTANEI A LETTURA IMMEDIATA (Fino a 12 allergeni)
•TERAPIA A LUCE ULTRAVIOLETTA (Ciclo di 6 sedute)
Nomenclatore dal 01/06/2015
CHIRURGIA DERMATOLOGICA
Convenzionata SSN
Servizio Sanitario Nazionale La Chirurgia Dermatologica, nota anche come Dermochirurgia, si occupa del trattamento a fini curativi o prettamente estetici delle malattie e dei difetti della pelle non risolvibili con i soli farmaci o le terapie meno invasive.
DOVE PUÒ INTERVENIRE LA DERMOCHIRURGIA
Grazie ai metodi e alle tecniche di dermochirurgia è possibile asportare dalla cute:
- Nevi
- Cisti
- Lipomi
- Fibromi
- Papillomi
- Verruche
- Cheratosi
- Melanomi
- Epiteliomi
I Chirurghi Dermatologi dell’ISME ISTITUTO MEDICO EUROPEO,Convenzionato SSN Servizio Sanitario Nazionale,sono in grado di tarare opportunamente l’azione chirurgica in relazione alla sede, alla tipologia e ai rapporti anatomici delle lesioni da trattare, eliminandole completamente nel modo più adeguato ed efficace.
L’IMPORTANZA DI UNA CORRETTA DIAGNOSI,partendo dal presupposto che per una diagnosi sicura al 100% è necessario l’esame istologico definitivo, sarebbe opportuno approfondire ogni neoformazione minimamente sospetta.
Presso l’ISME ISTITUTO MEDICO EUROPEO, Convenzionato SSN Servizio Sanitario Nazionale,è possibile eseguire sia la biopsia incisionale sia la biopsia escissionale.
La biopsia incisionale si pratica a scopo diagnostico su lesioni di una certa dimensione e consiste nel praticare, previa anestesia locale, un’incisione ellittica che passando per il bordo della lesione permetta di asportare una porzione della lesione stessa e una porzione del tessuto immediatamente prossimo.
La biopsia escissionale consiste invece nella completa rimozione della lesione. Interessa un margine di cute compreso solitamente tra i 2 e i 5 millimetri e il tessuto sottocutaneo corrispondente. L’incisione è generalmente a losanga, centrata sulla neoformazione.
L’ELIMINAZIONE DI NEOPLASIE CUTANEE BENIGNE E MALIGNE
La Dermochirugia interviene in un’ampia casistica di neoplasie benigne della cute, classificabili a seconda del loro aspetto clinico, del loro aspetto istologico e di altri fattori non correlati direttamente alla lesione ma al paziente. Tra le forme più comuni, vi sono la cheratosi seborroica, il pilomatricoma, il tricoepitelioma, il siringoma, il cilindroma, il dermatofibroma e il granuloma piogenico.
L’asportazione chirurgica può essere effettuata in tutti casi. Alcune di queste lesioni, data la loro natura superficiale, possono essere tuttavia asportate anche mediante ablazione con laser a CO2 o Erbium.
Lesioni come la cheratosi attinica e il morbo di Bowen classificate sulla carta come benigne sono tuttavia lesioni pre-cancerose certe o addirittura neoplasie intraepiteliali e devono, quindi, essere necessariamente asportate.
Neoplasie cutanee maligne vere e proprie trattate in Istituto sono il basilioma, il carcinoma spinocellulare, il morbo di Paget, il dermatofibrosarcoma, l’angiosarcoma, la leucoplachia e il cheratoacantoma.
L’ambulatorio di Dermochirurgia, effettua interventi chirurgici Convenzionati SSN Servizio Sanitario Nazionale , in regime di Chirurgia Ambulatoriale, per l’asportazione di neoplasie cutanee, nonché di lesioni neviche sospette ed inoltre biopsie cutanee; tutto lo strumentario utilizzato, quando non monouso, viene sterilizzato dal servizio di sterilizzazione dell’ISME ISTITUTO MEDICO EUROPEO e conservato fino all’uso in buste sigillate sottovuoto.
L’ambulatorio di Nevoscopia svolge un importante ruolo di screening delle lesioni pigmentate della cute per la diagnosi precoce del melanoma.
PREVENZIONE DEL MELANOMA
Per il riconoscimento precoce dei tumori cutanei e in particolare del melanoma è opportuno eseguire visite dermatologiche periodiche. Ogni giorno, all’ISME ISTITUTO MEDICO EUROPEO,specialisti dermatologi, con l'ausilio di appositi strumenti, visitano pazienti a rischio di sviluppare un tumore cutaneo.
In particolare, il paziente viene sottoposto all'esame videodermatoscopico che permette di:
individuare i melanomi nelle prime fasi di sviluppo
registrare (mappatura) e confrontare le immagini dei nevi nelle visite successive in modo da riconoscere ogni piccolo cambiamento e programmare per tempo l'asportazione chirurgica di possibili iniziali melanoma
Skin Cancer Day
Per informare ed educare alla prevenzione dei tumori cutanei l’ISME Cancer Center propone lo Skin Cancer Day. Si tratta di una giornata in cui la SkinCC promuove visite dermatologiche convenzionate SSN e un percorso informativo con importanti consigli per la prevenzione.
Le lesioni asportate chirurgicamente e le biopsie vengono consegnate al paziente,che si prenderà cura di farle recapitare ad un Servizio di Anatomia Patologica,preferibilmente convenzionato SSN.
Il relativo referto sarà comunicato al paziente dal
Servizio di Anatomia Patologica,che ha ricevuto il pezzo anatomico.
A sua volta il paziente avuto il referto Anatomo Patlologico,lo comunichera’alla nostra Struttura che si prenderà cura del prosieguo terapeutico.
LINEE GUIDA DI DERMATOLOGIA E VENEREOLOGIAhttp://www.sidemast.org/download/sidemast_20140609163719.pdf
OCULISTICA CONVENZIONATA SSN
SERVIZIO SANITARIO NAZIONALE
SPECIALIZZAZIONI OCULISTICHE IN CONVENZIONE SSN
SERVIZIO SANITARIO NAZIONALE
Esami del campo visivo e visite specialistiche in CONVENZIONE SSN SERVIZIO SANITARIO NAZIONALE
Presso l’ISME ISTITUTO MEDICO EUROPEO si effettuano in CONVENZIONE SSN SERVIZIO SANITARIO NAZIONALE le seguenti prestazioni:
Visita oculistica completa con Tonometria
Pachimetria ad ultrasuoni e a" soffio"
Retinografo COBRA (cso) per esame del fundus oculi a pupilla normale
OCT spectralis della retina (maculare) e del nervo ottico (Heidelberg)
Topografia corneale pachimetrica Sirius
Asportazione/rimozione di corpi estranei corneali e anomalie degli annessi oculari
Campo visivo Binoculare (Eastermann) secondo il Decreto Ministeriale del Ministero dei Trasporti (variazione della Legge del Luglio 2011) per il conseguimento della certificazione dell'idoneità alla guida in particolari patologie dell'occhio (monocolo, diabete mellito, glaucoma avanzato, ecc).
Luce pulsata per sindrome occhio secco previo test sull'osmolaritá del film lacrimale
Blefariti croniche
Ocufit per trattamento presbiopia iniziale
Cross-linking per trattamento cheratocono
Per la misurazione del tono oculare sono a disposizione tre tipi di metodiche diverse compresa la tonometria Pascal (utile nel post chirurgia refrattiva).
Vengono visitati anche bambini da 0 a 12 anni.
Per invio esami o informazioni scrivici [email protected]
Chirurgia refrattiva
Presso l’OCULISTICA dell’ISME ISTITUTO MEDICO EUROPEO di Palermo si effettuano in CONVENZIONE SSN SERVIZIO SANITARIO NAZIONALE tutti gli esami e le visite oculistiche specifiche per valutare l’idoneità del paziente all’intervento di chirurgia refrattiva, per la risoluzione di problematiche legate alla refrazione quali:
miopia,
ipermetropia,
astigmatismo
Si eseguono anche valutazioni circa eventuali ritrattamenti e opacizzazioni corneali.
Per ricevere maggiori informazioni o per prenotare una visita telefonare allo 091324250 o inviare una Email a [email protected] riceverete una risposta nel più breve tempo possibile.
ISME ISTITUTO MEDICO EUROPEO
CONVENZIONATO SSN
SERVIZIO SANITARIO NAZIONALE
90139 Palermo Via Ruggero Settimo 55
☎️ 091324250 📳 3292831438

Il CUP (Centro Unificato di Prenotazione) dell'ISME-ISTITUTO MEDICO EUROPEO di Palermo nasce con lo scopo di garantire al paziente un servizio efficiente per la prenotazione di prestazioni sanitarie.
Il servizio consente di stabilire una comunicazione efficace e diretta tra il paziente e le prestazioni specialistiche che la nostra strutture sanitaria offre
Cosa serve per fare una prenotazione?
- Richiesta del Medico di Medicina Generale
- Tessera sanitaria regionale
- Documento di identità valido
- Numero di telefono cellulare
•.☎️Telefonicamente Attraverso CUP 091324250
Lunedì e Venerdì
dalle ore 08:30 alle ore 20:00;
Sabato
dalle ore 09:00 alle ore 18:00.
- Mediante Whatsapp al numero 📳3292831438, inviando i documenti sopra indicati
- Agli sportelli del CUP, dal Lunedì al Venerdì dalle ore 09:00 alle 13:00 e dalle ore 15:00 alle ore 20:00.Sabato dalle ore 09:00 alle ore 13:00.
- Inviando una email all'indirizzo [email protected], inviando i documenti sopra indicati.
- Utilizzando il format modulo di richiesta prestazione medica del Sito,per prenotare online.
Come si può annullare una prenotazione?Per annullare una prenotazione, almeno tre giorni prima dell'appuntamento, si può:
- Inviare una richiesta mediante Whatsapp al numero 📳3292831438 📳 351.9373449
- Telefonare al CUP ☎️091324250-091.6090823
- .dal Lunedì al Venerdì dalle ore 08:30 alle ore 20:00;
- Sabato dalle ore 09:00 alle ore 18:00.
- Recarsi agli sportelli del CUP, dal Lunedì al Venerdì dalle ore 09:00 alle 13:00 e dalle ore 15:00 alle ore 20:00;
- Sabato dalle ore 09:00 alle ore 13:00.
- Inviare una email all'indirizzo [email protected],indicando il codice della prenotazione e allegando documento di identità.

ISME - ISTITUTO MEDICO EUROPEO
Via Ruggero Settimo, 55 - 90139 Palermo
Tel: ☎️. 091324250 - 091.6090823
Cell: 📳 3292831438-351.9373449
Website:
www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com
www.istitutomedicoeuropeo.net
Email:
[email protected]
ISME - ISTITUTO MEDICO EUROPEO Convenzionato SSN Servizio Sanitario Nazionale
Via Ruggero Settimo, 55 - 90139 Palermo
Tel: 091.324250 -091.6090823
Cell: 329.2831438-351.9373449
www.istitutomedicoeuropeo.it - www.istitutomedicoeuropeo.com www.istitutomedicoeuropeo.net www.istitutomedicoeuropeo.org
[email protected]
Allergologia Audiologia Chirurgia Ambulatoriale Chirurgia Generale Chirurgia Plastica Dermatologia Foniatria Ginecologia e Ostetricia Oculistica Otorinolaringoiatria

























